Embarazo críptico: cuando el embarazo pasa desapercibido
El embarazo suele asociarse a señales claras: retraso menstrual, náuseas, aumento del abdomen o cambios hormonales evidentes. Sin embargo, existe una situación menos conocida en la que estos signos no aparecen o pasan desapercibidos. Es lo que se conoce como embarazo críptico, una condición que despierta gran interés y también muchas preguntas.
Qué es un embarazo críptico
El término embarazo críptico hace referencia a un embarazo que no se detecta durante semanas o incluso meses, en algunos casos hasta fases avanzadas o el propio parto.
Se trata de una situación poco frecuente, pero documentada en la literatura médica. En estos casos, la mujer puede no ser consciente de que está embarazada porque no presenta los síntomas típicos o los interpreta como otra cosa.
Cuando se analiza qué significa embarazo críptico, la clave está en la ausencia de señales evidentes o en su interpretación errónea. No implica que el embarazo no exista, sino que pasa desapercibido.
Por qué ocurre un embarazo sin síntomas
Una de las preguntas más habituales es si puedes estar embarazada y no tener síntomas. La respuesta es sí, aunque no es lo habitual.
Existen varios factores que pueden explicar un embarazo sin síntomas:
- Alteraciones hormonales leves. En algunos casos, los niveles de hormonas como la hCG no generan síntomas intensos, lo que hace que el embarazo pase desapercido durante más tiempo.
- Ciclos menstruales irregulares. Las mujeres con menstruaciones irregulares pueden no notar la ausencia de regla o interpretarla como parte de su patrón habitual.
- Ausencia de náuseas o fatiga. No todas las gestaciones provocan síntomas clásicos, lo que dificulta su identificación temprana.
- Contexto psicológico o emocional. En algunos casos, el cerebro puede “bloquear” la interpretación del embarazo, especialmente si no se espera o no se desea.
- Constitución corporal. En mujeres con sobrepeso o con abdomen poco prominente, los cambios físicos pueden ser menos evidentes.
Estos factores ayudan a entender por qué existen embarazos que no se notan, aunque siguen siendo una minoría dentro del total de gestaciones.
Señales que pueden pasar desapercibidas
Aunque se hable de embarazo críptico, el cuerpo suele emitir señales, aunque sean más sutiles. El problema es que muchas veces no se interpretan correctamente.
Entre los síntomas que pueden aparecer de forma leve o confusa se encuentran:
- Leve aumento de peso. Puede atribuirse a cambios en la dieta o al sedentarismo, sin relacionarlo con un embarazo.
- Movimientos abdominales. Algunas mujeres los interpretan como gases o problemas digestivos.
- Cansancio ocasional. Puede confundirse con estrés o falta de descanso.
- Cambios en el estado de ánimo. Frecuentemente se asocian a factores emocionales o laborales.
- Molestias digestivas. Náuseas suaves o acidez pueden pasar desapercibidas o atribuirse a la alimentación.
Estos signos explican por qué muchas personas se preguntan: “puedo estar embarazada y no tener síntomas”. La realidad es que los síntomas pueden existir, pero ser tan leves que no se identifiquen como propios de un embarazo.
Diferencias entre embarazo críptico y embarazo normal
El embarazo críptico no es un tipo diferente de embarazo desde el punto de vista biológico. La diferencia radica en su detección.
En un embarazo habitual:
- Se detecta en las primeras semanas.
- Existen síntomas claros como náuseas o retraso menstrual.
- Se confirma mediante test y seguimiento médico temprano.
En un embarazo críptico:
- Puede detectarse tarde o incluso en el parto.
- Los síntomas son inexistentes o muy leves.
- No hay seguimiento médico durante gran parte de la gestación.
Esta diferencia en el diagnóstico es lo que genera mayor preocupación, ya que la falta de control médico puede implicar riesgos.
Riesgos asociados al embarazo críptico
Aunque el embarazo pueda evolucionar con normalidad, la falta de seguimiento médico puede tener implicaciones importantes.
Algunos de los riesgos más relevantes son:
- Ausencia de controles prenatales. No se realizan ecografías ni analíticas, lo que dificulta detectar posibles complicaciones.
- Falta de suplementación. No se toman nutrientes clave como el ácido fólico, fundamental en las primeras semanas.
- Parto inesperado. Puede producirse sin preparación ni asistencia adecuada.
- Impacto emocional. El descubrimiento tardío puede generar estrés, ansiedad o confusión.
Por este motivo, entender qué es el embarazo críptico no solo tiene valor informativo, sino también preventivo.
Casos reales y frecuencia
El embarazo críptico es más frecuente de lo que se piensa, aunque sigue siendo poco común. Algunos estudios estiman que puede ocurrir en aproximadamente 1 de cada 2.500 embarazos, aunque la cifra varía según las fuentes.
Los casos más extremos, en los que el embarazo se descubre en el momento del parto, son mucho menos frecuentes, pero existen y han sido documentados.
Esto demuestra que los embarazos que no se notan no son un mito, sino una realidad médica poco habitual.
Factores que aumentan la probabilidad
Existen ciertos contextos en los que puede ser más probable que se produzca un embarazo sin síntomas:
- Uso de anticonceptivos. Puede generar una falsa sensación de seguridad y reducir la sospecha de embarazo.
- Perimenopausia. En mujeres cercanas a la menopausia, los cambios hormonales pueden enmascarar el embarazo.
- Estrés elevado. Puede alterar la percepción corporal y los ciclos menstruales.
- Historial de menstruaciones irregulares. Dificulta identificar la ausencia de regla.
Estos factores no provocan directamente el embarazo críptico, pero sí pueden contribuir a que pase desapercibido.
Cómo detectar un posible embarazo críptico
Aunque no haya síntomas evidentes, existen formas de confirmar o descartar un embarazo.
Las principales herramientas son:
- Test de embarazo. Detecta la hormona hCG en orina.
- Análisis de sangre. Más preciso para confirmar niveles hormonales.
- Ecografía. Permite visualizar el desarrollo del embarazo.
Ante dudas como “puedes estar embarazada y no tener síntomas”, la recomendación siempre es realizar una prueba diagnóstica.
Importancia del seguimiento médico
Detectar un embarazo, incluso en fases avanzadas, permite iniciar un seguimiento médico que reduzca riesgos.
El control prenatal incluye:
- Evaluación del estado de salud de la madre.
- Monitorización del desarrollo del feto.
- Prevención de complicaciones.
La medicina actual permite actuar incluso en etapas avanzadas del embarazo, mejorando el pronóstico tanto para la madre como para el bebé.
Impacto psicológico del embarazo críptico
El descubrimiento tardío de un embarazo puede tener un fuerte impacto emocional.
Algunas reacciones habituales incluyen:
- Sorpresa o incredulidad.
- Ansiedad ante la falta de preparación.
- Dificultad para asumir la situación.
Por este motivo, en algunos casos se recomienda apoyo psicológico, especialmente si el diagnóstico se produce en fases avanzadas.
Cuándo acudir al médico
Ante cualquier duda sobre un posible embarazo, incluso sin síntomas, es importante consultar con un profesional.
Se recomienda acudir cuando:
- Existe retraso menstrual, aunque sea habitual.
- Aparecen síntomas leves pero persistentes.
- Hay cambios físicos sin causa clara.
Resolver la duda a tiempo permite actuar con mayor seguridad.
El embarazo críptico es una realidad poco frecuente, pero posible. Entender qué es embarazo críptico ayuda a desmontar mitos y a comprender que cada cuerpo responde de forma distinta. La ausencia de síntomas no siempre descarta una gestación, y ante cualquier duda, la mejor decisión es confirmarlo con pruebas médicas.
En SaludOnNet es posible acceder a consultas ginecológicas, pruebas diagnósticas y seguimiento médico sin esperas, facilitando una atención rápida y accesible para resolver cualquier duda relacionada con el embarazo y la salud reproductiva.
Síntomas de desequilibrio hormonal: señales frecuentes
Los síntomas de desequilibrio hormonal pueden afectar a muchas áreas del organismo porque las hormonas regulan procesos esenciales como el metabolismo, el ciclo menstrual, el sueño o el estado de ánimo. Cuando existe un desequilibrio hormonal, el cuerpo suele enviar señales, aunque no siempre son fáciles de identificar. En muchos casos se confunden con estrés, cansancio o cambios propios de la edad, lo que retrasa el diagnóstico.
No se trata de un problema único, sino de un conjunto de alteraciones que pueden tener diferentes causas y manifestaciones.
Señales que alertan de alteraciones hormonales
Los síntomas de los cambios hormonales no aparecen de la misma forma en todas las personas. Aun así, existen patrones que se repiten con frecuencia y que ayudan a sospechar que algo no está funcionando correctamente.
Entre los síntomas más habituales destacan:
- Alteraciones en el ciclo menstrual: reglas irregulares, ausencia de menstruación o sangrados más abundantes de lo habitual. Este tipo de cambios suele estar relacionado con alteraciones en estrógenos y progesterona.
- Cansancio persistente y falta de energía: no se trata de un cansancio puntual, sino de una sensación constante que no mejora con el descanso. Puede estar vinculado a problemas tiroideos o a desequilibrios en cortisol.
- Cambios en el estado de ánimo: irritabilidad, ansiedad o incluso síntomas depresivos sin una causa clara. Las hormonas influyen directamente en neurotransmisores como la serotonina.
- Aumento o pérdida de peso inexplicable: cuando no hay cambios en la alimentación o el ejercicio, puede indicar un problema hormonal subyacente.
- Problemas en la piel y el cabello: acné persistente, piel seca o caída del cabello pueden estar relacionados con alteraciones hormonales.
Estos síntomas no deben analizarse de forma aislada. Lo importante es observar si aparecen varios a la vez y si se mantienen en el tiempo.
A qué se debe un desequilibrio hormonal
No existe una única causa y, en muchos casos, intervienen varios factores a la vez. Uno de los motivos más frecuentes son los cambios naturales del ciclo vital. La pubertad, el embarazo o la menopausia implican variaciones hormonales importantes que pueden generar síntomas temporales.
Además, hay situaciones concretas que pueden provocar alteraciones hormonales:
- Trastornos tiroideos: el mal funcionamiento de la tiroides afecta al metabolismo, al peso y al nivel de energía. De hecho, muchas personas descubren el problema a través de una analítica, ya que los síntomas pueden ser inespecíficos.
- Síndrome de ovario poliquístico (SOP): una de las causas más comunes en mujeres jóvenes, que provoca irregularidades menstruales, acné o dificultad para quedarse embarazada.
- Estrés crónico: eleva el cortisol y puede alterar otras hormonas, afectando al sueño, al peso y al estado emocional.
- Cambios de peso bruscos: tanto el sobrepeso como el bajo peso pueden alterar la producción hormonal.
- Medicamentos o anticonceptivos: algunos tratamientos pueden modificar los niveles hormonales de forma temporal.
También hay que tener en cuenta que ciertas enfermedades no dan síntomas claros al inicio, por lo que el diagnóstico suele apoyarse en pruebas como análisis de sangre. Estas pruebas permiten detectar alteraciones incluso cuando los síntomas son leves o difusos.
Cómo tratar el desequilibrio hormonal
Cuando se habla de cómo tratar el desequilibrio hormonal, es importante evitar soluciones genéricas. El tratamiento depende siempre de la causa concreta.
En muchos casos, el abordaje combina cambios en el estilo de vida con tratamiento médico. Algunas de las medidas más habituales incluyen:
- Mejorar la alimentación: una dieta equilibrada ayuda a estabilizar el metabolismo y evitar picos hormonales.
- Dormir bien: el descanso regula hormonas clave como el cortisol y la melatonina.
- Reducir el estrés: técnicas como ejercicio moderado o mindfulness pueden ayudar a equilibrar el sistema hormonal.
- Tratamiento farmacológico: en casos como hipotiroidismo o menopausia, el médico puede pautar medicación específica.
No siempre es necesario un tratamiento complejo. En algunos casos, pequeños cambios sostenidos en el tiempo pueden mejorar significativamente los síntomas.
Cómo regular las hormonas femeninas
El interés por regular las hormonas de la mujer ha crecido en los últimos años, pero conviene evitar soluciones rápidas o sin base médica. El equilibrio hormonal es un proceso dinámico y depende de múltiples factores.
Para favorecer ese equilibrio, suelen recomendarse hábitos como:
- Mantener un peso saludable, evitando dietas extremas.
- Realizar ejercicio físico de forma regular, pero sin excesos.
- Priorizar alimentos naturales frente a ultra procesados.
- Evitar el consumo excesivo de alcohol y tabaco.
- Realizar revisiones médicas periódicas, especialmente si hay antecedentes.
En etapas como la menopausia o el síndrome de ovario poliquístico, estas medidas pueden ser útiles, pero no sustituyen el seguimiento médico.
Cuándo consultar con un especialista
No todos los síntomas indican un problema grave, pero hay señales que conviene no ignorar. Cuando los síntomas son persistentes, afectan a la calidad de vida o aparecen de forma progresiva, es recomendable acudir a un profesional.
El diagnóstico suele basarse en la historia clínica, la exploración y pruebas complementarias como análisis hormonales. Esto permite identificar el origen del problema y establecer un tratamiento adecuado.
En SaludOnNet es posible acceder a consultas con especialistas en endocrinología y ginecología, así como a pruebas diagnósticas sin esperas y a precios accesibles, lo que facilita abordar cualquier sospecha de desequilibrio hormonal de forma rápida y segura.
Hormona antimulleriana: qué es y valores normales
La fertilidad femenina está estrechamente relacionada con la cantidad y calidad de los óvulos disponibles en los ovarios. Entre las herramientas más utilizadas para evaluar este aspecto se encuentra la hormona antimulleriana, un indicador cada vez más relevante en ginecología y reproducción asistida. Su medición permite conocer la reserva ovárica y orientar decisiones médicas importantes, especialmente cuando se busca embarazo o se planifica a futuro.
Qué es la hormona antimulleriana y cuál es su función
La hormona antimulleriana (AMH) es una sustancia producida por los folículos ováricos, concretamente por aquellos que se encuentran en fases iniciales de desarrollo. Estos folículos contienen los óvulos inmaduros que, con el tiempo, pueden llegar a ovular.
La hormona antimulleriana no regula directamente la ovulación ni interviene en el ciclo menstrual como otras hormonas (estrógenos o progesterona), sino que actúa como un marcador de la cantidad de óvulos disponibles.
Su principal utilidad es indicar la reserva ovárica, es decir, cuántos óvulos quedan en los ovarios. Esta reserva disminuye con la edad, por lo que la AMH es especialmente útil para evaluar la fertilidad femenina.
Para qué es la hormona antimulleriana y por qué es importante
Cuando se analiza para qué es la hormona antimulleriana, su importancia radica en su capacidad para ofrecer información muy precisa sobre la fertilidad potencial.
Se utiliza principalmente para:
- Evaluar la reserva ovárica en mujeres que desean quedarse embarazadas
Permite conocer si la cantidad de óvulos es adecuada para la edad o si existe una disminución prematura. - Valorar la respuesta a tratamientos de reproducción asistida. En técnicas como la fecundación in vitro, ayuda a prever cómo responderán los ovarios a la estimulación.
- Diagnosticar alteraciones hormonales. Valores elevados pueden estar relacionados con el síndrome de ovario poliquístico (SOP).
- Planificar la maternidad. Muchas mujeres recurren a esta prueba para tomar decisiones como preservar óvulos.
Por tanto, entender para qué sirve el análisis de hormona antimulleriana resulta clave en medicina reproductiva moderna.
Cómo se mide la hormona antimulleriana
Una de las ventajas de esta prueba es su sencillez. Saber cómo se mide la hormona antimulleriana ayuda a entender por qué es tan utilizada.
Se realiza mediante un análisis de sangre, sin necesidad de preparación especial en la mayoría de los casos. A diferencia de otras hormonas, la AMH:
- No depende del momento del ciclo menstrual.
- Puede medirse cualquier día del mes.
- Presenta niveles relativamente estables.
Esto la convierte en una herramienta fiable y cómoda tanto para pacientes como para especialistas.
Además, como ocurre con otros análisis hormonales, es importante que los resultados sean interpretados por un profesional sanitario, ya que deben analizarse dentro del contexto clínico de cada persona.
Valores normales de la hormona antimulleriana
Los niveles de AMH se expresan en ng/mL y varían principalmente en función de la edad.
De forma orientativa:
- Valores altos: más de 3 ng/mL.
- Valores normales: entre 1 y 3 ng/mL.
- Valores bajos: menos de 1 ng/mL.
Sin embargo, estos rangos pueden variar ligeramente según el laboratorio.
Hormona antimulleriana valores normales a los 40 años
Uno de los puntos más buscados son los valores normales a los 40 años, ya que la fertilidad disminuye de forma más evidente a partir de esta edad.
A los 40 años es habitual encontrar:
- Valores entre 0,5 y 1 ng/mL como normales para la edad.
- Valores por debajo de 0,5 ng/mL pueden indicar baja reserva ovárica.
Esto no significa que el embarazo sea imposible, pero sí que puede requerir apoyo médico o técnicas de reproducción asistida.
Reserva ovárica normal a los 35 años
La reserva ovárica normal a los 35 años suele ser más favorable que a los 40, aunque ya comienza a descender.
En esta etapa:
- Valores entre 1 y 2 ng/mL suelen considerarse adecuados.
- Valores más bajos pueden indicar una disminución anticipada.
Este dato es clave porque la calidad de los óvulos también empieza a reducirse progresivamente, lo que puede afectar a la fertilidad.
Prueba de reserva ovárica: qué incluye
La prueba de reserva ovárica no se basa únicamente en la hormona antimulleriana, aunque esta es una de las más importantes.
Normalmente se complementa con:
- Ecografía transvaginal. Permite contar los folículos antrales en los ovarios.
- Hormona FSH (hormona foliculoestimulante). Se mide al inicio del ciclo menstrual.
- Estradiol. Ayuda a interpretar correctamente la FSH.
La combinación de estas pruebas ofrece una visión más completa de la fertilidad femenina.
Prueba antimulleriana: cuándo se recomienda
La prueba antimulleriana se recomienda en diferentes situaciones clínicas.
Es especialmente útil en:
- Mujeres que llevan tiempo intentando quedarse embarazadas.
- Pacientes que van a iniciar tratamientos de fertilidad.
- Mujeres con antecedentes de menopausia precoz.
- Casos de síndrome de ovario poliquístico.
- Planificación reproductiva a medio o largo plazo.
Cada vez más mujeres se realizan esta prueba de forma preventiva para conocer su estado reproductivo.
Qué significa tener la antimulleriana alta o baja
Interpretar los niveles de antimulleriana requiere contexto clínico.
Antimulleriana baja
Indica una menor cantidad de óvulos disponibles. Puede deberse a:
- Edad avanzada.
- Fallo ovárico precoz.
- Cirugías ováricas previas.
- Factores genéticos.
No implica infertilidad directa, pero sí menor probabilidad de embarazo natural.
Antimulleriana alta
Puede relacionarse con:
- Síndrome de ovario poliquístico.
- Mayor número de folículos.
En estos casos, aunque hay más óvulos, la calidad puede no ser óptima, y la ovulación puede estar alterada.
Factores que influyen en la hormona antimulleriana
Los niveles de AMH no son estáticos y pueden verse afectados por diferentes factores.
Entre los más relevantes:
- Edad. Es el factor más determinante, ya que la reserva ovárica disminuye con los años.
- Genética. Algunas mujeres nacen con menor reserva ovárica.
- Tratamientos médicos. Quimioterapia o radioterapia pueden reducirla.
- Cirugías ováricas. Intervenciones previas pueden afectar al tejido ovárico.
- Estilo de vida. Aunque el impacto es menor, hábitos como el tabaquismo pueden influir.
Relación entre hormona antimulleriana y fertilidad
La AMH es uno de los mejores indicadores de fertilidad potencial, pero no mide directamente la capacidad de quedarse embarazada.
Es importante entender que:
- Indica cantidad de óvulos, no calidad.
- No predice con exactitud el embarazo natural.
- Es más útil en tratamientos de fertilidad.
Por ejemplo, una mujer con niveles normales puede tener dificultades para concebir por otras causas, como problemas en las trompas o en el semen de la pareja.
Hormona antimulleriana y reproducción asistida
En reproducción asistida, la antimulleriana tiene un papel fundamental.
Permite:
- Ajustar la dosis de medicación hormonal.
- Prever la respuesta ovárica.
- Evitar riesgos como la hiperestimulación.
Un nivel adecuado suele asociarse a mejores resultados en tratamientos como la fecundación in vitro.
¿Se puede mejorar la hormona antimulleriana?
No existe un tratamiento demostrado que aumente de forma significativa la AMH.
Sin embargo, algunas recomendaciones pueden ayudar a preservar la reserva ovárica:
- Evitar el tabaco.
- Mantener un peso saludable.
- Reducir el estrés.
- Seguir una alimentación equilibrada.
En algunos casos, los especialistas pueden recomendar suplementos, aunque su eficacia es limitada y variable.
Cuándo preocuparse por la antimulleriana
No siempre un valor bajo es motivo de alarma inmediata. Lo importante es valorar el conjunto:
- Edad.
- Historial clínico.
- Deseo reproductivo.
La interpretación siempre debe realizarla un especialista, ya que una única cifra no define por completo la fertilidad.
Como ocurre con cualquier análisis clínico, los resultados deben analizarse en consulta para evitar interpretaciones erróneas o innecesarias preocupaciones.
El conocimiento de la hormona antimulleriana ha supuesto un avance importante en el campo de la fertilidad, permitiendo tomar decisiones más informadas y personalizadas. Contar con esta información facilita anticiparse y elegir el momento más adecuado para buscar embarazo o recurrir a técnicas médicas.
Para quienes necesiten evaluar su reserva ovárica o resolver dudas sobre fertilidad, en SaludOnNet es posible acceder a análisis clínicos y consultas con especialistas en ginecología sin esperas, con precios accesibles y orientación personalizada adaptada a cada caso.
Estradiol alto o bajo: qué significa y cómo afecta al organismo
El estradiol es una de las hormonas sexuales más importantes del organismo, especialmente en la mujer. Forma parte del grupo de los estrógenos, hormonas que regulan el desarrollo sexual, el ciclo menstrual y numerosas funciones metabólicas. Sin embargo, cuando sus niveles se encuentran alterados, ya sea estradiol alto o estradiol bajo, pueden aparecer diferentes síntomas y problemas de salud.
En los análisis hormonales es habitual encontrar esta variable, ya que su medición ayuda a diagnosticar trastornos hormonales, problemas de fertilidad o alteraciones del ciclo menstrual.
Estradiol: qué es y para qué sirve
El estradiol es el estrógeno más potente y activo en el cuerpo humano. Se produce principalmente en los ovarios en la mujer, aunque también se genera en menor cantidad en los testículos en el hombre y en las glándulas suprarrenales.
Su función principal es regular el sistema reproductivo femenino, pero también participa en múltiples procesos del organismo.
Entre sus funciones más importantes destacan:
- Regulación del ciclo menstrual. Controla la maduración del óvulo y la preparación del útero para un posible embarazo.
- Desarrollo de los caracteres sexuales femeninos. Influye en el crecimiento de las mamas, la distribución de la grasa corporal y la salud de la piel.
- Salud ósea. Ayuda a mantener la densidad mineral de los huesos.
- Protección cardiovascular. Contribuye al equilibrio del colesterol y a la salud de los vasos sanguíneos.
- Regulación del estado de ánimo. Los estrógenos influyen en neurotransmisores relacionados con el bienestar emocional.
Los niveles de estradiol cambian de forma natural a lo largo de la vida y del ciclo menstrual. Por ejemplo, aumentan durante la ovulación y disminuyen después de la menopausia.
Valores normales de estradiol
Los valores normales pueden variar según la edad, el sexo y la fase del ciclo menstrual.
En general, los rangos orientativos del estradiol en una analítica suelen ser:
Mujeres:
- Fase folicular: 20-150 pg/ml
- Ovulación: 150-750 pg/ml
- Fase lútea: 30-450 pg/ml
- Menopausia: menos de 20 pg/ml
Hombres:
- Entre 10 y 40 pg/ml aproximadamente.
Los médicos interpretan estos valores siempre dentro del contexto clínico del paciente. Al igual que ocurre con otros parámetros de una analítica, los resultados deben evaluarse en conjunto con otras hormonas y síntomas.
Estradiol alto: causas y consecuencias
Cuando los niveles de esta hormona superan los rangos normales se habla de hiperestrogenismo o estradiol alto. Esta situación puede producir distintos síntomas y alteraciones hormonales.
Principales causas de estradiol alto
Existen múltiples factores que pueden provocar un aumento de esta hormona:
- Embarazo. Durante la gestación el estradiol aumenta de forma natural.
- Obesidad. El tejido graso puede producir estrógenos, elevando los niveles hormonales.
- Síndrome de ovario poliquístico. Algunas mujeres con este trastorno presentan desequilibrios hormonales.
- Tumores ováricos o suprarrenales. En casos poco frecuentes pueden producir exceso de estrógenos.
- Tratamientos hormonales. El uso de estrógenos en pastillas o terapias hormonales puede elevar los niveles.
En hombres también puede aparecer estradiol alto, generalmente relacionado con obesidad, enfermedades hepáticas o consumo de ciertos medicamentos.
Síntomas de estradiol alto
Los síntomas dependen de la edad y del sexo, pero los más frecuentes son:
- Ciclos menstruales irregulares.
- Sensibilidad o dolor en las mamas.
- Retención de líquidos.
- Cambios de humor.
- Fatiga o disminución de la energía.
- Aumento de peso.
En hombres puede provocar ginecomastia (aumento del tejido mamario) o disminución de la libido.
Riesgos asociados
Mantener niveles elevados de estradiol durante largos periodos puede aumentar el riesgo de:
- Endometriosis.
- Fibromas uterinos.
- Problemas de fertilidad.
- Mayor riesgo cardiovascular.
- Algunos tipos de cáncer hormonodependientes.
Por este motivo es importante investigar la causa cuando aparece en un análisis.
Estradiol bajo: causas y síntomas
El estradiol bajo es una situación relativamente frecuente, especialmente en determinadas etapas de la vida femenina.
Causas más frecuentes
Entre las principales razones que pueden provocar un estradiol baja destacan:
- Menopausia. Es la causa más habitual debido al descenso de la función ovárica.
- Insuficiencia ovárica prematura. Cuando los ovarios dejan de funcionar antes de los 40 años.
- Ejercicio físico extremo. En deportistas de alto rendimiento puede disminuir la producción hormonal.
- Bajo peso o trastornos alimentarios. La falta de grasa corporal reduce la producción de estrógenos.
- Problemas en la hipófisis. Alteraciones hormonales que afectan al control endocrino.
También puede observarse en tratamientos oncológicos o tras cirugía ovárica.
Síntomas del estradiol bajo
Cuando el organismo tiene niveles bajos de esta hormona pueden aparecer síntomas relacionados con el déficit de estrógenos.
Los más habituales incluyen:
- Sofocos y sudoración nocturna.
- Sequedad vaginal.
- Disminución del deseo sexual.
- Cambios de humor o irritabilidad.
- Problemas de sueño.
- Pérdida de masa ósea.
En mujeres jóvenes puede provocar irregularidades menstruales o incluso ausencia de menstruación.
Estradiol y fertilidad
El estradiol desempeña un papel esencial en la reproducción femenina. Sus niveles indican cómo está funcionando el ovario y ayudan a evaluar la reserva ovárica.
Durante el ciclo menstrual:
- En la fase inicial estimula el crecimiento de los folículos.
- Antes de la ovulación alcanza su pico máximo.
- Después disminuye si no hay embarazo.
Por esta razón se suele medir en estudios de fertilidad o en tratamientos de reproducción asistida.
Cuando el estradiol es demasiado bajo puede dificultar la ovulación. Por el contrario, niveles excesivamente altos también pueden alterar el ciclo hormonal.
Estrógenos en pastillas: cuándo se utilizan
Las pastillas de estrógeno se utilizan en distintos tratamientos médicos relacionados con el sistema hormonal femenino.
Las indicaciones más habituales son:
- Terapia hormonal sustitutiva en la menopausia.
- Tratamientos para la infertilidad.
- Regulación de ciclos menstruales irregulares.
- Tratamiento de algunos síntomas menopáusicos.
Estas pastillas de estrógenos ayudan a compensar la falta de hormonas cuando el organismo no produce la cantidad suficiente.
Sin embargo, deben tomarse siempre bajo control médico, ya que un exceso puede provocar efectos secundarios o aumentar el riesgo de trombosis y problemas cardiovasculares.
Cómo se mide el estradiol en un análisis
El estradiol se mide mediante un análisis de sangre hormonal. La prueba suele realizarse en determinadas fases del ciclo menstrual para obtener resultados más precisos.
En muchas ocasiones forma parte de un estudio hormonal completo junto con otras hormonas como:
- FSH.
- LH.
- Progesterona.
- Prolactina.
Los análisis clínicos permiten detectar desequilibrios hormonales y orientar el diagnóstico de diferentes patologías. Las pruebas de laboratorio son herramientas fundamentales para evaluar el estado de salud y confirmar sospechas médicas.
Cómo regular los niveles de estradiol
El tratamiento depende siempre de la causa que esté provocando la alteración hormonal.
Entre las medidas que pueden ayudar a regular los niveles hormonales se encuentran:
Cambios en el estilo de vida
Mantener hábitos saludables puede influir en el equilibrio hormonal:
- Mantener un peso saludable.
- Practicar ejercicio moderado.
- Dormir adecuadamente.
- Reducir el estrés.
Alimentación equilibrada
Una dieta rica en frutas, verduras, proteínas saludables y grasas buenas favorece el equilibrio endocrino.
Tratamiento médico
Cuando existe un problema hormonal concreto el especialista puede indicar:
- Terapia hormonal.
- Medicación específica.
- Tratamientos para enfermedades subyacentes.
Cada caso debe ser evaluado individualmente para elegir la mejor opción terapéutica.
Cuándo consultar con un especialista
Algunas señales pueden indicar la necesidad de consultar con un médico:
- Cambios importantes en el ciclo menstrual.
- Síntomas intensos de menopausia.
- Problemas de fertilidad.
- Alteraciones hormonales detectadas en una analítica.
El diagnóstico precoz permite tratar el problema de forma adecuada y evitar complicaciones.
Comprender cómo funcionan las hormonas es fundamental para cuidar la salud. El estradiol influye en múltiples procesos del organismo y sus alteraciones pueden tener consecuencias importantes si no se detectan a tiempo.
En SaludOnNet es posible acceder a consultas con endocrinos, ginecólogos y análisis hormonales sin esperas y a precios accesibles. Un especialista puede evaluar los niveles hormonales, interpretar correctamente los resultados y recomendar el tratamiento más adecuado para recuperar el equilibrio hormonal.
¿Cuánto cuesta la operación de prolapso uterino en España?
El prolapso uterino es una patología ginecológica frecuente que afecta principalmente a mujeres a partir de los 45-50 años, aunque también puede aparecer antes, especialmente tras partos vaginales múltiples o complicados. Se produce cuando el útero desciende de su posición normal dentro de la pelvis y se desplaza hacia la vagina debido al debilitamiento del suelo pélvico.
En fases iniciales puede pasar desapercibido o provocar molestias leves, pero cuando el descenso es significativo puede afectar de forma importante a la calidad de vida. En estos casos, la cirugía suele ser el tratamiento más eficaz. Una de las dudas más habituales antes de tomar esta decisión es cuánto cuesta la operación de prolapso uterino en España, especialmente en clínicas privadas.
Qué es el prolapso uterino y por qué se produce
El útero está sostenido por músculos y ligamentos que forman el suelo pélvico. Cuando estas estructuras se debilitan, el útero puede descender progresivamente hacia la vagina.
Las causas más frecuentes del prolapso uterino son:
- Embarazos y partos vaginales, sobre todo si han sido múltiples.
- Menopausia y descenso de estrógenos.
- Envejecimiento natural del tejido muscular.
- Obesidad.
- Estreñimiento crónico y esfuerzos repetidos.
- Cirugías pélvicas previas.
- Actividades físicas de alto impacto mantenidas en el tiempo.
No se trata de un problema grave en términos vitales, pero sí puede ser muy limitante a nivel físico y emocional.
Síntomas del prolapso uterino
Los síntomas varían según el grado de descenso del útero. En los casos más habituales pueden aparecer:
- Sensación de peso o presión en la pelvis.
- Sensación de bulto o cuerpo extraño en la vagina.
- Molestias al caminar o estar de pie mucho tiempo.
- Dolor lumbar bajo.
- Dificultad para orinar o sensación de vaciado incompleto.
- Infecciones urinarias recurrentes.
- Molestias o dolor durante las relaciones sexuales.
Cuando estos síntomas afectan al día a día, la cirugía suele ser la opción más recomendada.
Grados de prolapso uterino
El prolapso uterino se clasifica en distintos grados, lo que influye directamente en el tipo de cirugía y en su coste:
- Grado I: el útero desciende ligeramente dentro de la vagina.
- Grado II: el cuello uterino se acerca a la entrada vaginal.
- Grado III: parte del útero sobresale por la vagina.
- Grado IV: el útero está completamente fuera de la vagina.
Los grados III y IV suelen requerir tratamiento quirúrgico.
Cuándo está indicada la operación de prolapso uterino
La cirugía no siempre es la primera opción. En casos leves puede optarse por:
- Fisioterapia de suelo pélvico.
- Uso de pesarios vaginales.
- Cambios en hábitos de vida.
La operación se recomienda cuando:
- El prolapso es moderado o severo.
- Los síntomas son persistentes.
- Los tratamientos conservadores no funcionan.
- Existe afectación urinaria o intestinal.
- La calidad de vida está claramente limitada.
Tipos de cirugía para el prolapso uterino
Existen varias técnicas quirúrgicas, y la elección influye de forma directa en el precio final.
Cirugía conservadora del útero
Se recoloca el útero y se refuerzan los ligamentos que lo sostienen. Es una opción en mujeres que desean conservar el útero y cuando la anatomía lo permite.
Histerectomía vaginal
Consiste en la extirpación del útero por vía vaginal. Es una de las técnicas más utilizadas, especialmente en mujeres que ya no desean conservar el útero.
Cirugía laparoscópica
Se realiza mediante pequeñas incisiones abdominales. Permite una recuperación más rápida y menor dolor postoperatorio.
Cirugía robótica
Disponible en algunos centros privados. Ofrece mayor precisión, pero incrementa el coste de la intervención.
Uso de mallas
Actualmente su uso está muy restringido y reservado a casos muy concretos, debido a posibles complicaciones.
¿Cuánto cuesta la operación de prolapso uterino en España?
En la sanidad privada, el precio de una operación de prolapso uterino suele oscilar entre 3.500 y 8.000 euros, dependiendo de varios factores.
Precios orientativos:
- Cirugía vaginal simple: 3.500 – 4.500 €
- Histerectomía vaginal: 4.500 – 6.000 €
- Cirugía laparoscópica: 6.000 – 7.500 €
- Cirugía robótica o casos complejos: más de 8.000 €
Estas cifras pueden variar según la clínica, la ciudad y la experiencia del equipo médico.
Qué incluye normalmente el precio de la cirugía
En la mayoría de las clínicas privadas, el presupuesto suele incluir honorarios del ginecólogo y del anestesista, uso de quirófano, anestesia y material quirúrgico estándar.
No siempre están incluidas las pruebas preoperatorias, consultas previas y revisiones, medicación tras el alta, estancia hospitalaria prolongada y tratamiento de posibles complicaciones.
Es recomendable solicitar siempre un presupuesto cerrado y detallado.
Diferencias entre sanidad pública y privada
En la sanidad pública, la operación de prolapso uterino está cubierta, pero suele implicar listas de espera largas, menor capacidad de elección del especialista y técnicas más estandarizadas.
La sanidad privada permite:
- Intervención en plazos cortos.
- Elección de cirujano y técnica.
- Atención más personalizada.
Por este motivo, muchas mujeres optan por la vía privada pese al coste.
¿El seguro médico cubre la operación de prolapso uterino?
Algunos seguros privados cubren esta cirugía, pero es importante revisa los periodos de carencia, los copagos, los límites económicos y la exclusión de técnicas avanzadas.
Se recomienda confirmar la cobertura antes de programar la intervención evita sorpresas.
Recuperación tras la operación
La recuperación depende de la técnica utilizada:
- Hospitalización: 1 a 3 días.
- Reposo relativo: 2 a 4 semanas.
- Recuperación completa: hasta 8 semanas.
Durante este tiempo se recomienda evitar esfuerzos, cargar peso y realizar actividad física intensa.
Factores que pueden encarecer la operación
El precio puede aumentar si:
- El prolapso es muy severo.
- Existen prolapsos asociados (vejiga o recto).
- Hay cirugías previas.
- Existen enfermedades asociadas.
- Se emplean técnicas avanzadas.
Tomar una decisión informada
El prolapso uterino no es una urgencia vital, pero sí una condición que puede deteriorar de forma notable la calidad de vida. La cirugía, cuando está bien indicada, ofrece muy buenos resultados y mejora de forma clara los síntomas.
Antes de decidir, es fundamental contar con una valoración ginecológica especializada, conocer todas las opciones disponibles y disponer de información clara sobre costes y recuperación.
En SaludOnNet es posible consultar con ginecólogos expertos en suelo pélvico, recibir orientación personalizada y valorar la mejor opción en cada caso, sin esperas y con precios transparentes. Un paso clave para tomar decisiones médicas con tranquilidad y seguridad.
Sangrado intermenstrual: por qué hay sangrado entre reglas
Los sangrados intermenstruales, también llamados sangrados entre reglas, son una de las consultas ginecológicas más frecuentes. Aparecen fuera del periodo menstrual habitual y generan preocupación, sobre todo cuando se repiten o no se identifica una causa clara. Pueden manifestarse como un manchado leve, un flujo marrón después de la regla o incluso como un sangrado similar al de una menstruación.
Aunque en muchos casos tienen un origen benigno y transitorio, en otros pueden ser la señal de un desequilibrio hormonal o de una patología ginecológica que conviene evaluar. Entender por qué sangro si no estoy en mi periodo es clave para saber cuándo basta con observar la evolución y cuándo es recomendable consultar con un especialista.
Qué se considera sangrado intermenstrual
Se habla de sangrado intermenstrual cuando aparece cualquier pérdida de sangre vaginal fuera de la regla, independientemente de su cantidad o duración. Puede ocurrir en cualquier momento del ciclo y adoptar distintas formas:
- Manchado rosado o marrón.
- Pequeños restos de sangre al limpiarse.
- Restos de regla una semana después de haber terminado la menstruación.
- Sangrado leve coincidiendo con la ovulación.
- Episodios más intensos que recuerdan a una regla adelantada.
La clave está en que no corresponde al sangrado menstrual habitual ni sigue el patrón normal del ciclo.
Sangrado de ovulación: una causa frecuente y benigna
El sangrado de ovulación es una de las causas más comunes de manchado intermenstrual en mujeres en edad fértil. Suele aparecer a mitad del ciclo, aproximadamente entre los días 12 y 16, coincidiendo con la liberación del óvulo.
Este sangrado se produce por un descenso puntual de los niveles de estrógenos justo antes de la ovulación, lo que puede provocar una ligera descamación del endometrio.
Características habituales del sangrado de ovulación:
- Duración corta, de unas horas a uno o dos días.
- Cantidad escasa.
- Color rosado o marrón claro.
- Puede acompañarse de una leve molestia abdominal en un lado del abdomen.
En general, no requiere tratamiento y se considera una variación normal del ciclo menstrual.
Flujo marrón después de la regla: qué significa
El flujo marrón después de la regla suele corresponder a restos de sangre antigua que el útero expulsa lentamente tras la menstruación. Al estar oxigenada, la sangre adquiere ese color oscuro característico.
Las causas más habituales incluyen:
- Final incompleto de la menstruación.
- Ciclos hormonales irregulares.
- Uso de anticonceptivos hormonales.
- Estrés o cambios recientes en el estilo de vida.
Cuando este flujo aparece de forma puntual y sin otros síntomas, no suele ser motivo de alarma. Sin embargo, si se repite mes tras mes o se acompaña de dolor, mal olor o sangrados abundantes, conviene descartar otras causas.
Restos de regla una semana después: posibles explicaciones
Encontrar restos de regla una semana después puede resultar desconcertante. Las explicaciones más frecuentes son:
- Desajustes hormonales leves.
- Ovulación temprana.
- Cambios recientes en anticoncepción.
- Endometrio que no se ha desprendido de forma homogénea.
En mujeres con ciclos irregulares es relativamente común que el sangrado se prolongue de forma intermitente. Si este patrón se repite, una valoración ginecológica ayuda a aclarar el origen.
Por qué se adelanta la regla y provoca sangrado fuera de fecha
Una de las preguntas más habituales es por qué se adelanta la regla. Cuando el ciclo se acorta de forma puntual, puede confundirse con un sangrado intermenstrual.
Las causas más frecuentes incluyen:
- Estrés físico o emocional intenso.
- Cambios bruscos de peso.
- Alteraciones hormonales (tiroides, prolactina, ovarios).
- Infecciones ginecológicas.
- Uso o abandono de anticonceptivos hormonales.
Un adelanto ocasional no suele ser preocupante. Sin embargo, si la regla se adelanta de forma recurrente, puede indicar ciclos anovulatorios o alteraciones hormonales que conviene estudiar.
Por qué sangro si no estoy en mi periodo: causas más allá del ciclo
Cuando el sangrado no encaja con la ovulación ni con un adelanto de la regla, es importante valorar otras posibles causas.
Anticonceptivos hormonales
Durante los primeros meses de uso de anticonceptivos orales, parches o anillos vaginales es frecuente que aparezcan sangrados intermenstruales. Suelen desaparecer con el tiempo.
Infecciones ginecológicas
Infecciones vaginales o cervicales pueden provocar sangrado, sobre todo tras las relaciones sexuales. En estos casos suele acompañarse de otros síntomas como picor, flujo anormal o dolor.
Pólipos y miomas
Los pólipos endometriales o cervicales y los miomas uterinos pueden causar sangrados fuera de la regla, especialmente tras el esfuerzo físico o las relaciones.
Endometriosis
Aunque no es la causa más frecuente, la endometriosis puede provocar sangrados irregulares, dolor pélvico y reglas muy dolorosas.
Embarazo
En las primeras semanas de gestación pueden aparecer sangrados leves, como el sangrado de implantación. Siempre que exista posibilidad de embarazo, conviene descartarlo.
Cuándo el sangrado intermenstrual es motivo de consulta
No todos los sangrados entre reglas son preocupantes, pero existen situaciones en las que es recomendable consultar con un ginecólogo:
- Sangrados frecuentes o persistentes.
- Aumento progresivo de la cantidad de sangre.
- Dolor pélvico intenso o fiebre.
- Sangrado tras las relaciones sexuales.
- Aparición tras la menopausia.
- Anemia o sensación de cansancio asociado.
Una valoración médica permite descartar causas orgánicas y ajustar el tratamiento si es necesario.
Cómo se estudia el sangrado entre reglas
El estudio suele comenzar con una historia clínica detallada y puede incluir:
- Exploración ginecológica.
- Ecografía transvaginal.
- Analítica hormonal.
- Citología o pruebas cervicales si están indicadas.
El objetivo es identificar el origen del sangrado y establecer si se trata de un proceso funcional o de una patología concreta.
Tratamiento del sangrado intermenstrual
El tratamiento depende de la causa identificada. En muchos casos no es necesario intervenir y basta con observación. En otros, puede incluir:
- Ajuste o cambio de anticonceptivo.
- Tratamiento hormonal específico.
- Tratamiento de infecciones.
- Seguimiento de pólipos o miomas.
La mayoría de los sangrados intermenstruales tienen solución una vez se identifica el origen.
Escuchar al cuerpo y actuar a tiempo
El sangrado fuera de la regla es una señal que conviene interpretar con calma, pero sin ignorarla cuando se repite. La mayoría de las veces responde a causas hormonales leves, como el sangrado de ovulación o un pequeño desajuste del ciclo. Otras, requiere una valoración más detallada para descartar problemas ginecológicos.
En SaludOnNet es posible acceder a consultas de ginecología y pruebas diagnósticas sin esperas, con precios claros y sin necesidad de seguro médico tradicional. Una valoración a tiempo aporta tranquilidad y ayuda a cuidar la salud ginecológica de forma preventiva.
Conización cervical: qué es y cómo actuar
El cáncer de cuello de útero es uno de los cánceres ginecológicos más habituales. Está causado por el virus del papiloma humano (VPH) y se detecta realizando una citología o prueba de Papanicolaou, así como una biopsia. En las fases iniciales su tratamiento implica una resección quirúrgica y en las más avanzadas radioterapia y quimioterapia. La conización es un tratamiento quirúrgico que busca quitar la parte del cuello del útero afectada; el instrumento con el que se realiza tiene forma de cono, de ahí que tome este nombre.
Cuando se realiza la conización cervical
La conización es un tratamiento sencillo que consiste en quitar parte del cuello del útero a mujeres que tienen una lesión premaligna o precancerosa en la zona, tras una infección del VPH. El virus del papiloma humano se contagia al mantener relaciones sexuales sin protección con alguien infectado; penetra en las células alterándolas y causando lesiones. Estas pueden ser de alto o bajo grado.
Se puede tener el virus en el organismo, pero no estar produciendo ningún mal. Una vez que empieza a causar daño la infección por VPH se clasifica de la siguiente forma:
- CIN 1 o displasia leve. Se trata de lesiones escamosas intraepiteliales (SIL) de bajo grado. Existe un 80% de probabilidades de que el organismo cure la lesión de manera espontánea.
- CIN 2 o displasia moderada. Son SIL de alto grado.
- CIN 3: displasia severa o carcinoma in situ. SIL de alto grado.
Todas ellas son lesiones premalignas y en función del estadio en el que se encuentren, si no se tratan, pueden llegar a producir cáncer a largo plazo.
Se sabe que solo el 20% de los casos de CIN 2 y 3 se curan de manera espontánea. En estos dos casos es donde los especialistas recomiendan realizar un tratamiento mediante conización.
Qué es la conización de cuello uterino y para qué sirve
El tratamiento consiste en la extracción de una parte del cuello del útero en forma de cono. Se elimina una parte del exocérvix (zona exterior) y otra del endocérvix (zona interior). Es una intervención indolora que puede realizarse con anestesia local o sedación de cintura para abajo. Generalmente se trata de una intervención ambulatoria.
Los médicos buscan extraer la zona del cuello uterino que está afectada para eliminarla y realizar un tratamiento curativo. Además, esa muestra se va a mandar al laboratorio a analizar por lo que se va a obtener un diagnóstico definitivo de la lesión. La primera revisión después de la conización suele realizarse a los 15 días de la cirugía.
Algunas complicaciones
Aunque es un tratamiento muy seguro y no suele presentar complicaciones, en ocasiones durante la intervención se puede dar:
- Sangrado. Es fácil de controlar, ya que se cauteriza la herida con el material de quirófano.
- Daño en la pared vaginal. Ocurre sobre todo si la paciente se mueve mucho.
- Reacción a los fármacos usados.
Asimismo, pasados unos días de la cirugía puede producirse:
- Sangrado moderado, como una regla abundante después de la conización. En este caso la paciente debe acudir al servicio de urgencias para que coagulen los puntos sangrantes. Se realiza en el mismo momento y no reviste complicación.
- Infección de la herida. No es frecuente, pero si ocurre y la paciente manifiesta dolor, fiebre y flujo maloliente debe ir a urgencias también para poner tratamiento con antibiótico.
A largo plazo la conización no tiene efectos sobre la vida sexual, aunque sí puede tenerlos en la vida reproductiva. No es habitual, pero se puede producir un estrechamiento del canal que cause alteraciones en la menstruación o dificultades para quedar embarazada. También hay expertos que indican que pueden aumentar los abortos en el segundo trimestre o los partos prematuros, cuando la conización ha sido grande.
Cuanto tarda en cicatrizar la conización
Tras la intervención se recomienda realizar un reposo relativo de 3 o 4 días. Durante este tiempo la paciente puede moverse y caminar, pero no realizar actividades físicas que requieren de un esfuerzo. Asimismo, hay que esperar unas 4 semanas para utilizar tampones, darse baños de inmersión o mantener relaciones sexuales.
Este tratamiento no provoca cambio en los ciclos menstruales, por lo que la primera regla después de la conización debe bajar cuando tocaba. Tampoco afecta la alimentación después de una conización, por lo que la paciente puede comer de manera normal.
¿Por qué puede no curarse?
En un 90% de los casos la conización elimina por completo la lesión y la paciente queda curada. Pero los especialistas indican que el sistema inmune de las mujeres tratadas mediante esta cirugía tiene más predisposición a no curar el virus y producir lesiones. Por este motivo los controles y el seguimiento médico deben ser estrictos para que no persista la lesión, reaparezca con el tiempo o para que no persista el virus, a pesar de haber eliminado la lesión.
Para una buena prevención del cáncer de cuello de útero te recomendamos acudas periódicamente a consulta con tu ginecólogo o ginecóloga. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a precios muy competitivos.
Terapia hormonal sustitutiva en la menopausia
La edad media de la menopausia en las mujeres ronda los 50 años. Se produce cuando tienen la última menstruación y muchas veces va acompañada de unos molestos síntomas que pueden paliarse con terapia hormonal sustitutiva.
En el climaterio o periodo anterior y posterior a la menopausia, los ovarios dejan de funcionar como lo hacían hasta ese momento. Esto provoca que los estrógenos, hormonas femeninas producidas por los ovarios, disminuyan notablemente. Este descenso hace que aparezcan síntomas no deseados como los sofocos, la sequedad vaginal y de piel, el insomnio o los cambios de ánimo.
La terapia hormonal para la menopausia es un tratamiento que mejora notablemente la calidad de vida de las mujeres. Pero es importante saber que está contraindicado en pacientes con cáncer de mama y endometrio o con problemas de coagulación. Tampoco está indicada en mujeres con historia familiar de cáncer de mama, trombosis, riesgo cardiovascular o alteraciones hepáticas. En ese tipo de pacientes existen otras alternativas que no son las hormonas.
Qué es la terapia hormonal sustitutiva
Cuando los niveles de estrógenos están muy bajos y existen síntomas que interfieren en la vida diaria se utiliza la terapia hormonal sustitutiva, siempre que no existan contraindicaciones y esté prescrita por un ginecólogo.
Este tratamiento consiste en el suministro de hormonas sexuales femeninas para sustituir las que se están perdiendo, después de que la función de los ovarios haya disminuido. La terapia está pensada para pacientes con fuertes molestias que tengan menos de 60 años.
Los principales síntomas a tratar son:
- Trastornos vasomotores: bochornos o sofocos.
- Problemas genito-urinarios: sequedad vaginal o infecciones urinarias frecuentes.
- Síntomas emocionales: depresión o disminución del apetito sexual.
Candidatas de la terapia hormonal sustitutiva
Las pacientes que son candidatas a seguir este tratamiento pueden recibir los beneficios de la terapia hormonal de reemplazo. Principalmente son estas mujeres:
- Con menopausia precoz (antes de los 40 años).
- Con graves trastornos vasomotores, es decir sofocos o bochornos que pueden ser severos y desagradables.
- Cuando hay significativos problemas uro genitales: incontinencia urinaria, infecciones recurrentes, alteraciones vaginales o dolor durante las relaciones.
El ginecólogo realiza una evaluación previa, utilizando diferentes escalas para clasificar la severidad de los síntomas. Una de ellas es la escala Gerrie-Gast, que valora la intensidad de los sofocos. También se usa la escala climatérica de Greene, que evalúa aspectos como la ansiedad, la depresión, los problemas somáticos, los síntomas vasomotores o el aspecto sexual.
Se realiza una evaluación personalizada para ver cuál es el riesgo que conlleva realizar el tratamiento. Asimismo, se realiza una historia clínica completa y diferentes pruebas para comprobar que no hay tumores en las mamas ni en el endometrio, así como el perfil de lípidos y el riesgo cardiovascular.
En qué consiste el tratamiento
El tratamiento consiste en la administración de hormonas sintéticas o naturales- pero exógenas a las pacientes- cuando la mujer no tiene una producción normal y la sintomatología es grave. Puede administrarse en parches, cremas, pastillas, inyecciones u hormonas bioidénticas.
Asimismo, el tratamiento puede ser de diversas formas:
- Solo estrógenos.
- Estrógenos y progestágenos. Disminuye el riesgo de malignidad endometrial.
- Combinaciones en las que hay estrógenos, progestágenos y andrógenos.
El tratamiento particular es definido por médico y el paciente, teniendo en cuenta el perfil de riesgo y sus necesidades particulares. El especialista realiza un seguimiento para ver cuál es la respuesta de la mujer y ajustar la dosis o quitarla cuando ya no sea necesaria.
Riesgos de la terapia hormonal de reemplazo
A pesar de los beneficios que tiene la terapia hormonal de reemplazo, también existen riesgos que hay que tener en cuenta. Los principales son:
- Trombosis: infartos cerebrales, pulmonares o cardiovasculares.
- Cáncer. De mama o endometrio. El tratamiento no incrementa el riesgo, pero puede acelerar el proceso. Por este motivo es muy importante que la paciente que esté en tratamiento sea vigilada constantemente.
- Sangrados uterinos.
- Trastornos gastrointestinales como nauseas, estreñimiento, malestar intestinal, inflamación o ganancia de peso.
- Cambios en el estado de ánimo.
Cuando una paciente tiene sintomatología moderada o severa, pero es de alto riesgo no se le puede dar la terapia de reemplazo hormonal. En estos casos se utilizan generalmente antidepresivos que aumentan la serotonina.
Buenos resultados con la terapia de reemplazo hormonal
Según diversos estudios, las pacientes que reciben hormonas durante los primeros 5 años de menopausia obtienen beneficios en su salud. Así, se sabe que la terapia hormonal sustitutiva ayuda al corazón, los huesos y el estado mental de la mujer.
Si recientemente has tenido la última menstruación y tienes síntomas incómodos, no te olvides de visitar al ginecólogo para que valore la posibilidad de poner un tratamiento que mejore tu calidad de vida. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a precios muy competitivos.
Sexo después del embarazo
Muchas mujeres se sienten mal porque después de tener un bebé no tienen ganas de mantener relaciones con su pareja. Piensan que están haciendo de menos al padre y les invade un sentimiento de culpa con el que tienen que lidiar a diario. Pero la falta de sexo después del embarazo, así como la incomodidad al tenerlo, es algo muy frecuente que les ocurre a muchas madres durante las semanas posteriores al parto. Una buena comunicación y ponerse en manos expertas ayuda a recuperar la vida íntima de la pareja.
Importancia de las hormonas en el sexo después del embarazo
El postparto o puerperio es un momento de adaptación. Los primeros meses después de ser madre la libido baja considerablemente, porque la mujer experimenta muchos cambios físicos, psicológicos y hormonales. El comienzo de la lactancia materna hace que aumente la secreción de la hormona prolactina, que disminuye el deseo.
Es normal que la mujer necesite un tiempo hasta recuperar su estado inicial, que varía en función de cómo ha sido el embarazo, el parto y el posparto. Durante este periodo disminuyen las hormonas de excitación sexual y la parte íntima está menos lubricada.
Además, la mujer puede tener miedo al dolor, sobre todo cuando le han dado puntos o tiene una herida (cesárea). Y unas relaciones sexuales dolorosas son incompatibles con el placer, por lo que si hay dolor se debe dejar de practicar el coito vaginal. Si persiste, hay que consultar con el especialista.
Recuperación corporal y psicológica
Existen dos momentos a los que hay que prestar atención:
- Recuperación física de la madre. Se pueden mantener relaciones sexuales cuando la mujer ha dejado de sangrar y la zona del periné, la episiotomía o la cicatriz de la cesárea ha cicatrizado. Esto suele ocurrir alrededor de las 4-6 semanas del postparto, aunque varía en cada mujer.
- Recuperación del deseo, tanto de la madre como del padre. Las relaciones sexuales con penetración deben empezar cuando los dos tengan ganas, debe haber apetito sexual.
Se calcula que pasados 3 meses del parto la mujer recupera la capacidad de tener relaciones sexuales y orgasmos que tenía antes de dar a luz.
El cansancio es el peor enemigo
El cansancio y el cuidado de un nuevo miembro de la familia son los enemigos de la pareja. Por eso hay veces que no es solo la mujer la que no tiene ganas, sino que los hombres tampoco están tan predispuestos a tener intimidad sexual como antes. Durante este periodo, la falta de sueño puede conllevar menos secreción de testosterona.
Muchas veces son los dos los que prescinden del sexo; pero cuando solo es uno, supone un problema para la pareja. Por eso es fundamental la comunicación, para que cada uno exprese sus sentimientos, emociones y necesidades. Lo recomendable es recuperar el deseo con caricias, con relaciones sexuales sin penetración. Se puede usar un lubricante o algún juguete sexual y optar por las caricias, los masajes y los juegos.
Trucos para tener sexo después del embarazo
Existen algunos trucos que ayudan a llevar esta situación lo mejor posible.
- No tomarlo como un drama. Bajar el ritmo de las relaciones sexuales después de tener un hijo es algo muy frecuente, que le ocurre a la mayoría de las personas.
- Pasar el máximo tiempo posible juntos y compartir confidencias. Hay que buscar el momento y compartir actividades juntos.
- Animarse leyendo novelas eróticas o viendo películas que inciten a que el sexo sea más apetecible.
- No perder nunca la llama en la pareja. Es bueno mandarse mensajes o hacerse llamadas que despierten el deseo.
- No dejar el sexo después del embarazo solo para la noche, ya que puede ocurrir que el bebé se despierte y estropee el momento. Se puede hacer el amor a cualquier hora del día.
- Si el bebé duerme con los padres, los progenitores pueden buscar otras estancias para tener intimidad.
- No echar la culpa a los niños. Hay etapas en las que se practica más sexo y otras en las que menos.
A la hora de retomar las relaciones sexuales con penetración es importante utilizar anticonceptivos, para evitar un nuevo embarazo. Que la mujer siga sin tener menstruación no significa que no esté ovulando.
Para una total recuperación los especialistas recomiendan prestar atención al suelo pélvico que se ha maltratado durante el embarazo y el parto, realizando ejercicios de Kegel.
Si has tenido hace poco un bebé y sientes que ya no te interesa el sexo después del embarazo, te recomendamos que acudas a un especialista para que ayude a recuperar la intimidad que tenías antes del parto. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a precios increíbles.
Gestación subrogada: en qué consiste y dónde está permitida
La gestación subrogada es un concepto discutido que ha sido objeto de debates públicos y privados durante años. Hace referencia a un acuerdo entre dos partes en el que una mujer, llamada gestante, se propone llevar a término un embarazo para otra persona o pareja que no puede concebir naturalmente. La pareja o persona destinataria de la gestación subrogada tendrá el derecho legal de convertirse en padre o madre legal biológica.
Esta práctica, también conocida como maternidad subrogada ha creado mucho debate, debido a la complejidad moral, ética, científica y legal que conlleva.
Derechos y deberes en la gestación subrogada
La gestante es la mujer que lleva al niño durante el embarazo y que, después del parto, lo entrega a la pareja interesada. Es la responsable de todas las cuestiones médicas y legales necesarias para el embarazo y el parto y el destinatario, ya sea pareja, hombre o mujer, el encargado de pagar todos los costes médicos y legales relacionados con el embarazo.
La mujer que actúa como gestante debe estar dispuesta a renunciar a todos los derechos parentales y legales sobre el niño nacido de su útero, y la parte interesada tendrá los derechos legales para el niño. Este tipo de gestación se puede realizar de manera altruista o comercial. La realidad muestra que en la mayoría de los casos implica una contraprestación monetaria de los futuros padres a la mujer gestante.
Motivos por los que se acude a este método
Existen muchos motivos por los que una pareja o una persona puede optar por la gestación subrogada. Uno de los más comunes es la dificultad de tener un embarazo natural. Esto puede ser debido a algún problema físico que impide que una mujer pueda quedarse embarazada o parir o puede ser por una infertilidad médica.
Otra causa común es el trauma emocional relacionado con el embarazo que puede sufrir una mujer, como haber experimentado alguna pérdida en el pasado.
Otra circunstancia común para elegir la gestación subrogada es que una pareja homosexual masculina desee tener un hijo sin que la mujer se involucre.
Con todos estos motivos en mente, hay algunos elementos clave que una pareja debe considerar si está interesada en la gestación subrogada. Nos estamos refiriendo a:
- Elegir una gestante. Existen muchos programas de gestación subrogada y servicios de asesoría. Además, es importante contratar a un abogado con experiencia en este tema para que les guíe en el proceso. Las gestantes no siempre son conscientes de todos los riesgos, tales como la depresión posparto, el aislamiento social, la confusión emocional o el desequilibrio hormonal. Algunas también pueden experimentar sentimientos de tristeza, apego o incluso de culpa por no poder quedarse con el bebé una vez que ha nacido.
- Considerar la legislación estatal, ya que en algunos estados permiten la gestación subrogada y en otros no.
- Tener un diálogo abierto y honesto entre la gestante y el destinatario antes de comenzar el proceso. La gestante debe entender cómo el destinatario desea llevar a cabo el embarazo, así como las implicaciones legales y financieras. También es importante que ambas partes estén en acuerdo con los términos del acuerdo, para evitar cualquier confusión o problemas después del parto. Los arreglos de la gestación subrogada se realizan de buena fe, pero si hay alguna disputa posterior, los tribunales tienen la última palabra.
La ley sobre gestación subrogada varía según el país, por lo que las partes interesadas deben comprender las leyes de su estado.
No es legal en todos los países
La gestación subrogada ha generado mucha controversia. La legislación sobre este tema es desigual a nivel mundial en lo que respecta a su alcance o restricción. Países como Estados Unidos, India, Reino Unido y Grecia tienen leyes que apoyan los procedimientos de gestación subrogada, mientras que en Francia, Alemania e Italia está prohibido.
Reino Unido ha permitido la gestación subrogada de manera altruista desde 1985, cuando la Ley de Reproducción Humana Apropiada entró en vigor. Esta ley le da al destinatario el mismo estatus legal que un padre biológico. La práctica es legal también en muchas zonas de Estados Unidos. Dependiendo del estado en el que se vaya a llevar a cabo se incluye cualquier modelo de familia (Florida, California o Nevada) o se prohíbe (Arizona o Michigan). Otros países que la permiten son Canadá, Grecia, Ucrania, Australia o India.
En algunas naciones, la ley exige que se lleve a cabo una prueba de ADN para identificación de los padres biológicos antes de que el bebé sea entregado a los padres subrogados. Por su parte, la gestante debe seguir unos cuidados estrictos durante el embarazo. Esto incluye cuidado prenatal, seguimiento estricto por un ginecólogo, apoyo emocional y psicológico, y un embarazo saludable. Muchas mujeres gestantes tienen que pasar una evaluación para determinar si son adecuadas para la donación de embriones.
En el lado opuesto, países como Francia, Alemania e Italia tienen leyes muy restrictivas que prohíben los arreglos de gestación subrogada.
Gestación subrogada en España
La gestación subrogada no está permitida en España, pero es legal en otros países. Por lo tanto, una pareja española puede viajar a una jurisdicción donde sea aceptable, firmar los documentos pertinentes bajo la legislación local y traer al bebé a España después del alumbramiento.
La Ley 14/2006 de 26 de mayo sobre Técnicas de Reproducción Asistida declara nulo de pleno derecho cualquier contrato que establezca una gestación a cargo de una mujer que renuncia a su filiación materna a favor del contratante o un tercero. La ley no establece ninguna sanción ni prohibición específica para la gestación subrogada, pero la imposibilidad de realizar el contrato deja en claro que este tipo de técnica no es lícita en el Estado español.
Asimismo, el artículo 221 del Código Penal prevé que aquellas personas que entreguen a otra a un menor a cambio de compensación económica, sin que haya relación de filiación o parentesco, serán castigadas con una pena de uno a cinco años de prisión, así como con una inhabilitación especial para el ejercicio de la patria potestad, la tutela, curatela o guarda de cuatro a diez años.
Si quieres quedarte embarazada y te cuesta conseguirlo, te recomendamos que acudas al ginecólogo. Este especialista te indicará el mejor camino a seguir y te realizará pruebas para comprobar el estado de tu sistema reproductor. En SaludOnNet contamos con médicos especializados, que pueden ayudarte. Puedes comprar una consulta con un ginecólogo desde 25 euros o un servicio de reproducción asistida, eligiendo entre más de 4000 clínicas y hospitales en toda España.
Cómo es el tapón mucoso y qué significa su expulsión
El tapón mucoso es tapón de una sustancia gelatinosa que, durante el embarazo, sella la parte superior del cuello uterino o cérvix con la parte baja del útero, donde está alojada la bolsa amniótica y el bebé. Está formado por un 90% de agua y el resto por glucoproteínas que le dan consistencia mucosa.
Se forma entre la cuarta y la sexta semana de embarazo por la secreción de las células del cuello uterino y tiene como función principal proteger el interior del útero y el embarazo, evitando así un posible ascenso e ingreso de bacterias o gérmenes.
Es una barrera preventiva de infecciones, tanto física como química, al poseer inmunoglobulinas que protegen el organismo. Por este motivo es muy importante que se mantenga su integridad durante la gestación.
Tapón mucoso amarillo
El tapón mucoso está formado por secreciones del organismo. No siempre presenta el mismo color, aunque es frecuente que tenga un tono blanco o amarillento. Como su nombre indica, su tacto es como un moco, gelatinoso, como una clara de huevo. Las mujeres que tienen abundante flujo vaginal es posible que no noten cuándo lo expulsan. En algunos casos se expulsa un verdadero molde de moco de una sola vez y en otros un flujo mucoso durante varios días, tal y como se indica en la Sociedad Española de ginecología y obstetricia.
Tapón mucoso con sangre
El tapón mucoso también puede ser de color marrón, con trazas o hebras de sangre. Generalmente cuando el tapón mucoso está teñido de rojo no hay que asustarse; adquiere esa coloración porque se han roto los capilares de la zona. No obstante, es fácil saber si lo que se está echando es el tapón, porque es gelatinoso. Si lo que se expulsa es sangre líquida habría que acudir a revisión médica de manera inmediata.
Cuando se expulsa el tapón mucoso
El tapón mucoso se expulsa cuando el parto está cerca. No obstante, no tiene por qué ser inminente, ya que puede ser cuestión de horas o de días. Por este motivo no es una emergencia sanitaria y no hay que acudir a urgencias cuando esto ocurra. Hay mujeres que lo expulsan y se ponen de parto acto seguido y otras que tardan una semana en notar las primeras contracciones.
Cuando el trabajo de parto comienza el cuerpo de la mujer empieza a experimentar cambios. El cuello uterino se empieza a acortar produciéndose el borramiento del cérvix al volverse más blando y elástico. Así, se dilata hasta su desaparición.
Con las molestias y las pequeñas contracciones el cuello del útero deja un pequeño canal, que no está cerrado, para que salga el moco que se ha acumulado durante el embarazo. Puede ser más o menos marcado y puede estar acompañado de pequeñas manchas o pérdidas de sangre.
Qué pasa cuando echas el tapón mucoso
La expulsión del tapón mucoso es un indicador de que el parto está más o menos cerca. Hay mujeres que se ponen de parto en horas, tras su expulsión, y otras que pueden tardar hasta 10 días. Por este motivo es importante no ponerse nerviosa y esperar a que comiencen las contracciones de parto, que pueden tardar días, como hemos dicho.
Cuando se forma el tapón mucoso
Se forma en torno a la semana 7 de embarazo. Es uno de los cambios que el embarazo produce en el cuello del útero. Se trata de un tapón mucoso que se ubica en la abertura del conducto cervical y lo cierra para proteger el útero. El cuerpo lo expulsa cuando está cerca el parto.
Cómo diferenciar el tapón mucoso del flujo
No es fácil distinguir el tapón mucoso del flujo. Como hemos indicado anteriormente, hay mujeres que no llegan a diferenciarlo y no son conscientes de si lo han expulsado o no. Esto ocurre cuando la gestante tiene mucho flujo vaginal y cuando el tapón no expulsa de una sola vez, sino durante varios días.
Si en un momento, ya cercano a la fecha prevista de parto, la mujer siente un aumento brusco de flujo vaginal, con aspecto mucoso y gelatinoso, es posible que lo esté expulsando.
Si quieres saber más sobre el tapón mucoso o cualquier otra cosa que suceda durante el embarazo te recomendamos que acudas a consulta con un ginecólogo. En SaludOnNet tenemos especialistas dispuestos a ayudarte, sin esperas y con una atención inmejorable.
Dolor de ovario sin regla: causas más frecuentes
El dolor en la zona de los ovarios es una de las molestias ginecológicas que más inquietud genera. Cuando aparece durante la menstruación o en los días cercanos a la ovulación suele interpretarse como algo habitual, pero la preocupación aumenta cuando ese dolor surge fuera del ciclo menstrual. Muchas mujeres se preguntan si es normal tener dolor de ovarios sin tener la regla, si puede deberse a un problema hormonal o si es señal de alguna patología que necesita valoración médica.
Este tipo de dolor puede tener múltiples explicaciones, desde causas funcionales y transitorias hasta alteraciones ginecológicas que conviene descartar. Comprender a qué se debe el dolor de ovarios sin regla ayuda a interpretar mejor la señal que envía el cuerpo y a decidir cuándo es necesario acudir a un especialista.
Qué se considera dolor de ovarios cuando no hay regla
El llamado “dolor de ovarios” no siempre procede del propio ovario. En realidad, muchas molestias se originan en estructuras cercanas como las trompas de Falopio, el útero, la vejiga o incluso el intestino. Aun así, el dolor suele localizarse en la parte baja del abdomen, a uno o ambos lados, y puede ser punzante, continuo o intermitente.
Cuando este dolor aparece sin que exista menstruación cercana ni ovulación, es normal plantearse si es normal el dolor de ovarios sin tener la regla o si hay algo más detrás. La respuesta depende de varios factores: intensidad, duración, síntomas acompañantes y antecedentes personales.
Causas frecuentes del dolor de ovarios sin regla
Existen diferentes motivos por los que puede aparecer dolor en los ovarios fuera del periodo menstrual. Algunas causas son benignas y pasajeras, mientras que otras requieren seguimiento médico.
Cambios hormonales fuera del ciclo
Las hormonas sexuales no actúan únicamente durante la regla o la ovulación. A lo largo del mes pueden producirse pequeñas variaciones hormonales que provoquen molestias pélvicas.
Este tipo de dolor suele ser leve, difuso y transitorio. En estos casos, es normal tener dolor de ovarios sin tener la regla, especialmente en situaciones de estrés, cambios en el peso corporal o alteraciones del ritmo de sueño, que influyen directamente en el equilibrio hormonal.
Quistes ováricos funcionales
Los quistes ováricos funcionales son una de las causas más habituales de dolor de ovarios sin regla. Se forman durante el ciclo menstrual y, en la mayoría de los casos, desaparecen de forma espontánea.
Pueden provocar:
- Dolor localizado en un lado del abdomen.
- Sensación de presión o pesadez pélvica.
- Molestias que aumentan con el ejercicio o ciertos movimientos.
Aunque suelen ser benignos, cuando el dolor es persistente o intenso conviene realizar una ecografía ginecológica para confirmar el diagnóstico.
Endometriosis
La endometriosis es una enfermedad en la que tejido similar al endometrio crece fuera del útero. Aunque muchas personas la asocian exclusivamente a la menstruación dolorosa, también puede provocar dolor de ovarios sin regla.
Este dolor puede aparecer en cualquier momento del ciclo y suele acompañarse de:
- Dolor profundo en la pelvis.
- Molestias durante las relaciones sexuales.
- Dolor al defecar o al orinar en algunos casos.
La endometriosis requiere diagnóstico médico y seguimiento especializado.
Infecciones ginecológicas
Algunas infecciones del aparato reproductor pueden causar dolor ovárico incluso sin sangrado menstrual. La enfermedad inflamatoria pélvica, por ejemplo, puede afectar a ovarios y trompas.
Además del dolor, pueden aparecer:
- Flujo vaginal anormal.
- Fiebre.
- Malestar general.
Ante estos síntomas, no conviene retrasar la consulta médica.
Trastornos digestivos que simulan dolor ovárico
El intestino comparte espacio anatómico con los órganos ginecológicos. Problemas como gases, estreñimiento o síndrome del intestino irritable pueden provocar dolor bajo abdominal que se confunde con dolor de ovarios.
En estos casos, el dolor suele variar con la alimentación y mejorar tras la evacuación intestinal.
Embarazo temprano o embarazo ectópico
En las primeras semanas de embarazo puede aparecer dolor pélvico incluso antes de que se confirme la gestación. En situaciones más graves, como el embarazo ectópico, el dolor puede ser intenso y localizado.
Si el dolor se acompaña de retraso menstrual, sangrado irregular o mareos, es fundamental una valoración médica urgente.
Dolor en un solo ovario: derecho o izquierdo
Muchas mujeres describen dolor localizado en un solo lado. El dolor de ovario derecho sin regla o el dolor en el lado izquierdo pueden tener causas similares, aunque en ocasiones la localización orienta al diagnóstico.
Por ejemplo:
- El ovario derecho se encuentra cerca del apéndice, por lo que algunas molestias pueden confundirse con problemas digestivos.
- El ovario izquierdo está más próximo al colon, lo que explica la relación entre dolor ovárico y gases.
La persistencia del dolor en un solo lado justifica una exploración ginecológica.
Cuándo el dolor de ovarios sin regla deja de ser normal
Aunque en muchos casos es normal el dolor de ovarios sin tener la regla, existen situaciones en las que no conviene normalizarlo.
Es recomendable consultar con un especialista cuando:
- El dolor es intenso o empeora con el tiempo.
- Dura varios días seguidos.
- Se acompaña de fiebre, vómitos o sangrado anormal.
- Interfiere con la vida diaria.
- Aparece de forma repetida mes tras mes.
La valoración médica permite descartar causas importantes y ofrecer un tratamiento adecuado.
Cómo se estudia el dolor de ovarios sin regla
El abordaje médico suele incluir una historia clínica detallada y una exploración ginecológica. En función del caso, pueden solicitarse pruebas como:
- Ecografía transvaginal.
- Analítica hormonal.
- Pruebas de embarazo.
- Estudios para descartar infecciones.
Estas pruebas ayudan a identificar a qué se debe el dolor de ovarios sin regla y a decidir el mejor manejo.
Tratamiento según la causa
El tratamiento depende del origen del dolor. En casos leves puede bastar con medidas conservadoras como:
- Analgésicos pautados por el médico.
- Ajustes hormonales.
- Cambios en el estilo de vida.
Cuando existe una patología concreta, el tratamiento se adapta a cada diagnóstico, desde terapia hormonal hasta seguimiento específico o intervención quirúrgica en casos seleccionados.
Escuchar al cuerpo y actuar a tiempo
El dolor pélvico no siempre es una señal de alarma, pero tampoco conviene ignorarlo de forma sistemática. Identificar cuándo es normal tener dolor de ovarios sin tener la regla y cuándo no lo es permite cuidar la salud ginecológica con mayor tranquilidad y seguridad.
Ante cualquier duda o molestia persistente, una valoración profesional aporta claridad y evita preocupaciones innecesarias. En SaludOnNet es posible acceder a consultas de ginecología y pruebas diagnósticas sin esperas, con especialistas que ayudan a aclarar el origen del dolor y a encontrar la mejor solución para cada caso.
Avances en la detección del cáncer de endometrio
Un estudio publicado por Journal of Clinical Oncology señala que un test epigénico puede detectar entre el 90% y el 100% de los casos de cáncer de endometrio. Se trata de una prueba rápida y no invasiva que las mujeres pueden realizarse en su casa.
La directora del proyecto, Laura Costas, es investigadora del Grupo de Infecciones y Cáncer del Instituto de Investigación Biomédica de Bellvitge (Idibell) y del Instituto Catalán de Oncología (ICO), ambos de Barcelona. Ambas instituciones han trabajado de manera conjunta con la Universidad de Innsbruck, en Austria.
Cómo se realiza el test
Esta novedosa prueba para la detección del cáncer de endometrio puede llevarse a cabo de la manera tradicional, tomando una muestra citológica del cuello del útero en consulta médica, o de forma más cómoda, en la propia casa de la paciente sin ayuda médica. La automuestra vaginal se realiza de manera similar al uso de un tampón.
Este test podría avanzar en un año el diagnóstico del cáncer de endometrio, porque presenta una elevada sensibilidad y especificidad. Según indican los investigadores analiza el nivel de metilación de dos genes concretos en las muestras de citología de cérvix concretas presentes en el ADN.
Las metilaciones son modificaciones del ADN que pueden activar o inactivar la expresión de genes. Estas muestras se obtienen mediante ligeros raspados del cuello del útero en consulta médica, o a través de un pequeño dispositivo similar a un tampón que la paciente puede utilizar en su casa.
Población de riesgo
Todas las mujeres podrían beneficiarse de este proyecto, pero sobre todo aquellas que se encuentran en los grupos de riesgo. Entre ellas estarían las que padecen el Síndrome de Lynch, una patología genética que predispone a desarrollar cáncer (colorrectal, endometrio, ovarios…).
También es un buen método para las mujeres posmenopáusicas que tienen un sangrado anormal. Este es uno de los síntomas del cáncer de endometrio y ayudaría prevenirlo, disminuyéndolo hasta un 10%.
El estudio plantea la necesidad de llevar a cabo estudios de coste-efectividad dentro de los grupos de riesgo, antes de que el sistema pueda ponerse a la venta. Supondría, además, una prueba de cribado adicional de la población general, ya que permite identificar el cáncer un año antes de su diagnóstico. En este sentido, los investigadores indican que están trabajando en otros test que puedan detectar otro tipo de cáncer ginecológico de la misma forma.
Datos actuales del cáncer de endometrio
Actualmente entre el 5% y el 10% de las mujeres en edad fértil desarrolla endometriosis. Esta patología consiste en la implantación y desarrollo de algunas partes de la capa interna del útero o endometrio fuera de su lugar habitual (ovarios, trompas de Falopio, intestinos y vejiga). El cáncer de endometrio aparece cuando las células de esta capa mucosa que cubre el interior del útero crecen sin control y superan a las células normales. Asimismo, pueden propagarse a otras partes del cuerpo, como la vagina o el hígado y crecer allí.
Esta patología es una de las más habituales entre las mujeres, afectando a más de 400.000 en todo el mundo. Con la puesta en marcha de este test la mujer contará con un método de diagnóstico cómodo y que no es invasivo ni doloroso, como las biopsias de endometrio.
No obstante, es importante que sigas acudiendo al médico para realizarte las revisiones habituales. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a precios muy asequibles.
Endometriosis e infertilidad
La endometriosis consiste en la implantación y crecimiento benigno de tejido endometrial fuera de la cavidad uterina. Es una patología crónica que padecen las mujeres que suele producirse en el peritoneo pélvico y los ovarios, aunque a veces que se extiende también a otros órganos como el intestino, la vejiga, el estómago o el pulmón. Provoca cicatrices, lesiones, adhesiones y quistes.
El tejido endometrial tiene mucha dependencia hormonal del ciclo menstrual, por lo que el sangrado y desprendimiento se produce en el momento en el que la mujer tiene la regla.
Causa adherencias que cambian la estructura de la anatomía, haciendo que se produzca una refracción en las trompas de Falopio, que los ovarios se adhieran al útero o que se cree una especie de malla en el órgano reproductor. Asimismo, pueden producirse deformaciones en la forma de la pelvis.
Endometriosis como causa de infertilidad
Endometriosis e infertilidad son términos que van unidos, ya que entre un 30% y 40% de las mujeres que la padecen tiene problemas para quedarse embarazadas. Lo normal es que el esperma entre por la vagina, atraviese el cérvix y pase por el útero y la trompa.
La endometriosis modifica toda la anatomía, imposibilitando el paso del esperma. Además, disminuye la reserva y calidad de los óvulos y dificulta la implantación del embrión.
Cuando la endometriosis se encuentra a nivel ovárico disminuye la calidad de los ovocitos y su reserva y altera la parte de reproducción. Esta patología también puede cambiar la parte interna de las trompas de Falopio, dañar el transporte del embrión y alterar su implantación de forma natural.
Posibles causas de la endometriosis
La endometriosis es una enfermedad crónica de la que no se conocen con exactitud sus causas, aunque los especialistas apuntan dos posibles:
- Menstruación retrógrada. Es un sangrado que no solo sale por la vagina, sino que se implanta en la cavidad peritoneal, provocando mucho dolor durante la menstruación. Esto es debido a que la sangre que se queda en esa zona provoca irritación.
- Predisposición genética.
En los últimos años han aumentado los casos considerablemente a nivel mundial y se tarda mucho tiempo en diagnosticar, una media de entre 8 y 10 años.
Principales síntomas de la endometriosis
Esta enfermedad crónica, que se diagnostica mediante técnica laparoscópica, se manifiesta de diferentes formas, en función de la localización de esta. Los principales son:
- Dolor fuerte durante la menstruación y reglas de más de 7 días. Se alivia con el uso de analgésicos.
- Dolor fijo, calambres, sensación de presión abdominal.
- Presencia de un endometrioma (acumulación de tejido endometrial que produce una masa líquida y densa marró oscura)
- Infertilidad. Relacionado con endometriosis.
Las pacientes que acuden a consulta de ginecología por este motivo pueden tener, además:
- Sangrados intermenstruales.
- Síntomas gastrointestinales asociados a la localización de la endometriosis.
- Síntomas genito-urinarios, como incomodidad al orinar o endometriosis en la vejiga.
- Dolor durante las relaciones sexuales.
- Fatiga, diarrea, estreñimiento e hinchazón.
Tratamiento de la endometriosis
Esta patología afecta a nivel mundial a 176 millones de mujeres, causando infertilidad por endometriosis en muchas de ellas. El tratamiento es personalizado, dependiendo del grado y de la localización y busca eliminar los síntomas, devolver la fertilidad, acabar con la endometriosis visible y evitar que la enfermedad progrese. La guía de atención a las mujeres con endometriosis en el Sistema Nacional de Salud (SNS) elaborada por el Ministerio de Sanidad habla de:
- Tratamiento hormonal.
- Fármacos analgésicos
- Tratamiento quirúrgico.
- Laparoscopia. Es el tratamiento idóneo, en el que se realiza una resección peritoneal que ayuda a que la enfermedad no avance y los síntomas sean más leves.
- Resección de endometrioma con su cápsula, en el caso que exista, para evitar la recurrencia a corto plazo y mejorar la función reproductiva.
La infertilidad en la endometriosis se produce en los casos moderados y severos. En los grados 1 y 2 la reproducción asistida, sobre todo la inseminación artificial o inducción de ovulación, pueden ayudar a lograr un embarazo. En los grados 3 y 4 es muy probable que se necesite acudir a estos métodos.
En los tratamientos de Fecundación in vitro con óvulos de donante las tasas de embarazo son idénticas en mujeres con y sin endometriosis.
Si sospechas que tienes endometriosis debes acudir a tu ginecólogo para que realice una exploración, te indique las pruebas que necesites y pueda hacer un diagnóstico adecuado. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites.
Hemorroides en el embarazo
El embarazo es una época bonita en la vida de las mujeres, pero a veces con situaciones molestas a causa del aumento de peso y el estreñimiento que se produce en este periodo. Una de las complicaciones más frecuentes es la aparición de hemorroides. A continuación, vamos a resolver todas tus dudas sobre qué son, cuándo salen o por qué salen las hemorroides en el embarazo, así como los posibles tratamientos y maneras de aliviar sus molestias.
Qué son las hemorroides en el embarazo
Las hemorroides son unas dilataciones de los plexos hemorroidales, internos o externos, que en ocasiones provocan molestias. Pueden ser de diferentes tamaños, llegando incluso a tener la dimensión de una uva.
Conocidas popularmente como “almorranas” la mayoría de las veces no suelen dar ningún síntoma y se puede vivir con ellas con total normalidad, siempre que no causen dolor. Otras veces los síntomas son importantes, provocando dolor o incluso sangrado.
Cuando la mujer está embarazada es frecuente que puedan aparecer o agravarse, en el caso de que ya las tuviera con anterioridad. Las razones son:
- Aumenta el tamaño del útero y ejerce presión sobre las venas que están debajo del mismo, provocando una dilatación de la zona.
- Aparece el estreñimiento, al comprimirse la última parte del intestino. Hacer demasiada fuerza para defecar no ayuda a la hora de prevenir las hemorroides.
- Aumenta la hormona progesterona y se relajan las paredes de las venas, favoreciendo la aparición de dilataciones de los plexos.
- Se realizan fuertes pujos durante el parto. La fuerza que las mujeres hacen para traer a su bebé al mundo muchas veces provoca que aparezcan almorranas.
Las hemorroides pueden desaparecer durante el embarazo, si se siguen unos consejos médicos basados en la alimentación y el estilo de vida.
Cuándo salen las hemorroides en el embarazo
Estas dilataciones aparecen con más frecuencia en el tercer trimestre del embarazo, que es cuando la mujer porta más peso o durante el parto, mientras se realizan los pujos.
Las hemorroides llegan a dificultar las actividades del día a día como andar, sentarse, defecar e incluso la atención al recién nacido. Pero, ¿Cuánto duran? En la mayoría de las ocasiones desaparecen después del parto, a las pocas semanas. Otras veces continúan ahí, pero mejoran mucho a medida que el cuerpo de la mujer se recupera.
Las mujeres que han tenido almorranas con anterioridad al embarazo es muy probable que las vuelvan a tener de nuevo durante la gestación. También aquellas que tienen problemas de circulación en las extremidades inferiores (varices). De hecho, el 40% de las mujeres embarazadas padecen hemorroides, aunque muchas no lo dicen.
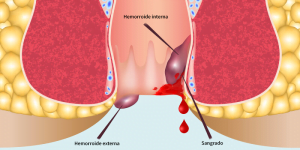
Síntomas de las hemorroides en el embarazo
La mayoría de las hemorroides en el embarazo no produce síntomas. En estos casos los médicos no recomiendan operarlas, y menos cuando la mujer está embarazada. Los síntomas varían en función de si son hemorroides internas o hemorroides externas en el embarazo.
- Hemorroides Internas en el embarazo: Aparecen en la zona interior del ano, donde empieza el recto. No suelen ser visibles a los ojos y pueden sangrar cuando la mujer va al baño, asustando a la futura mamá, que puede pensar que el sangramiento tiene que ver con el embarazo.
- Hemorroides Externas en el embarazo: Provocan incomodidad y dolor al sentarse y al limpiar la zona tras defecar, así como prurito o quemazón.
Cómo aliviar las hemorroides en el embarazo
Si las hemorroides molestan durante el embarazo es bueno realizar actividades que alivien el malestar. Algunas de ellas son:
- Baños con agua tibia. La mujer debe meterse en la bañera llena de agua, sin jabón ni ningún otro producto que pueda irritar la zona afectada.
- No permanecer sentada durante mucho tiempo, para evitar que aumente la presión en las venas del ano. Se recomienda el uso de cojines especiales para esta afección.
- Aplicar en la zona compresas de preparados naturales o alguna crema para hemorroides en el embarazo.
¿Cómo prevenir las hemorroides en el embarazo y en el postparto?
Los consejos para prevenir las hemorroides en el embarazo y el posparto no siempre funcionan, pero hay que tenerlos en cuenta. Muchas mujeres consiguen, llevando un estilo de vida saludable, que su embarazo sea llevadero. Algunas sugerencias son:
- Hidratarse bien y llevar una dieta rica en fibra y pobre en grasas, que evite el estreñimiento. La alimentación debe incluir frutas y verduras.
- Masticar los alimentos
- Evitar ingerir comida que produzca gases, así como picantes, alcohol, café o exceso de ácidos (vinagres, anchoas, cítricos…).
- Realizar ejercicio No se recomienda el uso de bicicletas o motos.
- No estar mucho tiempo de pie o sentada.
- Practicar los ejercicios de Kegel, buenos para fortalecer el suelo pélvico.
Tratamiento de las hemorroides en el embarazo
Existen diferentes formas de tratar las hemorroides, siempre que produzcan dolor o causen molestias. Los más usados son:
- Toma analgésicos y antiinflamatorios.
- Anestésicos locales.
- Electrocoagulación.
- Esclerosis hemorroidal.
- Láser no quirúrgico.
- Infrarrojos.
Como última opción, y para los casos más graves, está la cirugía de hemorroides, que realiza el especialista en cirugía general y del aparato digestivo.
Pero cuando la mujer está embarazada o acaba de tener un bebé, la mayoría de los especialistas optan por los remedios caseros. Estos pueden ser el tratamiento de hemorroides en el embarazo más efectivo, puesto que la toma de medicación en este estado no es muy recomendable.
Remedios caseros para las hemorroides en el embarazo
Los remedios más efectivos para aliviar las molestias de las hemorroides en el embarazo son:
- Aplicar frío en la zona como efecto calmante y desinflamatorio. No se debe hacer directamente, sino con un paño.
- Tomar baños de asiento durante 15 minutos en agua tibia.
- Realizar un tratamiento de frío y calor en la zona
- Limpiarse correctamente después de ir al baño. En ocasiones es complicado por los pliegues que se forman y hay que hacerlo cuidadosamente. Se recomiendan las toallitas húmedas, mejor que el papel higiénico.
- Utilizar calmantes tópicos o supositorios.
- Usar ropa cómoda y de algodón.
Si estás embarazada y crees que pueden tener hemorroides lo mejor es que acudas al proctólogo para que te dé un diagnóstico y te ponga tratamiento. En SaludOnNet contamos con ginecólogos que te ayudarán a tomar la mejor decisión.
Embarazo psicológico: qué es, causas y síntomas
Un embarazo psicológico o pseudociesis es un trastorno por el que una persona experimenta síntomas físicos, emocionales y de comportamiento similares a los de un embarazo físico, sin haberse quedado embarazada realmente. Aunque no existe gestación, en ocasiones las pruebas de embarazo pueden dar positivo por elevados niveles de hormona Gonadotrofina Coriónica (HGC).
¿Qué es un embarazo psicológico?
También conocido como embarazo psicosomático, se caracteriza por la aparición de los síntomas físicos y emocionales del embarazo sin que se detecte la presencia de un feto.
No hay una cifra exacta que determine cuántas mujeres tienen un embarazo psicológico, ya que es una condición difícil de medir. Sin embargo, se estima que entre el 0,3% y el 5% de las mujeres en edad reproductiva pueden experimentarlo.
A pesar de que hay mucho desconocimiento acerca de este trastorno, en los últimos años conocer cómo es un embarazo psicológico se ha convertido en un tema muy discutido entre los profesionales de la salud mental. Asimismo, aunque afecta principalmente a las mujeres, de forma minoritaria en ocasiones son los hombres los que sufren esta patología.
Embarazo psicológico: Causas
Existe una variedad de factores psicológicos y sociales que pueden desencadenar este síndrome. Las causas exactas son desconocidas, pero se cree que está ligado a los trastornos psicológicos que afectan tanto a mujeres como a hombres. Las principales causas son:
- Deseo de tener un bebé. Las mujeres que quieren tener un bebé pueden experimentar presión social y una serie de sentimientos de culpa. Esto puede aumentar la ansiedad y los niveles de estrés, lo que puede conducir a un embarazo psicológico.
- Estrés y ansiedad. Puede provenir de experiencias negativas como un matrimonio problemático, una pobre autoestima, un ambiente laboral estresante o incluso situaciones financieras precarias. Una disminución en el soporte emocional recibido durante el embarazo puede tener un impacto significativo en el desarrollo del trastorno.
- Depresión, soledad y desamparo. Esto sucede cuando una mujer se siente sola, sin apoyo y sin conexiones. En este sentido, el embarazo psicológico se convierte en una forma de llevar a cabo el deseo de tener un hijo.
- Trastornos alimenticios. Se recomienda controlar estos trastornos antes de considerar la posibilidad de un embarazo real.
- Estilo de vida. El estrés crónico, el exceso de alcohol o el tabaquismo, el consumo de drogas ilegales, la falta de sueño adecuado, el consumo excesivo de cafeína y la falta de ejercicio físico puede contribuir a la aparición o empeoramiento de los síntomas del embarazo psicológico.
- Problemas de autoestima. Puede hacer que una mujer se sienta inferior o incapaz de tener relaciones satisfactorias con los demás. Esto lleva a desarrollar el sentimiento de que está sola en el mundo y de que no va a recibir el amor y el apoyo que necesita. Estos sentimientos pueden llevar a una mujer a querer crear una familia propia para satisfacer esas necesidades, lo que puede generar un embarazo psicológico.
Síntomas de embarazo psicológico
Tener un embarazo psicológico es un tema complicado; puede ser una experiencia difícil de superar, pero no imposible. Los síntomas del embarazo psicológico no son peligrosos. Sin embargo, si se dejan desatendidos, pueden convertirse en un trastorno mental crónico, lo que llevaría a la persona a tener una vida desestructurada.
La creencia subyacente es que el cuerpo se está preparando para un embarazo real, aun cuando no lo sea. Los síntomas se experimentan como si el embarazo hubiera ocurrido, incluyendo los emocionales, que pueden abarcar cambios de humor, sensibilidad extrema y estado de ánimo volátil.
En definitiva, los síntomas son los mismos que los que presentaría un embarazo físico, aunque no hay evidencia física de la presencia de un feto.
Estos incluyen:
- Cese de la ovulación y del ciclo menstrual, al disminuir las hormonas luteinizantes (LH) y foliculoestimulantes (FSH). Asimismo, aumentan los niveles de prolactina y progesterona.
- Sensibilidad de los senos y aumento de la tripa.
- Sensación aumentada de fatiga.
- Disminución del apetito.
- Pensamientos acelerados.
- Sentimientos de pesadez.
Las mujeres también pueden sentir los movimientos del bebé, como patadas o agitación en el abdomen. Algunas mujeres incluso experimentan náuseas y vómitos, estreñimiento, dolor abdominal, hemorragias vaginales y aumento de peso o estrías como si estuvieran embarazadas.
Cuánto dura un embarazo psicológico para una mujer
Un embarazo psicológico en una mujer puede durar desde unos pocos días hasta varios meses. El tiempo varía dependiendo de la situación personal y psicológica de la mujer, al igual que el impacto que este hecho pueda tener sobre su salud mental y bienestar.
Los tratamientos incluyen medicamentos para aliviar los síntomas físicos y psicológicos, así como el uso de terapia con un profesional para abordar cualquier problema que pueda estar contribuyendo a este estado.
Por ello es importante buscar ayuda profesional para poder manejar los síntomas de manera adecuada y prevenir las posibles complicaciones relacionadas con el trastorno.
Diagnóstico de embarazo psicológico
Debido a la naturaleza compleja del problema, es difícil diagnosticarlo con certeza. Para conocer cómo diferenciar un embarazo psicológico de uno real es importante someter a la mujer a diferentes exámenes. La clave es encontrar la combinación adecuada de pruebas, a fin de garantizar que reciba el tratamiento correcto para tratar su afección de la forma más efectiva posible.
Las diferentes pruebas que se pueden realizar para ayudar a diagnosticar un embarazo psicológico o embarazo fantasma incluyen:
- Análisis de sangre.
- Pruebas de orina.
- Exámenes de resonancia magnética.
- Ecografía.
- Entrevistas psiquiátricas para determinar si el paciente presenta síntomas típicos como alucinaciones o pesadillas relacionadas con el embarazo, depresión o ansiedad.
- Evaluación neuropsicológica. Esta prueba se usa para determinar si el paciente posee un riesgo de desarrollar un embarazo psicológico. Se realiza midiendo la capacidad para realizar tareas cognitivas básicas como recordar, razonar, resolver problemas y seguir órdenes. Si el paciente muestra una baja puntuación en estas tareas, indica que el paciente puede estar bajo riesgo de desarrollarlo.
Quién puede sufrir un embarazo psicológico
La pseudociesis o embarazo psicológico es más común entre mujeres sin hijos, pero también puede afectar a aquellas que ya han tenido un bebé antes. Los trastornos psicológicos previos, como la depresión o la ansiedad, pueden aumentar el riesgo de un embarazo psicológico. Dependerá de la causa del trastorno de salud mental, pero la falta de apoyo social, el estrés crónico, el miedo al fracaso o el sentimiento de soledad pueden contribuir a desencadenarlo. Las leyes, a veces, también son un factor estresante para aquellas personas con tendencia a desarrollar un embarazo psicológico. Esto puede ocurrir en países en los que hay restricciones legales en cuanto a la práctica de abortos seguros y legales.
Tipos de tratamiento para un embarazo psicológico
Existen muchos tipos de tratamiento disponibles para las mujeres con embarazo psicológico. Los más comunes incluyen terapia individual, psicofarmacología, grupos de apoyo y orientación familiar.
- Terapia individual. Es una forma de tratamiento en la que una persona habla con un terapeuta sobre los problemas que está experimentando. El objetivo de la terapia individual es ayudar a la persona a comprender sus problemas y desarrollar estrategias para afrontarlos. El psiquiatra o psicólogo puede ayudar a identificar patrones de comportamiento erróneos, mejorar su autoconfianza, identificar sus fortalezas y aprovecharlas para solucionar problemas. Además, muchos profesionales de la salud mental recurren al tratamiento de la terapia de realidad virtual para ayudar a los pacientes a afrontar sus problemas relacionados con el embarazo psicológico. Esta terapia les permite a los pacientes experimentar un entorno virtual en el que pueden interactuar con casos simulados para aprender maneras de lidiar con situaciones de estrés relacionadas con el embarazo psicológico. Esta técnica ayuda a los pacientes a sentirse más preparados para afrontar su situación una vez que reciban el diagnóstico.
- Psicofarmacología. Trata los síntomas físicos y emocionales del embarazo psicológico con medicamentos recetados por el médico. Estos medicamentos pueden ayudar a aliviar los síntomas de ansiedad y depresión y pueden hacer que el paciente encuentre un equilibrio para poder vivir una vida más tranquila. Incluyen antidepresivos y ansiolíticos, así como otros medicamentos para tratar la depresión postparto.
- Grupos de apoyo. Estos grupos ofrecen a pacientes enfrentar sus problemas y preocupaciones con personas que viven situaciones similares. Los grupos de apoyo no solo brindan un lugar para compartir experiencias, sino que también ayudan a las personas a conocer información sobre el embarazo psicológico, desarrollar herramientas para gestionar los síntomas y promover la curación.
- Orientación familiar. Es una forma de tratamiento en la que un terapeuta trabaja con una familia entera para ayudar a entender mejor los factores que contribuyen al embarazo psicológico y desarrollar formas de trabajar en equipo para ayudar a la mujer. Esta terapia fomenta que las familias mejoren la comunicación, fortaleciendo vínculos y trabajando juntos para encontrar soluciones para cualquier problema.
Es importante que las mujeres con problemas de embarazo psicológico busquen ayuda profesional para encontrar un tratamiento efectivo. Afortunadamente, hay varios tratamientos disponibles, y con la ayuda adecuada, las mujeres pueden desarrollar herramientas para enfrentar sus problemas y mejorar su calidad de vida.
En SaludOnNet contamos con especialistas en salud mental dispuestos a ayudarte, si crees que estás teniendo un embarazo psicológico.
Cómo saber si tengo menopausia precoz
La menopausia precoz se produce cuando hay un cese de la función ovárica a una edad temprana, por debajo de los 40 años. Se estima que es algo que les sucede al 1% de las mujeres. Los años previos a este momento las reglas son irregulares e incluso hay meses en los que no aparece la menstruación.
El periodo fértil de una mujer se sitúa entre los 14 años (primera regla o menarquía) y los 50 años. En la actualidad la edad media en la que una mujer llega a la menopausia son 51 años. Cuando se produce antes, se habla de menopausia precoz.
Qué es la menopausia precoz: causas
La mayoría de las veces no se conoce por qué se produce el cese definitivo de la actividad folicular ovárica antes de los 40 años. Generalmente la causa es desconocida, aunque existen factores genéticos que pueden desencadenarlo. También puede aparecer tras recibir tratamientos médicos, quirúrgicos o después de radioterapia en un proceso oncológico. Las principales causas son:
- Alteraciones genéticas o cromosómicas.
- Enfermedades de tipo autoinmune.
- Obesidad.
- Estado nutricional.
- Radioterapia o quimioterapia.
Síntomas de menopausia precoz
La falta de estrógenos que conlleva el fallo ovárico tiene unos síntomas característicos, independientemente de la edad a la que se produzca. Los principales son.
- Amenorrea o sangrado no habitual. Es la principal causa por el que la mujer acude al ginecólogo.
- Sofocos. Se producen cambios en la temperatura corporal. La mujer nota un calor intenso que va desde el tórax hacia la cara y provoca sudoración importante.
- Cambios en el estado de ánimo, de humor e insomnio.
- Poca lubricación vaginal, sequedad.
- Disminución o pérdida del deseo sexual.
- Esterilidad.
Consecuencias de la menopausia
Las mujeres, mientras tienen una actividad hormonal normal, cuentan con una protección del sistema cardiovascular que reduce los eventos cardiovasculares como la trombosis o los infartos. Cuando los estrógenos disminuyen a causa de la menopausia, el riesgo cardiovascular se iguala al del varón. En el caso de la menopausia precoz esto ocurre antes de lo normal, por lo que estas mujeres pasan más años desprotegidas.
También es importante tener en cuenta que la masa ósea se pierde a una velocidad mucho mayor a partir de la llegada de la menopausia. Por este motivo, aumenta el riesgo de tener osteoporosis y de sufrir fracturas óseas con mayor frecuencia.
Tratamiento de la menopausia precoz
El tratamiento de la menopausia precoz varía en función de si la mujer quiere tener hijos o no.
Mujeres que quieren tener hijos
Las mujeres con menopausia precoz presentan problemas de fertilidad. Por este motivo el médico puede proponer tratamientos que conserven la función ovárica. Generalmente se opta por la vitrificación de ovocitos. La tasa de supervivencia a la desvitrificación es del 97% y tasa de gestación más de un 65%. También se puede optar por la vitrificación de embriones.
Asimismo, hay otros tratamientos de fertilidad como la donación de ovocitos o embriones.
Mujeres que no quieren tener hijos
El especialista puede proponer un tratamiento de reemplazo hormonal, para aliviar los síntomas y prevenir las consecuencias. También el apoyo psicológico en estos momentos es importante. Asimismo, al estar más expuesta al riesgo cardiovascular y a los problemas de huesos, se recomiendan hábitos saludables para su prevención. Los principales son:
- Tratamiento hormonal. Ayuda a paliar los síntomas incómodos. La medicación de la terapia hormonal sustitutiva actúa simulando la actividad endocrina del ovario. Sirve para prevenir los riesgos asociados a este déficit hormonal precoz.
- Estilo de vida y dieta. Realizar ejercicio físico y tener buenos hábitos alimenticios en los que no estén el tabaco y el alcohol. Es bueno reducir la ingesta de proteínas, tomar lácteos y alimentos con omega 3, calcio y vitamina D.
Si tienes síntomas de menopausia precoz debes acudir al ginecólogo para que realice un diagnóstico y evalúe si necesitas tratamiento. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a precios muy asequibles.
¿A qué edad se deja de ir al ginecólogo?
Sería ideal que cada persona tuviera anotado cuándo se ha hecho la última revisión de salud, para saber exactamente en qué momento debe de hacerse la siguiente. Es vital poner el foco en la prevención para evitar posibles sustos y mantener el organismo en forma. Hay algunas especialidades que requieren una visita al médico más frecuente que otras. En el caso de las mujeres, la revisión con el ginecólogo siempre debe de estar presente en su cabeza, independientemente de la edad que se tenga.
Pero ocurre que muchas, cuando ya han tenido hijos, espacian las visitas con este especialista pensando que ya no es tan importante realizarse exámenes periódicos. Este es un error, ya que es fundamental seguir yendo al médico y haciéndose las pruebas que corresponden a cada edad.
Cuando hacer revisión ginecológica
No existe una respuesta única a la pregunta cuándo debería ir al ginecólogo o a qué edad hay que ir al ginecólogo por primera vez. Depende de cada persona, aunque lo importante siempre es prevenir, por lo que no hay que aplazarlo demasiado. Hay varios momentos importantes:
- En la pubertad (entre los 8 y 13 años) como una parte complementaria de los hábitos de higiene y cuidados que han aprendido en casa. De esta forma, una persona especializada puede explicar cuáles son los cambios que se producen en el cuerpo de la mujer, qué es la menstruación, con qué frecuencia aparece, sus características y los hábitos de higiene que se deben tener para evitar infecciones.
- Adolescencia (entre los 14 y los 17 años). La consulta se realiza antes de que la mujer se inicie en la actividad sexual. El médico resuelve posibles dudas sobre el ciclo menstrual, las molestias que causa o el tipo de flujo vaginal. Esta consulta también sirve para educar en métodos anticonceptivos y prevenir enfermedades de transmisión sexual.
- Cuando se inicia la vida sexual. Es la opción más recomendada, siempre que no tenga dolor o alteraciones del ciclo. El médico puede resolver posibles dudas y realizar una revisión ginecológica, que sirve como un chequeo.
- Cuando hay síntomas. Aquí estarían las irregularidades en el ciclo menstrual o las alteraciones que pueden surgir cuando sale el botón mamario.
Cuando se empiezan a mantener relaciones sexuales es importante realizar cada año una citología, para comprobar que el cuello del útero está bien. También una ecografía vaginal, para conocer el estado de los ovarios y el útero. Según se van cumpliendo años se añaden otras pruebas como la ecografía de mama, la mamografía o la densitometría. Es recomendable que estas pruebas se realicen al menos una vez al año.
Es importante saber que no existe una edad en la que la mujer deje de ir al ginecólogo. Los controles preventivos siempre son importantes, aunque las pruebas se vayan adecuando a la edad de la paciente. De igual forma, se recomienda acudir a este especialista al menos una vez al año. En los casos en los que sea necesario hacerlo con más asiduidad, será el médico el que marque la pauta a seguir.
Tipos de pruebas ginecológicas más frecuentes
La consulta de ginecología es fundamental, ya que gracias a ella el médico realiza la historia clínica de la paciente y una exploración física. Pero, además, como complemento, las pruebas ginecológicas que completan una revisión ginecológica aportan mucha información sobre el estado de salud de la paciente. Las que se realizan de manera más habitual son:
- Citología. Es la mejor manera de prevenir el cáncer de cérvix. La frecuencia de la citología ginecológica debe ser anual, para vigilar cualquier posible anomalía en el cuello del útero. Además, si se tienen dudas sobre la edad para la citología, es importante conocer que debe empezar a realizarse cuando la mujer comienza a tener relaciones sexuales.
- Ecografía ginecológica o transvaginal. Muestra el útero, los ovarios y el cuello uterino. Así como la ecografía de mama suele hacerla en radiólogo, la ecografía ginecológica y la transvaginal las hace el ginecólogo en consulta. En ambas se estudia la misma parte del cuerpo, con la diferencia de que una se hace por vía vaginal y la otra sobre la zona baja del abdomen.
- Ecografía de mama. Este examen permite diagnosticar posibles anormalidades del senode la paciente, detectados previamente por el médico en la exploración física.
- Mamografía. Es una prueba que permite ver el interior de las mamas, mediante rayos X, y que muestra los posibles cambios que se han podido producir. Es la prueba de elección para la detección del cáncer de mama. La mayoría de los especialistas que hablan de cuándo hacerse una mamografía, la recomiendan una vez al año. Así, a partir de los 40 años la frecuencia de la mamografía debe ser anual.
- Densitometría. Se trata de una prueba que determinar la densidad mineral ósea en el cuerpo de una persona. La densitometría se utiliza para diagnosticar la osteoporosis y valorar el riesgo que una persona tiene de sufrir fracturas.
Revisiones ginecológicas a partir de los 40
A partir de los 40 años la mayoría de los controles ginecológicos, además de la citología y la ecografía vaginal incluyen una mamografía. No es un examen peligroso, porque la radiación es muy baja y sí muy importante en lo que a prevención se refiere.
Actualmente la sanidad pública realiza esta prueba a partir de los 50 años y con una periodicidad de dos a tres años, en función de la Comunidad Autónoma. Pero muchos especialistas consideran que a partir de los 40 años se debe de realizar una vez al año, ya que es muy importante en el diagnóstico precoz del cáncer de mama. Esta prueba es capaz de mostrar pequeños tumores que, a simple vista y sólo con la palpación, son imperceptibles para el médico.
Por lo general, una vez que la mujer se empieza a realizar con periodicidad mamografías se dejan de hacer ecografías de mama. No obstante, esta decisión siempre depende del médico. Hay casos, como las pacientes con mamas densas en las que predomina el tejido fibroglandular, en los que se suele optar por las dos exploraciones. De cualquier forma, son pruebas diferentes, pero a la vez complementarias en el diagnóstico del cáncer de mama.
Revisiones ginecológicas a partir de los 50
Entre los 45 y los 55 años desaparece la ovulación y la mujer deja de menstruar, apareciendo los primeros síntomas de la menopausia. Si surgen antes, se habla de menopausia precoz. Durante el climaterio, periodo que comprende la perimenopausia, la menopausia y la posmenopausia, la mujer puede necesitar ayuda para entender lo que le pasa a su cuerpo y paliar algunos síntomas incómodos.
Las revisiones ginecológicas a partir de los 50 años, además de incluir citología, ecografía vaginal y mamografía cada año, también consideran la posibilidad de realizar una densitometría ósea. Es una prueba que determina el estado de la masa ósea y sirve para el esclarecer si el resultado está dentro de la normalidad o la paciente presenta osteopenia u osteoporosis. Con un diagnóstico precoz se pueden prevenir fracturas futuras, sobre todo de muñeca y cadera.
Revisiones ginecológicas a partir de los 60
A esta edad se deben realizar las mismas pruebas que a partir de los 50, aunque se pueden espaciar si no hay síntomas o alguna patología a tener en cuenta.
Se sabe que a partir de los 60 años aumenta el porcentaje de mujeres con cáncer de útero, una enfermedad que no suele producir demasiados síntomas y que, cuando lo hace, ya está en fase avanzada. Por eso es muy importante realizar ecografías a esta edad cada año.
Hay muchas mujeres que se preguntan hasta qué edad se hace la citología. Esta prueba, también llamada Papanicolau, debe de seguir haciéndose, al menos, hasta haber cumplido los 65 años, para comprobar que no existen células anormales en la zona y evitar que aparezca un posible cáncer de útero.
La citología a los 70 años solo se realizará si el especialista considera que es importante realizarla.
Una buena prevención y unos controles rutinarios ayudan a tener una buena salud. Recuerda que no hay edad para dejar de ir al ginecólogo, por lo que cada año deberías pasar tu revisión para quedarte tranquila. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, por lo que te animamos a que acudas con uno de nuestros médicos.
Página siguiente »

