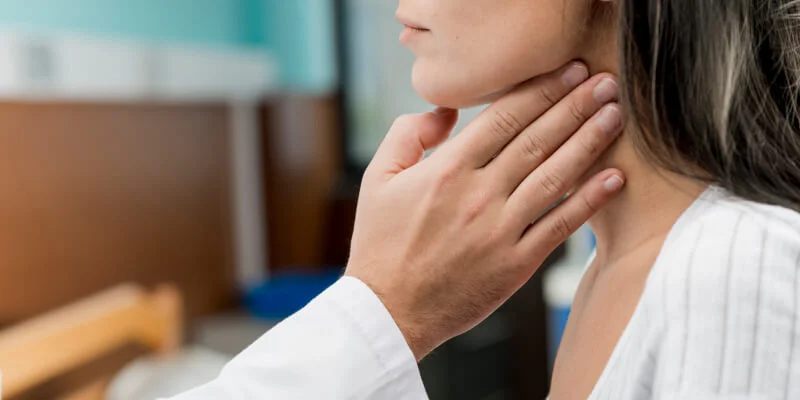
Sensación de oído taponado sin cera: causas y cómo aliviarla
La sensación de oído taponado sin cera es un motivo de consulta muy habitual. Produce molestia, percepción de oído “cerrado”, cambios en la audición e incluso sensación de presión, aunque al explorar el conducto auditivo no se observe ningún tapón visible. En muchos casos no hay dolor, lo que genera aún más confusión sobre el origen del problema.
Este síntoma puede aparecer de forma puntual o repetirse con cierta frecuencia, y suele estar relacionado con alteraciones en el oído medio, acumulación de líquido, cambios de presión o procesos inflamatorios leves. Entender por qué ocurre ayuda a saber cómo actuar y cuándo conviene consultar con un especialista.
Por qué aparece la sensación de oído tapado sin cera
La sensación de oído tapado sin dolor no siempre tiene que ver con suciedad. Existen varias causas habituales que explican este problema, incluso cuando el conducto auditivo está limpio.
1. Disfunción de la trompa de Eustaquio
La trompa de Eustaquio conecta el oído medio con la parte posterior de la nariz y la garganta. Su función es igualar la presión entre el oído y el exterior.
Cuando no funciona correctamente, aparece presión, sensación de oído taponado y, a veces, chasquidos al tragar o bostezar.
Esta disfunción puede deberse a:
- Resfriados o procesos catarrales.
- Rinitis alérgica.
- Cambios bruscos de presión (avión, montaña).
- Inflamación persistente de la mucosa nasal.
2. Oído con agua retenida
El oído con agua es otra causa frecuente, especialmente tras la ducha, la piscina o el mar. Aunque no siempre se vea líquido, puede quedar atrapado en el oído externo o medio y generar una clara sensación de taponamiento.
En estos casos, la audición suele percibirse amortiguada y aparece la necesidad constante de “destapar” el oído.
3. Acumulación de líquido en el oído medio
En ocasiones, sin infección activa, puede acumularse líquido detrás del tímpano. Esto ocurre con más frecuencia tras infecciones respiratorias o en personas con congestión nasal crónica.
Este líquido no causa dolor intenso, pero sí:
- Sensación de presión.
- Oído tapado persistente.
- Audición más baja o distorsionada.
4. Cambios de presión ambiental
Viajar en avión, subir a grandes alturas o incluso usar ascensores rápidos puede provocar un desequilibrio de presión. Si la trompa de Eustaquio no compensa bien, aparece el tapón de oído transitorio, sin relación con la cera.
5. Procesos inflamatorios leves
Algunas otitis serosas o inflamaciones leves no cursan con dolor, pero sí con sensación de taponamiento, oído lleno o eco al hablar.
Síntomas asociados al tapón de oído sin cera
Los síntomas de tapón de oído pueden variar según la causa, pero los más habituales son:
- Sensación de oído cerrado o lleno.
- Disminución temporal de la audición.
- Presión interna.
- Chasquidos al tragar o bostezar.
- Sensación de agua en el oído.
- Ligero mareo en algunos casos.
Cuando no hay dolor ni secreción, suele tratarse de un problema funcional o inflamatorio leve, pero si el síntoma se prolonga en el tiempo conviene estudiarlo.
Cómo sacar agua del oído y aliviar la sensación de taponamiento
Cuando la causa es oído con agua, existen medidas sencillas que suelen ser efectivas.
Medidas seguras para quitar agua del oído:
- Inclinar la cabeza hacia el lado afectado y mantenerla unos segundos.
- Dar pequeños saltos con cuidado, siempre con la cabeza inclinada.
- Tumbarse de lado sobre una superficie firme.
- Mover suavemente el pabellón auricular hacia atrás y abajo.
Estas maniobras ayudan a que el agua salga por gravedad.
Qué conviene evitar:
- Introducir bastoncillos u objetos.
- Soplar con fuerza tapando la nariz si hay congestión.
- Aplicar calor directo sin indicación médica.
El uso incorrecto de objetos puede empujar el líquido más adentro o irritar el conducto auditivo.
Sensación de oído tapado sin dolor: cuándo consultar
Aunque muchas veces el problema se resuelve solo, conviene acudir a un especialista en ORL cuando:
- La sensación de oído taponado dura más de 7–10 días.
- Aparece pérdida auditiva progresiva.
- Se acompaña de mareos intensos.
- Hay antecedentes de infecciones frecuentes.
- El tapón de oído reaparece de forma habitual.
Un otorrinolaringólogo puede valorar el oído medio, la trompa de Eustaquio y descartar líquido retenido u otras alteraciones.
Diagnóstico del tapón de oído sin cera
El diagnóstico suele incluir:
- Exploración del oído con otoscopio.
- Valoración de nariz y garganta.
- Pruebas de audición si es necesario.
- En algunos casos, timpanometría para evaluar la presión del oído medio.
Estas pruebas permiten identificar si el origen es mecánico, inflamatorio o funcional.
Tratamiento según la causa
El tratamiento depende del origen del problema:
- Disfunción de trompa de Eustaquio: descongestionantes nasales pautados, antihistamínicos en caso de alergia, ejercicios de compensación
- Oído con agua: maniobras de drenaje y observación
- Líquido en oído medio: tratamiento médico y seguimiento
- Inflamación leve: antiinflamatorios o tratamiento tópico según indicación médica
No todos los casos requieren medicación; en muchos, la evolución es favorable con medidas conservadoras.
Cuidar la salud auditiva a largo plazo
Mantener la nariz y las vías respiratorias en buen estado, tratar adecuadamente las alergias y evitar la manipulación excesiva del oído ayuda a prevenir la sensación de oído taponado sin cera.
Cuando este síntoma se repite o genera molestias persistentes, una valoración médica evita complicaciones y aporta tranquilidad. En SaludOnNet es posible acceder a consultas con especialistas en otorrinolaringología sin largas esperas y con precios claros, facilitando un diagnóstico preciso y un tratamiento adaptado a cada caso.
Pérdida de audición, ¿a qué es debida?
Sentir que oímos peor que antes es una sensación que todo el mundo ha tenido alguna vez en su vida. La hipoacusia es la disminución de la sensibilidad auditiva, que puede ocurrir en un oído o en ambos, siendo unilateral o bilateral. Las causas pueden ser variadas, así que lo primero que debemos de hacer es acudir al médico para saber si nos tenemos que preocupar o no. Muchas veces se produce esta pérdida de audición por los habituales tapones de cerumen o las tan molestas otitis, pero hay otras causas más graves que provocan este síntoma. Una de ellas es la sordera neurosensorial aguda, una patología en la que el tiempo de actuación es vital y que puede representar una emergencia médica.
Dolor de oídos, una molestia muy desagradable
El dolor de oídos es una sensación muy desagradable que padecen muchas personas al menos una vez en su vida. En lenguaje médico se denomina otalgia, y puede ser primaria, cuando la fuente de dolor se origina por una infección en el propio oído, o secundaria cuando está producida por otra causa. En este caso se sabe que el 74% de las secundarias se debe a temas dentales, sobre todo con molares impactados, que son los que no logran salir o lo hacen de manera parcial. También que el 37% de los pacientes que sufren alteraciones en la articulación temporomandibular tienen otalgias.
Sordera súbita: causas, síntomas y por qué cada minuto cuenta
Imagina despertarte una mañana y darte cuenta de que no puedes oír el despertador, el canto de los pájaros o la voz de tu pareja con uno de tus oídos. Esta experiencia alarmante, conocida médicamente como hipoacusia neurosensorial súbita (HNS) o, más comúnmente, sordera súbita, es una pérdida rápida e inexplicable de la audición. No es un simple tapón de cera; es una emergencia médica real.
La definición clínica clásica de la sordera súbita es una pérdida auditiva de al menos 30 decibelios (dB) en tres frecuencias de sonido conectadas, que ocurre en un período de 72 horas o menos. Para ponerlo en perspectiva, 30 dB es la diferencia entre un susurro y una conversación normal. La mayoría de las veces, esta condición es unilateral, afectando solo a un oído, aunque en raras ocasiones puede ser bilateral.
Muchas personas cometen el error de esperar. Piensan que es una congestión, una alergia o algo que pasará solo. Sin embargo, en el caso de la sordera súbita, el tiempo es el factor más crítico. La ventana para un tratamiento efectivo es extremadamente corta, generalmente dentro de las primeras 72 horas hasta un máximo de dos semanas desde el inicio de los síntomas. Retrasar la visita al médico puede significar la diferencia entre recuperar la audición o enfrentarse a una pérdida auditiva permanente. Perder la audición de esta manera es una señal de que algo grave está ocurriendo en el oído interno o en el nervio auditivo.
Identificando las señales: más allá de no oír bien
Los síntomas de la sordera súbita pueden ser evidentes o sutiles al principio. El síntoma principal es, por supuesto, la rápida disminución de la capacidad auditiva en un oído.
- Pérdida auditiva rápida: Puede ocurrir instantáneamente (como un «pop» seguido de silencio) o desarrollarse progresivamente a lo largo de varias horas o días.
- Sensación de oído tapado o plenitud: Este es a menudo el primer síntoma que la gente nota. Lo describen como una sensación de presión o de tener algodón dentro del oído.
- Acúfenos o Tinnitus: La aparición repentina de un zumbido, pitido o silbido en el oído afectado es extremadamente común y puede ser muy angustiante.
- Vértigo y mareo: Aproximadamente el 40% de las personas con sordera súbita también experimentan problemas de equilibrio. Esto puede manifestarse como una sensación de que la habitación da vueltas (vértigo) o una inestabilidad general (mareo). La presencia de vértigo puede indicar un pronóstico de recuperación más complicado.
Es vital no confundir esto con una otitis media (infección del oído medio), que generalmente cursa con dolor y fiebre, o con un tapón de cerumen, que un médico puede identificar y extraer fácilmente. La sordera súbita afecta al oído interno, la parte neurológica de la audición.
Pérdida de audición repentina: causas principales
Una de las mayores frustraciones para los pacientes es que, en aproximadamente el 90% de los casos, la causa exacta de la sordera súbita nunca se identifica. A esto se le llama sordera súbita idiopática. Sin embargo, los investigadores han identificado varias causas y teorías probables que explican el 10% restante y que probablemente también estén detrás de muchos casos idiopáticos.
La causa idiopática: cuando el «por qué» no se encuentra
Como se ha dicho, la gran mayoría de los episodios de sordera súbita se clasifican como idiopáticos. Esto no significa que no haya una causa, sino que las herramientas de diagnóstico actuales no pueden identificarla con precisión. Se sospecha que muchas de estas causas desconocidas se deben en realidad a micro-eventos vasculares o infecciones virales que no llegan a detectarse.
El infarto de oído: un problema vascular
Este es uno de los términos más buscados y una de las teorías más aceptadas. El término infarto de oído no es un diagnóstico clínico formal, sino una analogía muy precisa. Al igual que un infarto de miocardio (ataque al corazón) o un infarto cerebral (ictus) ocurren cuando se bloquea el flujo de sangre a esos órganos, un «infarto de oído» se refiere a una interrupción del suministro de sangre a la cóclea.
La cóclea, o caracol, es la estructura del oído interno responsable de convertir las vibraciones sonoras en señales nerviosas. Es un órgano increíblemente delicado y metabólicamente muy activo, lo que significa que depende de un suministro constante de oxígeno y nutrientes de vasos sanguíneos muy pequeños.
Las causas probables de un infarto de oído son:
- Trombosis o Embolia: un pequeño coágulo de sangre puede viajar y bloquear la arteria auditiva interna o una de sus ramas.
- Vasoespasmo: un estrechamiento repentino de estos vasos sanguíneos.
- Hemorragia: un sangrado en el oído interno.
Las personas con factores de riesgo cardiovascular tienen más probabilidades de sufrir este tipo de evento. Estos factores incluyen:
- Hipertensión arterial.
- Diabetes mellitus.
- Colesterol alto (hiperlipidemia).
- Tabaquismo.
- Trastornos de la coagulación.
El tratamiento en estos casos a menudo se centra en restaurar el flujo sanguíneo y el oxígeno, lo que subraya la urgencia de la atención.
Infecciones virales: el enemigo invisible
Otra teoría principal sobre la pérdida de audición repentina y sus causas es una infección viral. Se cree que ciertos virus tienen afinidad por las estructuras del oído interno o el nervio auditivo. El virus puede atacar directamente estas estructuras o provocar una respuesta inflamatoria que causa el daño.
Los virus comúnmente asociados con la sordera súbita incluyen:
- Virus del herpes simple (VHS): El mismo que causa el herpes labial.
- Virus de la varicela-zóster: Causa la varicela y el herpes zóster (culebrilla). Cuando afecta al nervio facial y auditivo, se llama Síndrome de Ramsay Hunt.
- Citomegalovirus (CMV).
- Virus de Epstein-Barr (mononucleosis).
- Virus de la parotiditis (paperas) y sarampión: Antes de la vacunación, eran causas comunes de sordera profunda.
A menudo, la sordera aparece después de una infección respiratoria superior reciente (un resfriado o gripe), lo que refuerza la teoría viral.
Cuando el cuerpo se ataca a sí mismo: causas autoinmunes
En algunos casos, el sistema inmunológico del cuerpo se confunde y ataca por error a las células sanas del oído interno, confundiéndolas con invasores. Esto se conoce como enfermedad autoinmune del oído interno (EAOI). Puede ocurrir como una condición aislada o como parte de una enfermedad autoinmune sistémica más amplia, como:
- Lupus eritematoso sistémico.
- Síndrome de Cogan.
- Granulomatosis de Wegener.
- Artritis reumatoide.
Este tipo de pérdida auditiva a menudo responde bien a los corticosteroides, que suprimen la respuesta inmunológica.
Otras causas menos frecuentes pero relevantes
Algunas de las causas que pueden ser responsables de la sordera súbita son:
- Traumatismos: un golpe fuerte en la cabeza o un traumatismo craneoencefálico puede dañar las delicadas estructuras del oído interno.
- Barotrauma: cambios bruscos de presión (como en el buceo o en un avión) pueden causar una fístula perilinfática, una pequeña rotura en la membrana que separa el oído interno del medio, provocando una pérdida súbita de audición y vértigo.
- Neurinoma del acústico: se trata de un tumor benigno (no canceroso) que crece en el nervio auditivo y del equilibrio. Aunque el tumor crece lentamente, a veces puede presentarse con una pérdida de audición repentina.
- Fármacos ototóxicos: ciertos medicamentos son conocidos por ser tóxicos para el oído. Aunque la pérdida de audición suele ser gradual, en algunos casos puede ser rápida. Ejemplos incluyen ciertos antibióticos aminoglucósidos, diuréticos potentes y algunos fármacos de quimioterapia.
- Trastornos neurológicos: enfermedades como la esclerosis múltiple pueden afectar el nervio auditivo y causar pérdida de audición.
El reloj corre: diagnóstico y la ventana de actuación
Si experimentas una pérdida repentina de la audición, no pidas cita con tu médico de cabecera para la próxima semana. Debes acudir a un servicio de urgencias o a un otorrinolaringólogo de inmediato.
El proceso de diagnóstico está diseñado para ser rápido y para descartar causas obvias y tratar la condición lo antes posible.
Pruebas clave para confirmar la pérdida auditiva
Las principales pruebas diagnósticas que se realizan son:
- Otoscopia: el médico mirará dentro de tu oído con un otoscopio. Esto es crucial para descartar causas simples y tratables, como una obstrucción masiva por cerumen, un objeto extraño o una infección grave del oído medio. Si el tímpano parece normal, pero la audición está afectada, la sospecha de sordera súbita aumenta.
- Audiometría tonal y verbal: esta es la prueba de oro. Te sentarás en una cabina insonorizada con auriculares y se medirá tu capacidad para oír diferentes tonos (frecuencias) y volúmenes (decibelios), así como tu capacidad para entender el habla. Esta prueba confirma si la pérdida es neurosensorial (en el oído interno/nervio) o conductiva (un problema en el oído externo/medio) y cuantifica la gravedad de la pérdida auditiva.
- Pruebas de imagen (resonancia magnética – RM): amenudo se solicita una RM de la cabeza, aunque no de forma urgente. Su propósito principal es descartar causas retrococleares, como un neurinoma del acústico u otras anomalías cerebrales.
- Análisis de sangre: Se pueden solicitar análisis para buscar signos de infección, marcadores inflamatorios o factores de riesgo vascular (glucosa, colesterol).
Tratamientos para la sordera súbita: recuperar el sonido
El tratamiento estándar de oro para la sordera súbita idiopática es la corticoterapia. El objetivo es reducir la inflamación y la hinchazón en el oído interno, independientemente de la causa subyacente (viral, vascular o autoinmune).
La clave es comenzar este tratamiento lo más rápido posible. Las mayores tasas de recuperación se observan en pacientes que comienzan el tratamiento dentro de las primeras 72 horas.
Corticosteroides: la primera línea de defensa
Existen dos formas principales de administrar esteroides:
- Sistémica (oral): generalmente se prescribe un ciclo de prednisona oral en dosis altas durante 1 a 2 semanas, con una pauta descendente.
- Intratimpánica (inyección): Si el paciente no puede tomar esteroides orales (por ejemplo, diabéticos descompensados, úlceras gástricas) o si el tratamiento oral inicial no funciona, se puede optar por inyectar el esteroide directamente en el oído medio a través del tímpano. El medicamento luego se absorbe en el oído interno. Este procedimiento es ambulatorio y se realiza con anestesia local.
A menudo, los médicos combinan ambas terapias (oral e intratimpánica) desde el principio para maximizar las posibilidades de recuperación en casos graves.
Terapias complementarias y específicas
Dependiendo de la sospecha de la causa, se pueden añadir otros tratamientos:
- Oxigenoterapia hiperbárica (OHB): si se sospecha fuertemente de una causa vascular (un infarto de oído), se puede recomendar la OHB. El paciente respira oxígeno al 100% en una cámara presurizada. Esto aumenta drásticamente la cantidad de oxígeno disuelto en la sangre, ayudando a oxigenar la cóclea dañada y promoviendo su curación.
- Vasodilatadores: medicamentos para mejorar el flujo sanguíneo al oído interno.
- Antivirales: aunque su eficacia es muy debatida y no se usan de forma rutinaria, algunos médicos pueden prescribirlos si hay una alta sospecha de infección por herpes.
¿Y después qué? Pronóstico y vida post-episodio
El pronóstico de la sordera súbita es variable. Aproximadamente de un tercio a dos tercios de los pacientes experimentan algún grado de recuperación espontánea, pero es imposible saber quién lo hará.
Los factores que mejoran el pronóstico de recuperación son:
- Iniciar el tratamiento rápidamente (menos de 72 horas).
- Ser joven.
- Tener una pérdida de audición leve o moderada (no profunda).
- No experimentar vértigo.
Si la audición no se recupera total o parcialmente, existen soluciones. Los audífonos modernos pueden ser muy eficaces para la pérdida auditiva unilateral. En casos de sordera profunda total en un oído, se pueden considerar sistemas CROS (que envían el sonido del lado sordo al oído bueno) o, en casos seleccionados, un implante coclear.
El impacto psicológico de perder la audición tan abruptamente no debe subestimarse. Puede generar ansiedad, depresión y aislamiento social. Buscar apoyo psicológico y conectarse con grupos de apoyo es una parte fundamental de la recuperación. La prioridad absoluta ante la más mínima sospecha es actuar con la urgencia que la situación merece.
En Saludonnet, creemos en el cuidado integral de la salud. Entendemos que un síntoma repentino, ya sea en el oído o en cualquier otra parte del cuerpo, genera preocupación. Tu oído necesita atención especializada urgente y el cuidado de un experto ante cualquier cambio.
Otitis del bañista: cómo prevenir infecciones en playas, ríos y piscinas
Con la llegada del calor, aumentan las visitas a playas, ríos y piscinas. Sin embargo, también se incrementa la aparición de ciertas afecciones, como la otitis externa difusa, conocida popularmente como otitis del bañista. Aunque suele asociarse a niños y adolescentes, lo cierto es que puede afectar a personas de cualquier edad, especialmente si no se toman las medidas higiénicas adecuadas.
¿Qué es la otitis del bañista?
La otitis del bañista es una inflamación del conducto auditivo externo, producida principalmente por la entrada y permanencia de agua en el oído. Este ambiente húmedo favorece la proliferación de bacterias y hongos que irritan e infectan la piel del canal auditivo.
El Pseudomonas aeruginosa es el microorganismo más comúnmente implicado, aunque también pueden intervenir otras bacterias y levaduras. La otitis externa no debe confundirse con la otitis media, que afecta al oído interno y suele estar relacionada con infecciones respiratorias.
Factores que aumentan el riesgo
Diversos elementos pueden favorecer la aparición de otitis en verano:
- Exposición prolongada al agua: especialmente si el oído no se seca correctamente.
- Presencia de agua contaminada: es más frecuente en ríos y lagos con escaso control sanitario, pero también puede ocurrir en piscinas mal cloradas.
- Uso de objetos para limpiar el oído: como bastoncillos o clips, que pueden dañar la piel del conducto auditivo.
- Dermatitis o eccemas previos: alteran la barrera natural del oído, facilitando la entrada de gérmenes.
- Climas cálidos y húmedos: multiplican el riesgo debido al ambiente propicio para el crecimiento bacteriano.
Tipos de agua y riesgo de infección
No todas las aguas son iguales cuando se trata de salud auditiva. Algunas representan más peligro que otras:
- Piscinas: si están bien mantenidas, el riesgo es bajo. El problema aparece cuando hay niveles insuficientes de cloro, acumulación de residuos o alta concentración de bañistas.
- Playas: en general, las aguas saladas tienen menor cantidad de bacterias patógenas que el agua dulce, pero en zonas contaminadas o con presencia de algas tóxicas, el riesgo aumenta.
- Ríos y lagos: son los que más probabilidades tienen de contener microorganismos causantes de infecciones, especialmente si el agua es estancada o cercana a zonas urbanas o ganaderas.
Cómo prevenir la otitis del bañista
La mejor forma de evitar esta infección es mediante la prevención. Para ello, conviene seguir ciertas recomendaciones tanto antes como después del baño:
- Secar bien los oídos tras el baño: usar una toalla limpia para absorber el agua visible y, si es necesario, inclinar la cabeza a ambos lados para facilitar la salida del líquido retenido.
- Evitar nadar en aguas de dudosa calidad: especialmente en ríos sin control sanitario.
- No introducir objetos en el oído: ni bastoncillos, ni las propias uñas.
- Aplicar gotas secantes en casos recurrentes: disponibles en farmacias, ayudan a evaporar el agua acumulada.
- Usar tapones para nadar: especialmente si hay antecedentes de otitis. Los más recomendables son los de silicona moldeable o los fabricados a medida, que garantizan un sellado adecuado sin irritar la piel.
¿Tapones sí o no?
El uso de tapones puede ser muy útil, pero también es importante elegir los adecuados. Los tapones mal ajustados o reutilizados muchas veces pueden irritar el canal auditivo y provocar el efecto contrario.
Existen diferentes tipos:
- Tapones de silicona blanda: se adaptan bien y son cómodos. Son ideales para baños ocasionales.
- Tapones a medida: recomendados para personas que nadan de forma habitual o que tienen predisposición a infecciones.
- Tapones de espuma: aunque útiles para evitar ruidos, no son eficaces para proteger del agua.
Además del uso de tapones, algunos nadadores habituales emplean cintas protectoras o gorros especiales que cubren los oídos y minimizan el contacto con el agua.
Señales de alarma: cuándo acudir al médico
La otitis del bañista suele comenzar con una molestia leve, pero si no se trata a tiempo puede complicarse. Algunos signos de alerta incluyen:
- Dolor agudo en el oído, especialmente al tocarlo o mover la mandíbula.
- Sensación de taponamiento o pérdida auditiva parcial.
- Picor persistente dentro del canal auditivo.
- Secreción amarillenta o verdosa, a veces con mal olor.
- Enrojecimiento visible en la entrada del oído.
- Fiebre o inflamación en la zona.
En estos casos, es fundamental acudir al médico para iniciar un tratamiento adecuado, que generalmente consiste en antibióticos tópicos en forma de gotas y antiinflamatorios. Ignorar los síntomas o intentar solucionarlos con remedios caseros puede agravar la infección.
¿Y si ya ha habido otitis anteriormente?
Las personas con antecedentes de otitis externa deben ser especialmente cuidadosas. El oído que ya ha sufrido esta infección es más propenso a recaídas. Por tanto, es recomendable extremar las medidas preventivas:
- Evitar baños prolongados en el agua.
- Usar tapones impermeables y secar bien los oídos.
- Consultar con un otorrinolaringólogo si el problema se repite.
También puede ser útil llevar un pequeño botiquín con gotas secantes o antisépticas si se viaja a zonas costeras o se va a pasar varios días en piscinas.
Cuidados adicionales para niños y adultos mayores
Aunque los niños suelen ser los más afectados por su exposición frecuente al agua y su canal auditivo más estrecho, los adultos también pueden padecer esta patología. En personas mayores, la piel del oído es más fina y seca, lo que favorece la irritación y reduce la capacidad de defensa natural frente a bacterias.
Por tanto, en estos grupos de edad es recomendable:
- No compartir toallas o auriculares.
- Evitar el uso de auriculares o audífonos hasta que el oído esté seco.
- Revisar la piel del oído periódicamente si hay antecedentes de eccema o psoriasis.
¿Es contagiosa la otitis del bañista?
No. La otitis externa no se transmite de persona a persona. Sin embargo, si varias personas nadan en un entorno contaminado (por ejemplo, una piscina mal clorada), pueden desarrollar la misma infección por exposición al mismo agente patógeno.
Lo importante no es evitar el baño, sino hacerlo con higiene y con sentido común.
Disfrutar del agua en verano no debe estar reñido con la salud auditiva. Incorporar pequeñas rutinas de prevención y estar atentos a los primeros síntomas puede marcar la diferencia entre unas vacaciones tranquilas o una visita al especialista. Para quienes hayan tenido episodios anteriores o padezcan molestias frecuentes, contar con la atención de un otorrinolaringólogo es la mejor opción.
En SaludOnNet es posible acceder a este tipo de consultas médicas de forma rápida, sin esperas y con precios asequibles. Cuidar los oídos también forma parte del autocuidado estival.
Dormir con tinnitus: cómo combatir el zumbido nocturno
El tinnitus, conocido comúnmente como acúfeno, “zumbido en los oídos” o “pitido en el oído”, es una percepción auditiva sin una fuente sonora externa. Afecta a millones de personas en todo el mundo y puede manifestarse en cualquier momento del día. No obstante, muchas afirman que el tinnitus empeora por la noche, haciendo más difícil conciliar el sueño y descansar adecuadamente.
¿Por qué empeora el tinnitus por la noche?
Durante el día, el entorno está lleno de estímulos auditivos: tráfico, música, conversaciones, televisión… Todo eso enmascara el zumbido del tinnitus. Sin embargo, por la noche, en la quietud del dormitorio, el cerebro se queda sin distracciones y centra su atención en ese molesto sonido. Esto puede desencadenar:
- Dificultad para conciliar el sueño.
- Despertares frecuentes.
- Irritabilidad o frustración.
- Ansiedad anticipatoria al ir a dormir.
- Fatiga acumulada y bajo estado de ánimo.
El silencio, paradójicamente, se convierte en el peor enemigo de quienes sufren tinnitus nocturno.
Relación entre tinnitus, estrés y sueño
El tinnitus no es solo un síntoma físico, también tiene un gran componente emocional. Muchas personas entran en un círculo vicioso:
- El zumbido les impide dormir bien.
- La falta de sueño genera estrés y ansiedad.
- El estrés agrava la percepción del tinnitus.
- Esto lleva a más insomnio… y el ciclo continúa.
Romper este ciclo requiere estrategias enfocadas tanto en el manejo del tinnitus como en la mejora de la salud emocional y del sueño.
Técnicas efectivas para dormir con tinnitus
La buena noticia es que existen herramientas y hábitos que pueden ayudarte a mejorar el descanso nocturno con tinnitus. Estas son las más recomendadas:
1. Usar sonidos blancos o ambientales
Los sonidos de fondo suaves ayudan a disimular el zumbido, haciendo que el cerebro lo perciba menos. Algunas opciones:
- Ruido blanco (como un ventilador o generador de sonido).
- Sonidos de la naturaleza: lluvia, olas, viento, canto de pájaros.
- Ruido rosa o marrón: frecuencias más graves que el ruido blanco, más relajantes para algunas personas.
- Música instrumental o binaural diseñada para favorecer el sueño.
Hay aplicaciones gratuitas que permiten personalizar estos sonidos e incluso programarlos para apagarse tras un tiempo.
2. Mantener una rutina de sueño constante
Una higiene del sueño adecuada ayuda a regular el reloj biológico:
- Acuéstate y levántate a la misma hora cada día (incluso los fines de semana).
- Establece una rutina relajante antes de dormir: lectura, meditación, baño caliente.
- Evita las pantallas al menos 1 hora antes de acostarte.
- Usa una habitación silenciosa, con buena ventilación y baja iluminación.
3. Evitar estimulantes antes de dormir
Sustancias como la cafeína, la nicotina o el alcohol pueden alterar el sueño y empeorar el tinnitus. Se recomienda evitar:
- Café, té negro o bebidas energéticas por la tarde.
- Tabaco, especialmente en las horas previas al sueño.
- Alcohol, que altera las fases del sueño profundo.
4. Controlar el estrés a lo largo del día
Si estás tenso todo el día, llegarás a la cama con la mente activa y alerta. Prueba a incluir técnicas de gestión emocional:
- Meditación guiada o mindfulness (10 minutos diarios bastan).
- Ejercicio físico suave, como caminar o hacer yoga.
- Escribir un diario emocional: expresar lo que sientes puede ayudarte a soltar preocupaciones.
Reducir el estrés no solo favorece el descanso, también puede reducir la intensidad del tinnitus.
5. Almohadas y dispositivos especializados
Algunas personas encuentran alivio con herramientas específicas:
- Almohadas con altavoces incorporados, para escuchar sonidos relajantes sin molestar a otros.
- Dispositivos de enmascaramiento auditivo: audífonos que emiten sonidos suaves para ocultar el tinnitus.
- Aplicaciones móviles que combinan sonido, meditación y ejercicios de respiración.
Tratamientos para tinnitus que afectan el sueño
Aunque no existe una cura definitiva para el tinnitus, sí hay tratamientos que pueden reducir su impacto, sobre todo durante la noche.
- Terapia de reentrenamiento del tinnitus (TRT). Se basa en el uso prolongado de sonidos neutros y acompañamiento psicológico. Ayuda a que el cerebro desaprenda a reaccionar al tinnitus y lo relegue al fondo de la conciencia.
- Terapia cognitivo-conductual (TCC). Es una de las terapias más efectivas. Trabaja sobre la percepción negativa del tinnitus, enseñando al paciente a no temer el sonido y a recuperar el control sobre su descanso.
- Medicación. En casos extremos, donde el tinnitus provoca insomnio severo o trastornos emocionales, el médico puede valorar el uso puntual de ansiolíticos y antidepresivos tricíclicos o ISRS. Siempre deben ser prescritos por un especialista.
- Suplementos naturales (como melatonina, magnesio o ginkgo biloba), aunque la evidencia científica aún es limitada.
¿Cuándo acudir al especialista?
No ignores un tinnitus persistente. Es recomendable visitar a un otorrinolaringólogo si:
- El zumbido dura más de 3 semanas.
- Se presenta en un solo oído.
- Se asocia a pérdida de audición o vértigos.
- Es tan intenso que afecta tu calidad de vida diaria.
En algunos casos, puede haber causas médicas tratables como tapones de cera, infecciones o problemas en la articulación temporomandibular (ATM).
Causas frecuentes del tinnitus nocturno
- Exposición prolongada a ruidos fuertes (música alta, maquinaria).
- Pérdida de audición por envejecimiento (presbiacusia).
- Estrés crónico o ansiedad mal gestionada.
- Alteraciones en el oído interno, como la enfermedad de Ménière.
- Problemas cervicales o de mandíbula.
- Fármacos ototóxicos (algunos antibióticos, antiinflamatorios o diuréticos).
Aunque dormir con tinnitus puede parecer una lucha diaria, existen soluciones reales y al alcance. La clave está en crear un entorno propicio para el sueño, gestionar las emociones y buscar apoyo profesional si el zumbido se vuelve limitante.
El tinnitus nocturno no tiene por qué robarte el descanso. Con las herramientas adecuadas y un enfoque integral, puedes lograr noches más tranquilas y recuperar la calidad de tu sueño. Dormir con tinnitus es un desafío, sí, pero también una oportunidad para desarrollar hábitos más saludables, resilientes y centrados en tu bienestar.
Si crees que sufres acúfenos te recomendamos que acudas al otorrino, para que pueda realizar un diagnóstico adecuado. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a unos precios muy asequibles.
Nódulos en la garganta: qué son y qué implican
Los nódulos en la garganta son una afección frecuente que puede generar molestias significativas y alterar funciones como el habla y la deglución. Aunque muchas veces son benignos, pueden asociarse a patologías más serias.
¿Qué es un nódulo en la garganta?
Un nódulo en la garganta es un crecimiento anormal de tejido que puede aparecer en diferentes partes, como las cuerdas vocales, la glándula tiroides o las estructuras circundantes. Dependiendo de su ubicación, pueden clasificarse en:
- Nódulos en las cuerdas vocales: son lesiones benignas formadas por tejido endurecido debido al uso excesivo o irritación repetitiva de la voz.
- Nódulos tiroideos: crecimientos en la glándula tiroides, que pueden variar en tamaño y características. Algunos son pequeños y asintomáticos, mientras que otros pueden ser visibles o causar molestias.
- Pólipos vocales: similares a los nódulos, pero con una textura más blanda y aspecto de ampolla o hinchazón.
- Quistes o bultos en estructuras cercanas: pueden desarrollarse en los ganglios linfáticos, las amígdalas u otras partes del cuello y garganta.
Los nódulos en la garganta no siempre son peligrosos, pero si generan molestias, cambios en la voz o dolor persistente, deben ser evaluados por un especialista.
¿Cómo saber si tengo un nódulo en la garganta?
Los nódulos pueden ser difíciles de detectar en las etapas iniciales, pero con el tiempo, pueden manifestar síntomas como:
- Sensación de bulto o presión en la garganta. Muchas personas describen la sensación como «tener algo atorado» que no desaparece al tragar.
- Ronquera persistente o cambios en la voz. Esto es particularmente común si los nódulos están en las cuerdas vocales, ya que afectan su vibración.
- Dolor o molestias al tragar. Puede estar acompañado de irritación o sensación de inflamación.
- Inflamación visible en el cuello. En casos de nódulos tiroideos o ganglionares, puede notarse una protuberancia palpable.
- Dificultad para respirar. Si el nódulo es grande o está ubicado en una zona que obstruye parcialmente las vías respiratorias.
Diagnóstico
Para confirmar la presencia de un nódulo en la garganta, los médicos pueden utilizar herramientas como:
- Laringoscopia: permite observar directamente las cuerdas vocales y la garganta.
- Ecografía del cuello: muy útil para detectar nódulos tiroideos o ganglionares.
- Biopsia con aguja fina: si hay sospecha de malignidad, se extrae una muestra para analizarla.
¿Por qué salen nódulos en la garganta?
Las causas de los nódulos varían dependiendo del tipo y ubicación. Entre las razones más comunes encontramos:
- Uso excesivo o incorrecto de la voz: profesionales como cantantes, maestros o locutores que fuerzan su voz constantemente tienen mayor riesgo de desarrollar nódulos en las cuerdas vocales.
- Inflamación crónica: patologías como la amigdalitis, la faringitis o el reflujo gastroesofágico pueden irritar los tejidos y favorecer la aparición de nódulos.
- Alteraciones tiroideas: la deficiencia de yodo, desequilibrios hormonales o trastornos como el hipotiroidismo pueden causar nódulos en la glándula tiroides.
- Factores genéticos: la predisposición hereditaria es un factor relevante en el desarrollo de nódulos tiroideos.
- Irritantes externos: el consumo de tabaco, alcohol y la exposición a contaminantes pueden dañar las cuerdas vocales y aumentar el riesgo de pólipos o nódulos.
Nódulos tiroideos: síntomas y características
Un nódulo tiroideo es un crecimiento localizado en la glándula tiroides. Aunque la mayoría son benignos, algunos pueden ser cancerosos, por lo que es importante identificarlos y tratarlos a tiempo.
Los síntomas principales son:
- Protuberancia visible en la base del cuello.
- Dificultad para tragar o sensación de presión.
- Ronquera o cambios en la voz.
- En casos más graves, dificultad para respirar debido a la compresión de las vías respiratorias.
El diagnóstico suele incluir una ecografía tiroidea y, en casos sospechosos, una biopsia para determinar si el nódulo es maligno o benigno.
Pólipos en las cuerdas vocales
Los pólipos son similares a los nódulos en las cuerdas vocales, pero tienen una textura más blanda y aspecto de ampolla o hinchazón. Pueden ser causados por irritaciones agudas como gritar, fumar o reflujo gástrico.
Los tratamientos recomendados son:
- Reposo vocal: evitar hablar o gritar ayuda a reducir la inflamación.
- Terapia de voz: con un fonoaudiólogo para mejorar la técnica vocal.
- Cirugía: si el pólipo no desaparece con medidas conservadoras, puede ser necesario retirarlo quirúrgicamente.
¿Cómo aliviar la sensación de «algo en la garganta que no se quita?
Cuando se experimenta esta sensación, se pueden intentar las siguientes medidas:
- Hidratación adecuada: beber suficiente agua ayuda a mantener la garganta lubricada.
- Evitar irritantes: limitar el consumo de tabaco, alcohol y alimentos picantes.
- Inhalaciones de vapor: pueden calmar la irritación y abrir las vías respiratorias.
- Consulta médica: si la sensación persiste, se debe acudir a un especialista para descartar nódulos u otras afecciones.
Los nódulos en la garganta pueden ser molestos, pero con un diagnóstico temprano y el tratamiento adecuado, la mayoría de los casos tienen un buen pronóstico. Por este motivo se debe prestar atención a los síntomas y no dudar en consultar a un médico si se tienen molestias persistentes. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a unos precios muy asequibles. Una buena salud de la garganta comienza con el cuidado de la voz, la hidratación y el control de irritantes externos.
Síntomas de la pérdida de audición: reconocer los signos y actuar
La pérdida de audición es una afección que afecta a millones de personas en todo el mundo. Aunque muchas veces se asocia con la vejez, puede ocurrir a cualquier edad y tiene diversas causas. Es fundamental reconocer los síntomas de pérdida de audición para poder tratarla de manera eficaz, evitando que afecte demasiado la calidad de vida.
¿Cómo saber si tienes un problema auditivo?
La pérdida de audición puede ser gradual, lo que significa que muchas personas no son conscientes de ella hasta que se vuelve más notable. A menudo, los síntomas no son lo suficientemente obvios como para alertar inmediatamente, por lo que es importante estar atento a los signos sutiles. Algunos de los síntomas de pérdida de audición más comunes incluyen:
- Dificultad para oír en ambientes ruidosos. Si en situaciones ruidosas, como en una reunión o en un restaurante, te resulta difícil seguir una conversación, es posible que tengas una pérdida de audición. Esto se debe a que las personas con problemas auditivos tienen dificultades para distinguir las voces del ruido de fondo.
- Necesitar subir el volumen. Otro de los síntomas de pérdida de audición es la necesidad de subir constantemente el volumen de la televisión o la música para poder oír claramente. Si te das cuenta de que otros te piden que bajes el volumen más de lo habitual, puede ser una señal de pérdida auditiva.
- Zumbido en los oídos (tinnitus). El tinnitus es una sensación de zumbido, silbido o pitido en los oídos que no proviene de una fuente externa. Aunque no siempre está relacionado con la pérdida de audición, es un síntoma común de daño en el oído interno o en las vías auditivas. Si experimentas zumbido en los oídos, es recomendable consultar a un especialista para determinar si hay pérdida auditiva asociada.
Dificultad para entender conversaciones
Otro de los síntomas de pérdida de audición es la dificultad para entender conversaciones, especialmente en entornos donde hay varios hablantes. Si te resulta difícil comprender lo que las personas dicen, especialmente cuando hay ruido de fondo, puede ser un signo de que tienes pérdida auditiva. Este síntoma es más común en personas que sufren de pérdida auditiva progresiva, una forma de pérdida de audición que avanza gradualmente con el tiempo.
Las personas con pérdida auditiva también pueden tener dificultades para escuchar a los hablantes con voces más altas o más bajas, lo que hace que las conversaciones sean más desafiantes.
Disminución de audición en uno o ambos oídos
La pérdida de audición puede afectar a uno o ambos oídos. Algunas personas experimentan una disminución de la audición en uno o ambos oídos, lo que puede afectar su capacidad para localizar de dónde provienen los sonidos. Si de repente notas que tu audición es más débil en un oído, es importante buscar atención médica para identificar la causa subyacente y obtener el tratamiento adecuado.
La pérdida de audición en uno de los oídos, conocida como pérdida auditiva unilateral, puede ser causada por varias razones, incluidas infecciones del oído, lesiones o problemas en el oído interno.
Sensación de presión en los oídos
Algunas personas con pérdida auditiva experimentan una sensación de presión en los oídos, lo que puede ser incómodo y preocupante. Esta presión a veces se asocia con problemas en los conductos auditivos o en el oído medio. Si experimentas presión en los oídos junto con otros síntomas de pérdida de audición, es crucial realizarse una evaluación médica para determinar la causa.
Esta sensación de presión también puede estar relacionada con la acumulación de cera, infecciones o incluso con cambios en la altitud, pero si persiste, puede indicar un problema auditivo más grave.
Causas comunes de pérdida de audición
La pérdida auditiva puede ocurrir por diversas razones. Es importante entender las causas subyacentes para poder prevenirla y tratarla de manera efectiva. Algunas de las causas más comunes incluyen:
- Enfermedades del oído. Las infecciones y otras afecciones como la otitis media pueden dañar la audición si no se tratan adecuadamente.
- Exposición a ruidos fuertes. La exposición prolongada a ruidos fuertes puede causar daño irreversible en las células sensoriales del oído interno, lo que puede llevar a una pérdida auditiva permanente. Es importante proteger los oídos con tapones o auriculares de protección en entornos ruidosos.
- Edad avanzada. A medida que envejecemos, el oído interno y los nervios auditivos pueden experimentar un desgaste, lo que resulta en pérdida auditiva relacionada con la edad, también conocida como presbiacusia. Este tipo de pérdida de audición es gradual y afecta a la mayoría de las personas mayores de 60 años.
- Genética. La pérdida de audición también puede ser hereditaria. Si tienes antecedentes familiares de pérdida auditiva, es importante realizarte evaluaciones periódicas para detectar cualquier cambio en tu audición.
¿Qué hacer si experimentas estos síntomas?
Si tienes cualquiera de los síntomas de pérdida de audición, es fundamental que acudas a un profesional de la salud auditiva, como un otorrinolaringólogo o un audiólogo, para un diagnóstico preciso. El especialista realizará una serie de pruebas, como audiometrías y pruebas de función auditiva, para determinar el grado y la causa de la pérdida auditiva.
En función de los resultados, existen diversas opciones de tratamiento, tales como:
- Audífonos. Si la pérdida auditiva es leve o moderada, los audífonos pueden ser una solución eficaz para mejorar la audición. Estos dispositivos amplifican los sonidos y ayudan a las personas a escuchar con mayor claridad.
- Implantes cocleares. Para aquellos con pérdida auditiva severa o profunda, un implante coclear puede ser una opción. Este dispositivo electrónico ayuda a las personas a escuchar al convertir los sonidos en señales eléctricas que estimulan directamente el nervio auditivo.
- Tratamientos médicos. Dependiendo de la causa de la pérdida auditiva, los médicos pueden recomendar tratamientos médicos, como antibióticos para infecciones o cirugía para corregir problemas estructurales en el oído.
- Terapias y estrategias de manejo. En algunos casos, las personas con pérdida auditiva pueden beneficiarse de terapia del habla o entrenamiento auditivo para mejorar sus habilidades comunicativas.
Prevención de la pérdida auditiva
Aunque no todas las causas de la pérdida auditiva se pueden prevenir, hay varias medidas que se pueden tomar para reducir el riesgo de daño auditivo:
- Evitar ruidos fuertes: usar protección auditiva, como tapones para los oídos o auriculares de protección, en ambientes ruidosos puede ayudar a prevenir el daño a los oídos.
- Revisiones periódicas: realizar exámenes de audición regulares, especialmente si se tienen factores de riesgo, como antecedentes familiares de pérdida auditiva o exposición frecuente a ruidos fuertes, puede ayudar a detectar problemas en etapas tempranas.
- Mantener una buena salud general: mantenerse saludable en general, siguiendo una dieta equilibrada, haciendo ejercicio y evitando el tabaco y el alcohol, puede beneficiar la salud auditiva.
Reconocer los síntomas de pérdida de audición es el primer paso para abordar este problema de salud común pero a menudo subestimado. Los síntomas de pérdida de audición incluyen dificultades para oír en ambientes ruidosos, necesidad de subir el volumen, zumbido en los oídos y dificultad para comprender conversaciones, entre otros. Si experimentas alguno de estos síntomas, es importante consultar a un profesional para obtener un diagnóstico preciso y explorar las opciones de tratamiento disponibles.
El diagnóstico temprano y el tratamiento adecuado pueden mejorar significativamente la calidad de vida y ayudar a las personas a mantener su independencia y bienestar. Con una evaluación y atención adecuadas, es posible manejar la pérdida auditiva y continuar disfrutando de una vida activa y comunicativa.
Si necesitas un ORL te recomendamos que lo busques en SaludOnNet, es rápido, fácil y tiene unos precios muy asequibles.
¿Para qué sirve una laringoscopia?
Una laringoscopia es un procedimiento diagnóstico que permite a los médicos examinar en detalle la laringe, parte de la garganta donde se encuentran las cuerdas vocales, y las áreas circundantes. Esta exploración ofrece valiosa información sobre diversas afecciones y trastornos de la laringe y la garganta.
¿Para qué sirve una laringoscopia y cuándo se solicita?
La laringoscopia se realiza, principalmente, para diagnosticar y evaluar los problemas de la garganta y las vías respiratorias, cuando un paciente presenta problemas en la garganta o en la voz y otras pruebas menos invasivas no han ofrecido un diagnóstico concluyente.
Es una parte integral en el diagnóstico y tratamiento de una variedad de afecciones y es un componente esencial del cuidado otorrinolaringológico, incrementando las posibilidades de encontrar y tratar con éxito cualquier anomalía en sus etapas iniciales.
El examen se puede solicitar cuando existen síntomas y signos como:
- Dolor de garganta persistente.
- Tos con sangre.
- Sensación de tener algo atrapado en la garganta.
- Cambios en la voz como ronquera. Muchas veces están provocados por nódulos en la garganta. Las imágenes de estos bultos benignos se pueden conseguir con esta prueba.
- Dificultad para tragar.
- Sospecha de una lesión o infección.
- Cuando ha aparecido una anomalía en otra prueba, como puede ser una radiografía.
Además, también puede utilizarse para:
- Recoger muestras de tejido para biopsias.
- Verificar tumores en la garganta o laringe.
- Encontrar la causa de la respiración ruidosa o estirada.
- Evaluar la dificultad para hablar o la voz ronca.
- Localizar y eliminar un cuerpo extraño en la garganta o vía aérea, especialmente en situaciones de urgencia.
Tipos de laringoscopias
La elección del tipo de laringoscopia dependerá de los síntomas específicos del paciente, las condiciones médicas previas y lo que el otorrinolaringólogo necesite observar o tratar. Este procedimiento es una herramienta vital en el diagnóstico y manejo de diversas afecciones de la laringe y la garganta, proporcionando información crítica que puede guiar el tratamiento y mejorar los resultados para el paciente.
Existen distintos tipos. Los principales son: indirecta, rígida y de fibra óptica flexible.
Laringoscopia indirecta
Este es el método más sencillo y menos invasivo. Durante el procedimiento, que no requiere preparación, el médico utiliza un espejo pequeño, que se coloca en la parte posterior de la garganta del paciente. El especialista luego ilumina el espejo para visualizar la laringe y las cuerdas vocales. El paciente debe abrir la boca y protruir la lengua. Es un procedimiento rápido que puede provocar un reflejo de arcada en el paciente.
Este tipo de laringoscopia se realiza sin anestesia o con anestesia local y es breve, habitualmente dura solo unos minutos. Es útil para evaluaciones rutinarias y para pacientes que no pueden someterse a procedimientos más invasivos.
Laringoscopia directa rígida
Requiere ayuno de varias horas antes del procedimiento. Se lleva a cabo bajo anestesia general en un quirófano, por lo que el paciente estará dormido y no sentirá nada mientras se realiza el examen.
Durante el procedimiento, el médico utiliza un laringoscopio rígido, un tubo metálico largo y delgado, para obtener una vista directa de las vías respiratorias del paciente. Esta técnica proporciona la mejor visualización de la laringe, permitiendo realizar biopsias y otros procedimientos quirúrgicos si es necesario. Puede causar cierta incomodidad posterior, como dolor de garganta, pero proporciona información valiosa que no puede ser alcanzada a través de otros métodos.
La laringoscopia rígida puede durar entre 30 minutos y una hora, dependiendo de si se realizan procedimientos adicionales.
Laringoscopia de fibra óptica flexible
En esta prueba también puede ser necesario un anestésico en spray para adormecer la nariz y la garganta. Al paciente se le puede pedir que esté en ayunas si se anticipa la administración de sedación.
Se utiliza un tubo flexible delgado con una cámara en su extremo, que se inserta a través de la nariz y baja hasta la garganta. Este procedimiento se realiza normalmente con el paciente despierto y se puede administrar un anestésico local para minimizar las molestias.
La laringoscopia flexible permite examinar áreas que serían difíciles de ver con los otros métodos. Además, el paciente puede hablar y cantar durante el procedimiento, lo que proporciona información valiosa sobre el movimiento de las cuerdas vocales en acción. Asimismo, el médico le puede pedir que realice ciertas acciones, como hablar o tragar para evaluar el funcionamiento de la laringe y las cuerdas vocales. Este procedimiento tiene una duración de 5 a 15 minutos.
¿Qué detecta una laringoscopia?
Esta prueba se utiliza para detectar anormalidades en la garganta y la laringe, que pueden incluir una amplia gama de patologías, desde algunas leves que requieren de seguimiento a problemas serios que necesitan una intervención inmediata. Las más comunes serían:
- Inflamación y lesiones en las cuerdas vocales. Sirve para determinar si es necesario una operación de nódulos de las cuerdas vocales.
- Crecimientos benignos y cánceres en la laringe.
- Signos de infecciones como laringitis.
- Causas de dificultades para tragar o sentir un «nudo» en la garganta.
- Presencia de cuerpos extraños en la laringe o la tráquea.
- Estrechamiento o bloqueo de las vías respiratorias.
Preparación para la prueba
Para prepararse adecuadamente para una laringoscopia, es crucial seguir las instrucciones proporcionadas por el médico, ya que los requisitos de preparación pueden variar según el tipo y las necesidades individuales del paciente.
- Ayuno. Para las laringoscopias que requieren anestesia general, normalmente se pide un ayuno de 6 a 12 horas antes del procedimiento para evitar el riesgo de aspiración (que el contenido del estómago pase a los pulmones).
- Medicamentos. Es importante informar al médico acerca de cualquier medicación que esté tomando el paciente, incluidos suplementos y medicinas sin receta, ya que pueden ser necesarios ajustes antes del procedimiento. En particular, pueden necesitar ser suspendidos temporalmente medicamentos que afectan la coagulación, como la aspirina.
- Anestesia. En función del tipo, se utiliza anestesia local, sedación o anestesia general. El médico discutirá con el paciente cuál es la más adecuada y le informará sobre los riesgos específicos relacionados con la anestesia.
- Consentimiento informado. Previo al procedimiento, el paciente deberá firmar un consentimiento informado después de que le hayan explicado los detalles del procedimiento, los riesgos involucrados y las alternativas disponibles.
Complicaciones de la laringoscopia y riesgos
Aunque se consideran procedimientos seguros, como cualquier intervención médica, conllevan ciertos riesgos y posibles complicaciones. Las principales son:
- Reacciones alérgicas a la anestesia. Algunos pacientes pueden experimentar reacciones adversas a la anestesia local o general, que van desde ligeras náuseas hasta respuestas alérgicas graves.
- Sangrado. Es más probable si se realiza una biopsia o algún otro procedimiento quirúrgico durante la laringoscopia. El sangrado suele ser menor y se controla fácilmente.
- Infección en el sitio de la biopsia. Existe un pequeño riesgo de infección después de una biopsia o cualquier intervención que implique cortes o heridas.
- Lesiones menores en los dientes o tejidos mediante el procedimiento directo rígido. La manipulación de los instrumentos puede causar lesiones en los dientes, los labios, la lengua o la garganta. En el caso del procedimiento directo rígido, hay un riesgo (aunque bajo) de dañar estructuras de la garganta.
- Laringoespasmo. Es una contracción repentina de las cuerdas vocales que dificulta la respiración; es una reacción posible pero rara.
La mayoría de los pacientes experimentan únicamente molestias menores después del procedimiento, como dolor de garganta o nariz, que se resuelven en poco tiempo. Sin embargo, cualquier síntoma preocupante posterior al procedimiento debe consultarse con el médico.
Recuperación tras el procedimiento
Después de una laringoscopia, el paciente puede experimentar dolor de garganta, ronquera temporal y molestias al tragar. Estos síntomas generalmente son leves y mejoran al poco tiempo. Se deben seguir las instrucciones del médico respecto a la recuperación, que pueden incluir el reposo de la voz, la hidratación y el uso de medicamentos para el dolor según sea necesario.
Laringoscopia pediátrica
El abordaje de las laringoscopias en niños requiere consideraciones especiales debido a su anatomía única, nivel de ansiedad y necesidades específicas. Aunque los fundamentos del examen siguen siendo consistentes con los de los adultos, se aplican técnicas y procedimientos adaptados para garantizar la seguridad y eficacia al tratar con pacientes pediátricos.
Las laringoscopias pediátricas son a menudo solicitadas por razones similares a las de los adultos, incluyendo:
- Diagnóstico de problemas de respiración.
- Evaluación de ronquidos y apnea del sueño.
- Dificultades para tragar.
- Sospecha de cuerpos extraños en la garganta.
- Evaluación de trastornos de la voz o ronquera.
Además, pueden ser fundamentales para el diagnóstico de estenosis subglótica, laringomalacia, parálisis de cuerdas vocales, y otras condiciones congénitas o desarrolladas.
Preparación, realización y riesgos
La preparación para una laringoscopia pediátrica puede incluir explicaciones adaptadas a la edad para preparar al niño, dependiendo de su nivel de comprensión. La sedación o anestesia general se usa para asegurar que el niño permanezca inmóvil y no sienta que la laringoscopia duele. Esto es particularmente importante ya que la cooperación de un niño pequeño o un bebé no se puede garantizar de la misma manera que con un adulto o un adolescente.
El procedimiento en sí se realiza típicamente con técnicas flexibles o rígidas, dependiendo de la necesidad de evaluación o tratamiento. Las técnicas flexibles son preferidas para una evaluación menos invasiva, mientras que las técnicas rígidas pueden ser necesarias para intervenciones directas, tales como la extracción de cuerpos extraños o biopsias.
Los riesgos y complicaciones asociadas a la laringoscopia en población pediátrica son similares a los de los adultos, pero pueden tener implicaciones diferentes debido a la menor dimensión de las vías aéreas en niños. La preparación meticulosa y el monitoreo durante y después del procedimiento son esenciales para minimizar los riesgos de laringoespasmo, reacciones adversas a la anestesia, o lesiones a las estructuras de la garganta.
Tras la prueba, la recuperación varía según la edad del niño, el tipo específico realizado, y la reacción individual al procedimiento. Los padres reciben instrucciones claras sobre cómo manejar la posible incomodidad posterior al procedimiento, incluyendo dolor de garganta o dificultades al comer.
Si crees que necesitas realizarte esta prueba, lo recomendable es que acudas primero al otorrinolaringólogo para que valore la necesidad de hacerla. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a unos precios muy asequibles.
Anosmia: pérdida de olfato
¿Qué es la anosmia? La definición correcta es la pérdida del sentido del olfato. Puede ser una condición pasajera o permanente que afecta significativamente la calidad de vida de quien la padece. Este trastorno juega un papel crítico en la interacción con el entorno, afectando desde la percepción de sabores hasta la detección de peligros como incendios o fugas de gas.
Pérdida de olfato y gusto
La anosmia puede ir de la mano con la ageusia, que es la pérdida del sentido del gusto. Esto se debe a que ambos sentidos están profundamente interconectados; la mayoría de lo que percibimos como sabor en realidad proviene de los olores. Por tanto, no es sorprendente que quienes sufren tengan esta enfermedad del olfato a menudo tengan también una disminución significativa en su capacidad para saborear alimentos y bebidas.
El proceso de degustación de alimentos no depende exclusivamente de las papilas gustativas ubicadas en la lengua, sino que también involucra la intervención de los receptores olfativos situados en la nariz. Cuando comemos, los aromas viajan a través de la faringe hasta la parte superior de la nariz, donde los receptores olfativos interpretan los distintos olores. Esta información combinada de olores y sabores se traduce en lo que comúnmente denominamos gusto de la comida.
Por lo tanto, una disfunción en el sentido del olfato puede conducir a una percepción distorsionada; de hecho, puede ser una de las causas de la pérdida del gusto. Esta interdependencia explica por qué muchas personas con anosmia hablan no solo de incapacidad para oler, sino también de dificultades significativas para distinguir sabores más allá de las sensaciones básicas (dulce, ácido, amargo y salado) captadas directamente por la lengua.
Tipos de anosmia
Existen varios tipos, entre ellos:
- Anosmia congénita. Es la anosmia de nacimiento, que puede deberse a una malformación genética que afecta el desarrollo de los receptores olfativos o de las estructuras cerebrales encargadas de procesar los olores. A menudo, las personas con esta patología desconocen por completo la dimensión de lo que se están perdiendo, ya que nunca han experimentado el sentido del olfato.
- Adquirida. Ocurre en personas que originalmente tenían un sentido del olfato funcional, pero lo perdieron debido a diversas causas. Dentro de este grupo, existen varias subcategorías:
- Infecciosa. Causada por virus o bacterias que inflaman los tejidos nasales, como en el caso de resfriados o sinusitis. También se puede dar pérdida del olfato por COVID-19. Estos agentes pueden dañar temporal o permanentemente las células receptoras del olfato.
- Traumática. Resultado de golpes o lesiones en la cabeza que afectan la zona del cerebro responsable del olfato o los nervios que conectan el cerebro con la nariz.
- Por obstrucción. Ocurre cuando hay una obstrucción física en las vías nasales, como pólipos nasales, deformidades del tabique o congestión severa, que impide que las moléculas olorosas alcancen los receptores olfativos.
- Tóxica. La exposición a ciertas sustancias químicas o toxinas ambientales puede dañar el sistema olfativo.
- Neurodegenerativa. Enfermedades como el Alzheimer, el Parkinson o la esclerosis múltiple pueden afectar las áreas del cerebro encargadas de procesar información olfativa, conduciendo a la pérdida del olfato.
- Hiposmia. Es una forma más leve de disfunción olfativa, se caracteriza por una reducción en la capacidad de oler. Las personas con hiposmia pueden detectar olores, pero solo cuando son fuertes o están mucho más cerca de lo normal. Aunque puede ser menos drástica que la completa, afecta significativamente la calidad de vida, alterando la percepción de sabores y la capacidad de detectar olores que indican peligro.
- Anosmia funcional. Este tipo se refiere a una situación en la cual no se encuentra ninguna causa estructural o neurodegenerativa para la pérdida del olfato. A veces, puede ser el resultado de una condición psicológica o emocional, donde el cerebro «bloquea» la capacidad de oler a pesar de que el sistema olfativo funcione correctamente.
Causas de la anosmia
La pérdida del olfato puede estar provocada por una variedad de condiciones y circunstancias. Esta complejidad se debe a que el sentido del olfato involucra diversas estructuras y procesos, desde la captación de olores hasta su interpretación en el cerebro. Las causas de la pérdida de olfato se pueden agrupar en varias categorías principales, que incluyen razones congénitas, infecciosas, traumáticas, obstructivas, tóxicas, neurodegenerativas y otras menos comunes, pero igualmente importantes.
- Infecciones respiratorias. Las infecciones respiratorias superiores, como el resfriado común, la gripe y la sinusitis, son causas habituales de anosmia temporal. De hecho, es frecuente escuchar que alguien tiene falta de olfato y gusto por un resfriado. Esto se debe principalmente a la inflamación y la congestión nasal que impiden que las moléculas de olor alcancen los receptores olfativos en la nariz. La COVID-19, provocada por el virus SARS-CoV-2, ha sido una causa destacada, a veces como uno de los primeros o únicos síntomas.
- Traumatismos craneales. Los impactos o lesiones en la cabeza pueden dañar las áreas del cerebro responsables del olfato o cortar los nervios olfativos que envían señales desde la nariz al cerebro. Incluso golpes leves en la región adecuada pueden resultar en una pérdida temporal o permanente del olfato.
- Obstrucciones nasales. El bloqueo físico de las vías nasales, debido a pólipos nasales, tumores, deformidades del tabique nasal o severas congestiones nasales, puede prevenir que el aire rico en moléculas olorosas llegue a los receptores olfativos. La solución a estos casos puede ser médica o quirúrgica, dependiendo de la causa subyacente.
- Exposición a toxinas y sustancias químicas. La exposición prolongada a ciertas sustancias químicas, como solventes, gases tóxicos y ciertos metales pesados, puede deteriorar el sistema olfativo. Los trabajadores en industrias con exposición regular a dichas sustancias están en riesgo aumentado.
- Enfermedades neurodegenerativas. Patologías como la enfermedad de Alzheimer, la enfermedad de Parkinson y la esclerosis múltiple pueden afectar las áreas del cerebro que procesan la información olfativa, llevando a una disminución del sentido del olfato. Este deterioro suele ser gradual y progresivo.
- Factores congénitos. Algunas personas nacen sin olfato debido a factores genéticos que impiden el desarrollo adecuado de los órganos olfativos o de las vías neuronales relacionadas con el olfato.
- Medicamentos y tratamientos médicos. Varios medicamentos, incluyendo ciertos tipos de antibióticos o antihipertensivos, pueden tener como efecto secundario la pérdida del olfato. La radioterapia aplicada en la región de la cabeza y el cuello también puede afectar temporal o permanentemente el olfato.
- Factores hormonales y envejecimiento. Cambios hormonales, particularmente durante el embarazo o la menopausia, pueden afectar temporalmente el olfato. Además, el envejecimiento lleva a una reducción natural y gradual de las capacidades sensoriales, incluido el olfato.
- Condiciones psicológicas. En casos raros, trastornos psicológicos o neurológicos pueden manifestarse con una pérdida del sentido del olfato. Esto puede deberse a un problema con la percepción y no necesariamente con la detección de los olores.

Diagnóstico de anosmia
El diagnóstico implica una serie de pasos y pruebas diseñadas para identificar la causa subyacente de la pérdida del sentido del olfato. Este proceso comienza generalmente con una historia clínica detallada y un examen físico, pero puede incluir también una variedad de evaluaciones específicas.
- Historia clínica. El especialista, generalmente el otorrinolaringólogo, pregunta sobre la duración de la pérdida del olfato, si fue gradual o repentina, y si se asocia con otros síntomas como congestión nasal, dolor de cabeza o cambios en el peso. También es importante recoger información sobre posibles factores de riesgo, como lesiones recientes en la cabeza, exposición a sustancias tóxicas, cirugías nasales previas, y enfermedades crónicas.
- Examen físico. El médico inspecciona la cavidad nasal con un otoscopio para detectar anomalías estructurales, bloqueos, inflamación, secreciones anormales o presencia de pólipos nasales.
- Pruebas de olfato. Pueden incluir la utilización de olores reconocibles para evaluar la capacidad del paciente para detectar y distinguir entre diferentes aromas. Una prueba común es el uso de tiras impregnadas con olores específicos que se presentan una a una al paciente.
- Pruebas de imagen. Se pueden recomendar para examinar las estructuras internas. La resonancia magnética (RM) y la tomografía computarizada (TC) son particularmente útiles para detectar anomalías estructurales, obstrucciones o lesiones cerebrales que podrían estar contribuyendo a la falta del olfato.
- Análisis de sangre. Pueden ayudar a identificar trastornos subyacentes que afectan el olfato, incluyendo deficiencias nutricionales, infecciones sistémicas, y trastornos endocrinos como la diabetes.
- Pruebas alérgicas. Si se sospecha que la anosmia está relacionada con alergias, pruebas cutáneas o exámenes de sangre específicos pueden identificar a qué alérgenos reacciona el paciente. Esto puede ser particularmente relevante si la pérdida del olfato se acompaña de síntomas de rinitis alérgica.
- Biopsia nasal. En casos raros y cuando se sospecha de condiciones más serias como tumores nasales, puede ser necesaria una biopsia para tomar muestras de tejido de la nariz para examinarlas bajo microscopio.
Tratamiento de la anosmia
¿El olfato se puede recuperar? Sí, en muchos casos, especialmente si la anosmia es temporal. La rehabilitación olfativa, que implica entrenar nuevamente el sentido del olfato usando olores específicos de manera regular, ha mostrado ser efectiva en algunos pacientes.
Así el tratamiento de la anosmia generalmente implica abordar la causa subyacente. Por ejemplo, si está causada por la inflamación sinusal, los médicos pueden recetar corticosteroides para reducir la inflamación. Si se debe a enfermedades crónicas como la rinitis alérgica, la terapia implica controlar las enfermedades. Si la causa es un crecimiento o tumor , la cirugía puede ser una opción de tratamiento posible. En algunos casos, como cuando hay infecciones virales, puede no requerir tratamiento ya que la recuperación del olfato y gusto sucede de manera espontánea.
Para las formas de anosmia sin tratamiento médico conocido, como la congénita o la traumática permanente, se han explorado opciones de rehabilitación olfativa y terapias naturales como la aromaterapia.
Avances en el tratamiento
Se ha demostrado que la terapia de entrenamiento olfatorio puede ser efectiva en algunos casos, especialmente en las personas que han perdido el olfato debido a infecciones respiratorias superiores o después de la infección por COVID-19.
Este entrenamiento implica la exposición regular y repetida a varios olores estándar, que pueden incluir rosa, eucalipto, limón y clavo. Este enfoque se basa en la idea de que la exposición repetida puede estimular y fortalecer el sistema olfatorio, de manera similar a cómo el ejercicio puede fortalecer los músculos.
Además, los avances tecnológicos están ampliando las opciones de tratamiento potencial. La terapia génica fue objeto de un estudio de prueba en ratones, donde se demostró que era posible restaurar la capacidad para detectar ciertos olores. Este estudio se publicó en la revista Nature Medicine.
Consecuencias de la anosmia
La anosmia puede tener consecuencias significativas en la calidad de vida de la persona, afectando sus actividades diarias, su salud y su bienestar en general.
Una de las consecuencias más evidentes es la disminución de la capacidad para saborear alimentos y bebidas. El olfato y el gusto están íntimamente vinculados, lo que puede llevar a la pérdida de interés en la comida, insuficiencia en la ingesta nutricional y, en algunos casos, pérdida de peso significativa.
Más que una simple pérdida de la capacidad para identificar olores también puede aumentar el riesgo de accidentes domésticos y de seguridad. Las personas con anosmia no pueden detectar olores de alimentos en mal estado, fugas de gas o humo de fuego, todos los cuales pueden representar riesgos significativos para su propia seguridad.
En términos de la salud mental, también ha sido vinculada a una serie de trastornos. Según una investigación publicada en la revista Chemical Senses, los pacientes con anosmia experimentan tasas más altas de ansiedad y depresión en comparación con la población general. Esto se cree que se debe, al menos en parte, a la sensación de aislamiento que puede provocar la pérdida del sentido del olfato.
La comprensión y el tratamiento siguen evolucionando. Afortunadamente, la creciente investigación en el ámbito de la olfatología promete nuevas esperanzas y soluciones para aquellos afectados por esta condición a menudo desafiante pero cada vez más reconocida. Si tienes problemas de anosmia te recomendamos que acudas al otorrino. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, y a precios muy asequibles.
Oídos taponados: por qué ocurre y cómo remediarlo
Todo el mundo, en algún momento, ha sentido que tiene los oídos taponados de repente. Esta molestia puede estar causada tanto por factores biológicos como externos. Se traduce en una sensación desagradable e irritante de opresión o presión en los oídos, especialmente cuando la persona está tratando de escuchar sonidos. Algunas personas describen la sensación como la incomodidad de tener un algodón en el interior de los oídos.
¿Qué son los oídos taponados? Un oído taponado se caracteriza por la presencia de presión, sensación de opresión y de comezón en el oído. También pueden existir pequeñas pérdidas de audición, a veces anormalmente altos niveles de dolor y otras sensaciones molestas.
Causas de los oídos taponados
Existen muchas causas posibles para la taponadura de los oídos. Las más frecuentes son los desequilibrios de presión, infección y la acumulación de exceso de cera. Exponemos algunas de ellas:
- Infecciones del oído. Estarían infecciones del oído medio, del tímpano y otitis externa. Están causadas, generalmente, por bacterias, pero también por hongos. Cuando se sospecha de una infección del oído, los profesionales de la salud pueden recomendar un tratamiento antibiótico para ayudar a aliviar los síntomas.
- Alergias y congestión. Generalmente ocurre debido a la inflamación en la nariz y los senos, que impiden la correcta circulación del aire y el sonido a través del oído.
- Cambios en la presión del aire. Esto sucede al pasar de una altura más baja a una más alta; por ejemplo, cuando se sube en un avión o se va a un puerto de montaña. Por lo general, se alivia cuando la presión del aire se ajusta.
- Exposición a ruidos fuertes. Suele ser temporal y se alivia después de que se haya dejado de escuchar el ruido.
- Lesiones. Las lesiones en el área de los oídos, como un golpe en el oído, también pueden causar oídos taponados. Si esto ocurre, es importante ponerse en contacto con un médico de inmediato.
- Trastornos autoinmunes. Algunas patologías autoinmunes como el lupus, la artritis reumatoide y el síndrome de Sjögren, pueden causar taponadura en los oídos. Se produce porque estos trastornos afectan al sistema inmunológico y a los receptores en los oídos.
- Obstrucción mecánica. Se producen el canal auditivo por culpa de la existencia de cera o líquidos. Produce una sensación de presión en los oídos y una disminución del nivel de audición.
- Medicamentos. Algunos fármacos, como los antibióticos de amplio espectro, pueden tener como efecto secundario oídos taponados. Si esto ocurre, es importante hablar con el médico para determinar si es seguro seguir tomándolos.
- Enfermedades del corazón. Pueden producirlo algunas como la hipertensión arterial. Se debe a que una mayor presión sanguínea hace que el oído se bloquee temporalmente. Los síntomas desaparecen cuando la presión arterial vuelva a la normalidad.
Tratamiento de los oídos taponados
El tratamiento para los oídos taponados depende de la causa. Algunos tratamientos comunes son:
- Antibióticos. Si la causa es una infección, se recomienda un tratamiento antibiótico para combatir la bacteria.
- Antihistamínicos. Cuando se debe a alergias, los antihistamínicos pueden ser útiles para aliviar la congestión nasal y los síntomas asociados.
- Descongestionantes. Pueden ayudar a aliviar la congestión en la nariz, causa común de taponadura en los oídos.
- Corticosteroides. Para aliviar la inflamación y la congestión.
- Gotas para los oídos. Contienen una variedad de ingredientes para limpiar los oídos y reducir la taponadura.
Si bien algunas soluciones caseras son recomendables para tratar el oído taponado, es aconsejable acudir siempre al otorrinolaringólogo en caso de tener molestias constantes, para descartar cualquier posible complicación.
Prevención de los oídos taponados
La mejor manera de tratar los oídos taponados es evitar que ocurra. Algunos pasos para su prevención pueden incluir:
- Tener cuidado con los ruidos fuertes. Es importante tener en cuenta el nivel de ruido al que se está expuesto. En caso de que ocurra en períodos prolongados, es importante usar protección auditiva.
- Evitar la exposición a elevadas alturas. Si es posible, es mejor evitar pasar demasiado tiempo a altitudes elevadas.
- No tomar medicación sin receta. Esto ayudará a reducir su riesgo de efectos secundarios.
- Tener precaución para evitar lesiones. Incluye protegerse los oídos al nadar, usar los equipos de protección adecuados cuando se realicen actividades físicas, así como deportes extremos como el esquí o el snowboard.
- Limpieza del oído. Es importante usar la técnica adecuada para limpiar los oídos para evitar que la cera o los fluidos bloqueen el canal auditivo. Esto también ayudará a reducir el riesgo de infecciones del oído.
Aunque los oídos taponados son a menudo una experiencia temporal y desagradable, hay varios factores que contribuyen a que se produzca. Afortunadamente, existen tratamientos para ayudar a aliviar la taponadura y medidas de prevención para reducir el riesgo.
Si padece de oídos taponados de manera habitual es bueno que visite a un otorrinolaringólogo. En SaludOnNet contamos con especialistas dispuestos a ayudarte, para que puedas tener un diagnóstico correcto y un tratamiento adecuado. Puedes comprar una consulta con un otorrino desde 25€, sin esperas y con la mejor atención.
¿Qué es la faringoamigdalitis aguda y cuál es su tratamiento?
¿Te duele mucho la garganta al tragar y la tienes roja? Si llevas unos cuantos días así es probable que tengas faringoadmidalitis aguda (FAA), una infección producida en la parte alta de faringe y las amígdalas. Está causada por virus o bacterias, afecta a ambos sexos y es mucho más frecuente que se dé durante en la infancia. De hecho, es una de las consultas más habituales en el servicio de pediatría.
Tipos de faringoamigdalitis
La faringoamigdalitis (FA) consiste en un proceso infeccioso, con inflamación de las mucosas del área faringoamigdalar, que se presenta con eritema, edema, úlceras o vesículas en la zona de la garganta. Es la causa de más del 10% de las consultas de atención primaria, tal y como indican en el artículo Recomendaciones para el manejo de la faringoamigdalitis aguda del adulto e implica el 50% de las razones de prescripción de antibióticos en pacientes ambulatorios.
Esta afección puede estar causada por un virus o una bacteria. En ambos casos el paciente tiene malestar general, odinofagia o dolor de garganta al tragar alimento y disfonía o pérdida de voz.
- Virus: principalmente está causada por adenovirus y por el virus de Epstein Barr, entre otros. Representan el 60% de los casos de las FA y muchas veces están relacionados con cuadros catarrales. Los principales síntomas son:
- Ausencia de fiebre o febrícula.
- Adenopatías generalizadas.
- Tos y afonía.
- No hay presencia de exudado amigdalino purulento.
- Periodo de latencia extenso.
- Bacterias: El Streptococcus pyogenes causa el 30% de los casos. Los síntomas son:
- Fiebre mayor a 38º con escalofríos frecuentes.
- Adenopatías cervicales anteriores aumentadas de tamaño.
- Ausencia de tos.
- Presencia de exudado amigdalino purulento.
- Periodo de latencia corto.
A pesar de los síntomas diferenciados, muchas veces pueden superponerse y se sabe que hasta un 65% de los pacientes con FAA viral tiene exudado faríngeo y casi un 30% de las bacterianas no lo tienen.
Prevención de la FA
La faringoadmigdalitis (FA) tiene una incidencia mayor en las estaciones de invierno y primavera; es más frecuente en época de lluvias y bajas temperaturas. Afecta sobre todo en la franja de edad que va desde los 3 años hasta los 24., ya que la transmisión está favorecida por el hacimiento y el contacto en los colegios. La escarlatina se presenta como un cuadro de FA aguda asociada a una erupción cutánea característica, debida a una cepa de streptococcus pyogenes productora de exotoxina pirogénica.
La faringoamigdalitis tiene un periodo de incubación de 12 horas a 4 días. Se transmite por vía respiratoria a través de las gotas de saliva, alimentos contaminados y el agua. Por este motivo es importante tomar medidas de prevención. Las más importantes son:
- Usar mascarilla cuando se tenga la infección, para que el contagio no se expanda, o cuando se vaya a estar con alguien que tenga FA.
- Evitar la exposición a cambios bruscos de temperatura.
- Tener mucho cuidado cuando la persona está inmunodeprimida.
- Precaución en ambientes con el aire acondicionado fuerte o la calefacción a altas temperaturas.
- Cuidar la voz si es la principal herramienta en su actividad laboral.
Tratamiento de la faringoamigdalitis
El tratamiento varía en función de la causa que provoca la FA. El médico debe averiguar si la infección está causada por el streptococcus pyogenes, porque en ese caso es necesario tratarlo con antibiótico. Para ello se realizan diferentes pruebas como Test rápidos de detección antigénica, cultivo de muestra de amígdala y faringe posterior o los criterios de Centor, que describen los signos y síntomas frecuentes y determinan los pasos a seguir para su diagnóstico y tratamiento.
- Faringoamigdalitis viral. El tratamiento está dirigido a acortar los síntomas y reducir el tiempo de contagio. Por lo general se trata con paracetamol o naproxeno de 3 a 5 días, que es el periodo de duración. Lo normal es usar analgésicos, antipiréticos y, en algunas ocasiones, corticoides.
- Faringoamigdalitis bacteriana. En los casos de streptococcus pyogenes se suele tratar con antibiótico como la amoxicilina, para prevenir las fiebres reumáticas.
Si te duele la garganta y la tienes inflamada puedes acudir al médico para que te realice un diagnóstico y ponga tratamiento. En SaludOnNet contamos con especialistas dispuestos a ayudarte a tener una salud de hierro.
¿En qué consiste la parálisis facial y qué tipos hay?
La parálisis facial es una patología que afecta en España a 23 de cada 100.000 personas. Consiste en la pérdida total o parcial de movimiento voluntario de los músculos de una parte de la cara y produce alteraciones estéticas, funcionales y psicosociales. Es una disfunción que puede estar provocada por fuertes traumatismos o caídas, cambios bruscos de temperatura o infecciones causadas por bacterias o virus. Aparece sobre todo en personas de entre 10 y 40 años, principalmente en aquellas que están inmunodeprimidos o son diabéticas. También puede darse en mujeres embarazadas.
Tipos de parálisis facial
La parálisis o paresia facial es una patología que generalmente se recupera por sí sola, en un plazo de unas tres semanas. Obviamente, cuanto menor es la disfunción menor será el tiempo de recuperación.
La parálisis facial es diferente en función de la zona en la que se produce la paresia. Así, puede ser:
- Central. En estos casos la persona arruga la frente por la doble inervación de la musculatura frontal. Algunos signos a tener en cuenta pueden ser un descenso de la comisura labial, una desviación de la boca hacia el lado sano y la no elevación de la comisura de los labios al querer mostrar los dientes. Esta patología puede estar relacionada con algún problema neurológico, por lo que es recomendable que el especialista lo valore para descartar patologías graves como la esclerosis múltiple, determinados tumores o la esclerosis lateral amiotrófica, entre otros.
- Periférica. Es más común y se trata de un trastorno del nervio facial o séptimo par craneano que controla el movimiento de los músculos de la cara, al comprimirse afecta el movimiento de los ojos y las áreas del maxilar y la mandíbula. En este caso el paciente no arruga la frente y se produce un aumento de la hendidura palpebral. Asimismo, hay un disminución o ausencia de parpadeo del ojo afectado y la persona no es capaz de cerrar ese ojo. Existen muchas causas por las que se produce este tipo de parálisis. Algunas son traumáticas, tumorales, secundarias a patologías del oído o la parótida e infecciosas. La más frecuente de todas es la conocida como parálisis de Bell.
Principales signos de alarma
La parálisis facial suele producirse de forma brusca y es fácilmente reconocible, por los signos y síntomas que aparecen en la musculatura facial de la persona. Algunos son:
- Problemas para mover la cara y asimetría.
- Molestias en la zona del cráneo o del cuello, con dificultad para moverlo.
- Imposibilidad de cerrar el globo ocular, desaparición del surco nasogeniano del lado afecto y desviación de la comisura bucal hacia el lado sano.
- Signo de Bell o movimiento del ojo hacia arriba y afuera del globo ocular, cuando la persona intenta cerrar el ojo.
- Disminución del lagrimeo ocular, hiperacusia y/o pérdida del gusto en los dos tercios anteriores de la lengua.
- Diferentes molestias como dolor en región mastoidea, acufenos, parestesias, molestias oculares o sabor metálico, entre otros.
Diagnóstico de la parálisis
El médico, solo con la exploración física y la historia clínica, es capaz de tener un diagnóstico adecuado sobre esta patología. Es frecuente realizar un examen neurológico completo en el que se evalúen el resto de pares craneales, la fuerza del paciente y sus funciones superiores. Asimismo, se debe distinguir el tipo de parálisis. En la exploración otológica deben examinarse, con un otoscopio, los conductos auditivos externos y las membranas timpánicas.
El cuadro más frecuente es la parálisis de Bell y no requiere pruebas complementarias. No ocurre lo mismo cuando la mejoría es muy lenta o la parálisis es completa. En estos casos se recomienda realizar algunas pruebas como el electromiograma, el TAC o la RM, así como una analítica de sangre y, en casos extremos y prolongados en el tiempo, una biopsia de la glándula parótida.
Tratamientos recomendados
La evolución de la parálisis facial suele ser favorable en la mayoría de los casos. No obstante, es importante su diagnóstico precoz para minimizar posibles secuelas y ayudar al 30% de los pacientes que no tiene buena evolución. En cuanto al tratamiento, los especialistas aconsejan:
- Protección ocular con gafas de sol y pomada durante el sueño. Estas medidas se toman para proteger el ojo de la sequedad y de la entrada de cuerpos extraños. Asimismo, se recomiendan las lágrimas artificiales en el ojo afectado.
- Masajes faciales, pero no estimulación eléctrica.
- Terapia con corticoides, que debe de comenzar en las primeras 72 horas tras el inicio de los síntomas.
- Antivirales, en casos de parálisis completas, de manera conjunta con los corticoides.
- Rehabilitación a través de ejercicios realizados delante de un espejo.
Si tienes una parálisis facial debes acudir al médico de inmediato, para que te ponga un tratamiento adecuado lo antes posible. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites.
¿Qué son los acúfenos y cómo se tratan?
Hay personas que oyen sonidos constantemente sin que haya ninguna fuente sonora externa que los esté produciendo. Son los acúfenos, sonidos en forma de zumbido, timbre o silbido que hacen que quien los padece se desoriente y tenga ansiedad ante algo que no puede controlar. Pueden ser percibidos por un oído o por los dos y están generados por una actividad neural sonora anómala.
Los acúfenos aparecen con más frecuencia en personas de edad avanzada, ya que están relacionados con la hipoacusia y con una exposición mayor a los ruidos externos. El estudio de esta patología ha pasado por diversas fases; en un principio se pensaba que era una manifestación de la cóclea, situada en el oído interno. Más tarde se ha visto que es un fenómeno del sistema nervioso central.
¿Qué significa tener acúfenos?
El acúfeno es una señal débil, de baja intensidad, de malestar, tal y como indican Miguel A. López González y Francisco Esteban Ortega en su ponencia Acúfeno como señal de malestar. Puede aparecer por sí solo o ser un síntoma de una enfermedad grave aún sin diagnosticar, por lo que es importante su estudio. Además, muchas personas que presentan acúfenos también tienen hipoacusia, por lo que se hace necesario un estudio de la audición del paciente para saber en qué grado se encuentra la pérdida.
El acúfeno puede aparecer en diferentes circunstancias. Las más frecuentes suelen ser problemas:
- Otorrinolaringológicos: otitis media, procesos catarrales, exposición a un traumatismo acústico agudo o crónico, sordera súbita u otras enfermedades del oído interno.
- Cardiovasculares: Elevación importante de la tensión arterial, arritmias o malformaciones vasculares.
- Reumatológicos: Aparición de alguna patología en la columna cervical.
- Psiquiátricos o psicológicos: estrés, ansiedad o depresión.
- Efecto secundario tras la toma de alguna medicación.
Algunos casos graves incapacitan a las personas en su vida diaria. Es frecuente que cuando no se habitúan al ruido constante aparezcan trastornos como la ansiedad o la depresión, sobre todo si se prolongan en el tiempo.
Diagnóstico y Tratamiento
El diagnóstico de los acúfenos se realiza en consulta, a través de la historia clínica en la que se incluye la exploración física y la realización de pruebas como la audiometría. El otorrinolaringólogo puede valorar hacer otros exámenes diagnósticos como los potenciales evocados o la resonancia magnética, cuando quiere descartar patologías del sistema nervioso central. El especialista evalúa el timbre y la intensidad de los acúfenos y valora su grado de incapacitación.
En cuanto al tratamiento hay que seguir un esquema de refuerzo positivo. Según se indica en el artículo Acúfenos, guía clínica en atención primaria, es importante que el médico reduzca el estado de ansiedad del paciente, para intentar que el propio sistema nervioso central anule el ruido y la persona lo deje de notar o lo haga con menos intensidad. Para ello se utilizan terapias de sonido, con las que se consigue la mejoría del 80% de los pacientes, en las que se trabaja en los ruidos ambientales y en técnicas de distracción, evitando el silencio.
Se ha comprobado que cuando la persona no presta atención a los acúfenos el organismo puede llegar a bloquearlos, al disminuir algunas causas que pueden amplificar el problema, como la ansiedad y la depresión. En este sentido no son recomendables los mensajes negativos en los que se trasmite que esta patología no tiene cura o que el paciente tiene que aprender a vivir con ello, porque no tiene solución, ya que generan más estrés en el paciente.
El tratamiento farmacológico incluye medicación vasodilatadora, corticoides, antihistamínicos y antidepresivos, a elección del médico.
Si notas que tienes acúfenos debes acudir al médico para que realice un diagnóstico y te oriente. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites.
Cómo saber si tienes el tabique nasal desviado o perforado
La nariz es un órgano importante en el cuerpo humano que está encargado del olfato y tiene como cometido la filtración, humidificación y calentamiento del aire que se respira. También ayuda a evitar que entre agua en el organismo y hace de barrera para el sistema inmunológico. Una de las partes más importantes de la nariz es el llamado tabique nasal.
¿Qué es el tabique nasal?
La nariz está formada por dos fosas que se encuentran separadas por una pequeña pared de hueso y cartílago que recibe el nombre de tabique nasal o septum nasal. Ocupa una posición vertical y anteroposterior y forma la pared interna de ambas fosas. Generalmente se encuentra en el centro de las mismas, pero en ocasiones está ligeramente desviado hacia uno de los lados.
La principal función que cumple el tabique nasal es la de mantener la pirámide nasal, permitiendo la correcta fisiología de la nariz, que incluye las funciones ventilatoria, olfatoria y fonatoria.
¿Qué huesos forman el tabique nasal?
El tabique nasal o septum nasal está formado por un esqueleto óseo y cartilaginoso que tiene:
- Una lámina perpendicular del hueso etmoides.
- Cartílago cuadrangular o del tabique.
- Hueso Vómer.
- Crestas de los huesos maxilar y palatino.
Cómo saber si tengo el tabique nasal desviado
En ocasiones hay personas que tienen desviación de tabique nasal, al existir una alteración anatómica de su eje vertical. La desviación puede producirse en la parte en la que hay cartílago, en la que hay hueso o en ambas a la vez. Asimismo puede ser anterior, posterior o anteroposterior. Esta patología, cuando es grave, produce obstrucción nasal unilateral.
Síntomas del tabique nasal desviado
El principal síntoma es la dificultad para respirar correctamente por la nariz por obstrucción de una o ambas fosas nasales. Cuando esto sucede la persona afectada presenta además:
- Dolor en el tabique nasal y la cabeza.
- Alteración de la mucosidad de la nariz.
- Aumento de sangrados nasales.
- Se ve obligado a respirar por la boca.
- Tiene inspiraciones nasales bruscas, profundas y cortas.
- Sequedad de la garganta.
- Ventilación ruidosa diurna y sobre todo nocturna.
Otros síntomas, según señala el Dr. César Pacheco Baldarrago en su estudio sobre el tabique nasal pueden ser anosmia o pérdida total del olfato, hipogeusia o reducción de la capacidad gustativa, cambios en el timbre de voz que llegan hasta la rinolalia cerrada (voz característica de la oclusión nasal), apnea obstructiva durante el sueño, faringitis y sinusitis.
Causas del tabique nasal desviado
La desviación del tabique nasal puede ser congénita, desarrollarse durante el crecimiento o ser adquirida. En el segundo caso suele estar producida como consecuencia de un traumatismo. El tratamiento es únicamente quirúrgico, mediante una septoplastia.
Cómo saber si tengo el tabique nasal perforado
Cuando existe un orificio en el tabique, que produce síntomas leves o graves en función de su tamaño, se habla de tabique nasal perforado.
Síntomas del tabique nasal perforado
Cuando una persona tiene el tabique perforado es porque se ha producido un orificio en el mismo. Si es pequeño puede que la persona no note ningún síntoma. Pero si es de un tamaño considerable puede experimentar:
- Dolor en el tabique nasal y la cabeza.
- Costras en las zonas cercanas a la perforación.
- Hemorragias nasales.
- Pequeños silbidos que se producen cuando se respira por la nariz.
- Sensación de nariz estuviera obstruida.
Causas del tabique nasal perforado
El tabique nasal puede perforarse por diferentes causas, todas sobrevenidas. Las principales son:
- A consecuencia de una cirugía nasal.
- Lesiones repetidas, causadas muchas veces por hurgarse la nariz.
- Por una infección.
- Tras la colocación de un piercing en la nariz.
- A causa de un traumatismo en la zona.
- Al usar de aerosoles nasales, incluidos los corticoides.
- Por exposición constante a productos químicos y agentes tóxicos.
- Tras un consumo de cocaína.
¿En qué consiste la operación de tabique nasal?
Existen varios tipos de operación de nariz. Los principales son:
- Septoplastia. Esta intervención quirúrgica consiste en corregir y eliminar las deformidades estructurales del tabique nasal. Se lleva a cabo extirpando, remodelando y reponiendo los fragmentos de cartílago o de hueso que no estén en la posición correcta y que son responsables de las alteraciones en el funcionamiento nasal. La septoplastia se puede realizar cuando finaliza el crecimiento craneofacial, al final de la adolescencia, para reducir el desarrollo de alteraciones morfológicas indeseadas de la pirámide nasal.
- Rinoseptoplastia. Esta intervención quirúrgica se realiza con fines funcionales, y/o estéticos. Por un lado los funcionales van dirigidos a mejorar la espiración o exhalación y los estéticos están encaminado a una mejora en la armonía facial.
Postoperatorio de septoplastia y rinoseptoplastia
Aunque tras la operación de tabique nasal la cara del paciente es un poco escandalosa, porque se hincha y aparecen hematomas, la recuperación tras una intervención de tabique nasal es rápida. En unas dos semanas la persona puede hacer vida normal. Hasta ese momento los especialistas recomiendan reposo y que el paciente tome algunas precauciones como dormir boca arriba y no realizar actividades que puedan poner en riesgo la nariz.
Si crees que tienes el tabique nasal desviado o perforado debes acudir a consulta con el otorrino. En SaludOnNet contamos con especialistas en nariz que te ayudarán y orientarán ofreciendo la mejor solución a tu problema.
¿Por qué me dan pinchazos en la cabeza? Todas las causas
El dolor de cabeza es uno de los más frecuentes y molestos que existen. Hay personas que lo padecen a menudo y otras, más afortunadas, solo lo tienen de vez en cuando. En ocasiones este dolor va acompañado de pinchazos en la cabeza. No existe una sola causa que provoque estos síntomas, pero sí hay unas cuantas que pueden originar la molestia.
Problemas en la vista
Cuando una persona tiene un problema en la vista que no está corregido tiende a forzar los ojos. Esto ocurre tanto con la miopía , hipermetropía o astigmatismo como con la presbicia o vista cansada. Generalmente, de manera instintiva, se contrae la musculatura ocular con el objeto de poder enfocar mejor. Este movimiento, realizado de manera repetida, puede provocar pinchazos en la cabeza, en la zona de la frente y los alrededores de los ojos.
Se trata de un dolor fácil de identificar porque, aunque no es demasiado intenso, si va acompañado de picor en los ojos, lagrimeo y molestias oculares. La forma de eliminarlo es corrigiendo el defecto de visión que lo provoca, ya sea mediante gafas o lentes de contacto u optando por una cirugía refractiva que elimine el defecto definitivamente.
Dolor de tipo tensional
Es el dolor de cabeza más frecuente. Se produce por un episodio de estrés que causa una contracción muscular en el cuello, la cara o la mandíbula. Las causas son variadas y engloban la depresión, la ansiedad , apneas del sueño o apretar la mandíbula mientras se duerme. Asimismo provoca pinchazos en la cabeza, así como en otras zonas cercanas.
Se soluciona tratando el factor que lo ha causado. Asimismo la toma de analgésicos, antiinflamatorios no esteroides o de antidepresivos son un buen tratamiento en dolores que no están relacionados con ninguna patología. La meditación, los masajes, las duchas calientes y las técnicas de relajación también funcionan como tratamiento alternativo.
Migrañas o jaquecas
La migraña está causada por un pequeño episodio en el que se produce un desorden crónico del sistema nervioso que produce dolor intenso, vómitos, y fotofobia. Se engloba dentro de las cefaleas primarias, principal causa de consulta médica. Comienza en la región frontal y temporal y a veces se extiende por todo el cráneo. En un principio el dolor es de poca intensidad, pero a medida que pasan los minutos alcanza un grado máximo, en el que la persona siente latidos o pinchazos en la cabeza de intensidad alta.
Las migrañas tienen un componente genético importante. No obstante, también hay otros elementos que favorecen su aparición. Los principales son:
- Los episodios de estrés.
- La ingesta de algunos alimentos como el vino tinto, los quesos, el chocolate o el café. Es importante mantenerse hidratado y tomar unos 2 litros de agua al día.
- Los cambios hormonales en las mujeres. El riesgo de padecer migraña aumenta en los días previos a la menstruación, durante los primeros meses de embarazo o en la menopausia.
- Luces muy intensas o sonidos estridentes.
- Práctica de ejercicio físico intenso o actividad sexual.
- Cambios bruscos de temperatura.
Aunque aún no existe un tratamiento curativo para las migrañas, sí hay medicación capaz de reducir los síntomas. Por eso las personas que padecen este tipo de molestias deben acudir al médico para que les indiquen la toma de analgésicos que les permita llevar el día a día de la mejor forma posible.
Sinusitis
La sinusitis aparece cuando los senos nasales y paranasales se inflaman. Puede ser aguda, cuando se trata de un episodio aislado, o crónica cuando se prolonga más de 12 semanas. Esto provoca una inflamación de la zona posterior de los ojos y hace que nariz se congestione, produciendo síntomas como dolor ocular, dolor de oído, pinchazos en la cabeza, obstrucción nasal o fiebre.
La sinusitis se puede prevenir siguiendo unas pautas:
- Evitar las infecciones respiratorias de las vías altas.
- No fumar.
- Tomar medicación en el caso de personas alérgicas.
- Evitar que las zonas de la casa estén secas, con la ayuda de un humidificador.
Malas posturas corporales
Mantener una postura inadecuada durante un tiempo prolongado puede provocar contracturas, sobre todo en la parte superior de la espalda, los hombros y el cuello. Además este dolor puede extenderse a la cabeza en forma de pinchazos. Para evitarlo es importante mantener una buena higiene postural.
Si de vez en cuando sientes pinchazos en la cabeza y no conoces el motivo te recomendamos que acudas a consulta médica para salir de dudas. En SaludOnNet contamos con especialistas dispuestos a ayudarte, sin listas de espera.
¿Cuándo operarse de vegetaciones o amígdalas?
Las vegetaciones o adenoides son pequeñas protuberancias de tejido linfoide que se encuentran encima del paladar, detrás de la nariz, y protegen ante infecciones respiratorias. La operación de vegetaciones (adenoidectomía) actualmente se realiza cuando existe una inflamación de las adenoides, que causa incómodos síntomas, y no existen otras alternativas que mejoren la calidad de vida del paciente. Por su parte las amígdalas son dos masas de tejido linfoide, con forma ovalada o redonda, que están a ambos lados de la garganta, en la parte posterior de la faringe. La operación de amígdalas (amigdalectomía) consiste en la extirpación de esas glándulas.
¿Qué es la turbinoplastia? Diagnóstico y tratamiento
Los cornetes son estructuras que se ubican en las paredes laterales del interior de la nariz. Están compuestos de hueso esponjoso y mucosa y se extienden en ambos conductos nasales como un tejido en forma de cresta. Su función es hidratar y templar el aire que entra a través de las fosas nasales. A veces, los cornetes de la parte inferior se agrandan y bloquean el paso del aire. En estos casos se denominan cornetes hipertróficos; para corregir este defecto el paciente se debe someter a una cirugía denominada turbinoplastia, que consiste en la reducción de los cornetes.
Página siguiente »

