Cuál es el precio de una resonancia magnética
La resonancia magnética es una prueba cada vez más solicitada por los médicos, ya que ofrece una información muy interesante para conocer los órganos y estructuras del cuerpo humano. Es un examen seguro e indoloro que no utiliza radiación, sino imanes y ondas de radio potentes para crear imágenes del cuerpo.
Epilepsia: en qué consiste este trastorno y cómo se trata
Cada año se diagnostican en España 20.000 nuevos casos de epilepsia. Es una de las enfermedades crónicas más frecuentes en neurología. Se trata de un trastorno cerebral que provoca convulsiones recurrentes en quien lo padece. Estas crisis se producen al existir un exceso de actividad eléctrica y descontrolada de un grupo de neuronas. Las variaciones en el tejido cerebral hacen que el cerebro esté más irritable y envíe señales anormales. 8 de cada 1000 personas tiene epilepsia, lo que en España se traduce en 400.000 personas afectadas.
¿Cuánto dura una resonancia magnética? Tiempos según exploración
La resonancia magnética (RM) es una de las pruebas más avanzadas de diagnóstico por imagen. Su precisión permite detectar enfermedades en tejidos blandos, articulaciones, cerebro, órganos internos y sistema vascular. A diferencia de otras técnicas como el TAC o los rayos X, no emplea radiación ionizante, lo que la convierte en una opción segura y no invasiva.
Uno de los aspectos que más interés despierta entre los pacientes es cuánto dura una resonancia magnética, ya que el tiempo puede variar en función del tipo de estudio, la zona del cuerpo analizada y la necesidad o no de usar contraste. Entender estas diferencias ayuda a acudir a la cita con mayor tranquilidad y saber qué esperar antes, durante y después de la exploración.
Duración media de una resonancia magnética
El tiempo de una resonancia magnética suele oscilar entre 20 y 45 minutos, aunque algunas exploraciones específicas pueden prolongarse hasta una hora. Esta variación se debe a que cada estudio requiere un número diferente de secuencias y ajustes de imagen.
A modo orientativo, los tiempos más habituales son los siguientes:
- RM Cerebral: entre 30 y 45 minutos.
- Resonancia magnética lumbar: entre 25 y 35 minutos.
- RC de oído: entre 30 y 40 minutos.
- Resonancia magnética de próstata: entre 40 y 50 minutos.
- RM con contraste: puede alcanzar los 60 minutos, incluyendo la preparación y la administración del contraste.
Aunque la prueba es completamente indolora, requiere que el paciente permanezca inmóvil durante toda la exploración. Cualquier movimiento podría alterar las imágenes y obligar a repetir parte del estudio, alargando así el tiempo total.
Factores que influyen en cuánto dura una resonancia magnética
La duración depende de múltiples factores. Algunos de los más relevantes son:
1. Tipo de resonancia magnética
Cada región anatómica exige un nivel de detalle diferente. Por ejemplo, una resonancia magnética lumbar busca evaluar vértebras, discos y nervios de la zona baja de la espalda, mientras que una resonancia magnética cerebral requiere mayor precisión para visualizar el tejido nervioso, vasos y estructuras profundas.
2. Uso de contraste
En ocasiones, se utiliza resonancia con contraste para obtener imágenes más nítidas y detectar inflamaciones, tumores o alteraciones vasculares. Este procedimiento incluye la inyección intravenosa de gadolinio, un compuesto que realza la visibilidad de los tejidos. La aplicación del contraste añade unos 10 o 15 minutos adicionales a la duración total.
3. Tipo de equipo
Los equipos de alto campo magnético (1.5 o 3 teslas) ofrecen una mejor resolución y pueden reducir el tiempo de adquisición. En cambio, los equipos más antiguos o abiertos, aunque más cómodos para personas con claustrofobia, suelen ser más lentos.
4. Necesidad de inmovilización
Si el paciente tiene dificultades para permanecer quieto, el técnico puede utilizar correas suaves o almohadillas para estabilizar la posición. En niños o personas con ansiedad severa, se puede recurrir a una ligera sedación, lo que aumenta la duración total del procedimiento.
Duración según la zona del cuerpo
Cada tipo de resonancia tiene características y tiempos diferentes.
Resonancia magnética cerebral
La resonancia magnética cerebral es fundamental en neurología. Permite identificar accidentes cerebrovasculares, tumores, esclerosis múltiple o aneurismas. Su duración media es de 30 a 45 minutos, y puede prolongarse si se aplica contraste para estudiar la irrigación cerebral o las estructuras venosas.
El tiempo de una resonancia magnética cerebral depende enteramente de la indicación clínica. Un estudio cerebral estándar (para cefaleas o mareos inespecíficos) puede durar unos 30 minutos. Sin embargo, los protocolos para patologías específicas son mucho más largos:
- Protocolo de epilepsia: Puede requerir secuencias especiales y durar hasta 60 minutos.
- Protocolo de esclerosis múltiple: Necesita una alta sensibilidad para detectar placas desmielinizantes, a menudo con contraste, superando los 45 minutos.
- Estudio de tumor cerebral: Implica secuencias avanzadas (espectroscopia, tractografía) que pueden extender el estudio a más de 60-70 minutos.
Durante el estudio, el paciente escucha ruidos intermitentes producidos por los imanes, por lo que suele recibir auriculares o tapones. En algunos centros se ofrece música para reducir el estrés.
Resonancia magnética lumbar
La resonancia magnética lumbar es una de las más solicitadas en unidades de traumatología y rehabilitación. Se utiliza para diagnosticar hernias discales, pinzamientos nerviosos o lesiones de médula espinal. Dura entre 25 y 35 minutos, y raramente requiere contraste salvo que se sospeche una infección o tumor.
Gracias a la alta resolución de la RM lumbar, el médico puede valorar el grado de compresión nerviosa y planificar el tratamiento más adecuado.
Resonancia magnética de oído
La resonancia magnética de oído o del conducto auditivo interno tiene una duración aproximada de 30 a 40 minutos. Permite detectar neurinomas, problemas del nervio vestibular, inflamaciones o pérdida auditiva de causa desconocida. En ocasiones se usa contraste para evaluar mejor el nervio coclear o estructuras del laberinto interno.
Resonancia magnética de próstata
En los últimos años, la resonancia magnética de próstata se ha convertido en una herramienta esencial para el diagnóstico del cáncer prostático. Su duración media es de 40 a 50 minutos, ya que requiere varias secuencias en diferentes planos y, en la mayoría de los casos, el uso de contraste. Esta exploración ofrece un mapa detallado del órgano, ayudando al urólogo a decidir si es necesaria una biopsia.
Estudios musculoesqueléticos (rodilla, hombro, tobillo)
Al ser estudios enfocados en una sola articulación para ver ligamentos, tendones y cartílago, suelen ser más rápidos. La duración habitual es de 20 a 30 minutos por articulación.
Estudios abdominales (hígado, páncreas)
Estos estudios son complejos debido al movimiento respiratorio. Para evitar imágenes borrosas, se le pide al paciente que mantenga la respiración (apneas) durante la adquisición de ciertas secuencias. La coordinación de estas apneas y la necesidad de varias fases (arterial, venosa, tardía) si se usa contraste, pueden alargar la prueba a 45-60 minutos.
Resonancia magnética con contraste: cuándo se indica y qué implica
No todas las resonancias necesitan contraste. El médico la solicita cuando se requiere una mayor diferenciación entre tejidos. Este método es útil en el estudio de tumores, inflamaciones o alteraciones vasculares.
El contraste más utilizado es el gadolinio, un compuesto bien tolerado por la mayoría de los pacientes. Se administra por vía intravenosa y, tras la exploración, se elimina naturalmente por la orina. En casos excepcionales de insuficiencia renal grave, se puede contraindicar o sustituir por otras técnicas.
La administración del contraste puede aumentar el tiempo total de la prueba, ya que requiere preparar la inyección, comprobar alergias y esperar unos minutos para que la sustancia se distribuya por el organismo.
Preparación antes de la resonancia magnética
La preparación varía según el tipo de estudio. En general, no se requiere ayuno, salvo que se administre contraste intravenoso. Se recomienda acudir sin objetos metálicos, joyas, tarjetas magnéticas o prendas con cremalleras.
El paciente debe informar si tiene marcapasos, implantes cocleares, prótesis metálicas o clips quirúrgicos, ya que el campo magnético podría interferir con ellos. Las mujeres embarazadas deben comunicarlo siempre al especialista antes de realizar la prueba.
Qué ocurre durante la exploración
Una vez dentro del equipo, el paciente se acuesta sobre una camilla que se desliza dentro del túnel magnético. El técnico de radiología se mantiene en comunicación constante mediante un interfono. Es habitual oír golpes rítmicos o zumbidos, que forman parte del funcionamiento normal del escáner.
Durante el procedimiento, se toman imágenes en diferentes planos (axial, coronal, sagital). Cada secuencia dura entre 2 y 5 minutos. Si el médico lo indica, se administra contraste a mitad de la exploración mediante una vía venosa. Tras finalizar, el paciente puede retomar su actividad habitual sin necesidad de recuperación especial.
Cuánto cuesta una resonancia magnética
El precio de la resonancia magnética varía según la zona anatómica y si se utiliza contraste. En clínicas privadas, el coste medio puede ir desde 90 € hasta 280 €, siendo las resonancias con contraste las más costosas.
Por ejemplo:
- Resonancia magnética simple: desde 90 €.
- Resonancia magnética con contraste: entre 150 € y 280 €.
- Resonancia magnética de próstata o cerebral: desde 180 € aproximadamente.
Contratar la prueba en un portal especializado garantiza transparencia en los precios y rapidez en la cita, sin necesidad de largas esperas. En portales como saludonnet.com es posible reservar la resonancia magnética en clínicas acreditadas con precios cerrados y sin intermediarios.
Seguridad y resultados
La resonancia magnética es una técnica muy segura. No produce radiación y no tiene efectos secundarios relevantes en la mayoría de los pacientes. Tras la prueba, las imágenes son revisadas por un radiólogo que emitirá un informe detallado. Los resultados suelen estar disponibles en un plazo de 24 a 48 horas.
En la actualidad, esta tecnología se emplea en múltiples especialidades: neurología, traumatología, oncología, cardiología o urología, entre otras. Su capacidad para detectar alteraciones mínimas la convierte en una herramienta clave para un diagnóstico precoz y preciso.
Saber cuánto dura una resonancia magnética permite acudir a la prueba sin ansiedad y con expectativas realistas. Aunque cada exploración es diferente, el proceso es rápido, seguro y cómodo.
Si necesita realizarse una RM puede reservar fácilmente a través de SaludOnNet, donde hay disponibilidad inmediata y precios cerrados. Contar con un diagnóstico temprano marca la diferencia entre tratar a tiempo y dejar que una lesión avance sin control.
Resonancia lumbar: cómo detectar el origen del dolor de espalda
El dolor lumbar es una de las causas más frecuentes de consulta médica. Afecta tanto a jóvenes como a adultos y puede deberse a contracturas, hernias discales o desgaste de las vértebras. Cuando este dolor se prolonga o limita la movilidad, una resonancia lumbar es la herramienta más precisa para identificar su origen y planificar un tratamiento eficaz.
La resonancia magnética de columna lumbar ofrece una visión detallada de las vértebras, los discos intervertebrales, la médula espinal y los nervios. A diferencia de otras pruebas, no utiliza radiación y permite detectar lesiones incluso en fases tempranas, lo que evita diagnósticos tardíos o tratamientos ineficaces.
¿Qué se ve en una resonancia lumbar?
La resonancia magnética lumbar es una prueba de alta precisión que permite obtener imágenes en tres dimensiones de la parte baja de la espalda.
Con ella se pueden visualizar con claridad las estructuras internas de la columna y los tejidos blandos que la rodean, algo que otras pruebas como la radiografía o el TAC no logran con tanto detalle.
Entre los problemas que puede detectar están:
- Hernias discales y protrusiones. La resonancia lumbar muestra si el disco intervertebral se ha desplazado y comprime los nervios.
- Estenosis del canal medular. Es decir, el estrechamiento del conducto por donde pasa la médula espinal, causa habitual de ciática crónica.
- Lesiones musculares o inflamatorias. Permite detectar desgarros, contracturas persistentes o inflamaciones en ligamentos y músculos.
- Procesos degenerativos. Como la artrosis lumbar o la degeneración de los discos intervertebrales.
- Fracturas, tumores o infecciones. Aunque menos frecuentes, la resonancia magnética de columna también sirve para descartar patologías graves.
Gracias a su capacidad para mostrar tejidos blandos, la resonancia magnética lumbosacra es la más utilizada cuando el dolor lumbar se irradia hacia las piernas o se sospecha afectación del nervio ciático.
Cómo se hace una resonancia lumbar
La prueba se realiza con un equipo llamado resonador magnético, que utiliza campos magnéticos y ondas de radio para generar las imágenes. Es completamente indolora y no invasiva.
Paso a paso del procedimiento:
- Preparación. El paciente debe quitarse objetos metálicos (relojes, joyas, cinturones) y ropa con cremalleras. En algunos casos se entrega una bata hospitalaria.
- Colocación. Se acuesta boca arriba en una camilla deslizante que entra en el tubo del equipo de resonancia.
- Inmovilidad. Es importante permanecer quieto para que las imágenes salgan nítidas. El técnico mantiene comunicación por micrófono durante toda la prueba.
- Uso de contraste (si es necesario). En determinadas patologías se puede inyectar gadolinio, una sustancia que mejora la visibilidad de los tejidos.
- Finalización. La camilla se retira y el paciente puede reincorporarse inmediatamente.
Aunque el aparato hace un ruido fuerte, se suelen ofrecer tapones o cascos con música. La sensación de claustrofobia es leve y el personal médico acompaña en todo momento.
Cuánto dura una resonancia magnética lumbar
Una de las dudas más comunes es cuánto tarda una resonancia.
Por lo general, una resonancia lumbar dura entre 20 y 40 minutos, dependiendo de si se utiliza contraste o no. Los resultados suelen estar disponibles en pocos días, según el centro.
En la mayoría de los casos, no es necesario ningún tipo de recuperación ni reposo posterior. El paciente puede retomar su vida normal inmediatamente después.
Cuánto cuesta una resonancia lumbar en España
El precio de una resonancia lumbar varía según la ciudad, la tecnología del equipo y si se incluye o no el uso de contraste.
De forma orientativa:
- Sin contraste: entre 90 y 250 €.
- Con contraste: entre 130 y 280 €.
Algunas clínicas incluyen la valoración médica o el informe radiológico en el precio total. En SaludOnNet se puede reservar una resonancia magnética lumbar desde menos de 100 €, sin esperas y en más de 600 centros médicos de toda España.
Esto permite acceder a la prueba de forma rápida y segura, sin necesidad de seguro médico ni derivaciones.
Resonancia magnética lumbosacra: cuándo está indicada
La resonancia magnética lumbosacra se recomienda cuando hay síntomas persistentes como:
- Dolor lumbar que no mejora tras varias semanas.
- Dolor irradiado hacia glúteos o piernas (ciática).
- Pérdida de fuerza o sensibilidad en las extremidades.
- Sospecha de hernia discal, escoliosis o estenosis espinal.
- Lesiones traumáticas tras una caída o accidente.
También se solicita en revisiones postoperatorias o para valorar la evolución de tratamientos de fisioterapia o infiltraciones.
En deportistas, resulta útil para identificar microlesiones o inflamaciones que no se aprecian en radiografías.
Diferencias con otras pruebas de imagen
Muchos pacientes se preguntan si deberían hacerse una radiografía, un TAC o una resonancia.
Las diferencias son claras:
- Radiografía: muestra huesos, pero no tejidos blandos.
- TAC: ofrece imágenes rápidas y detalladas de huesos y órganos, aunque con radiación.
- Resonancia magnética: no usa radiación y muestra con alta precisión músculos, discos, nervios y médula espinal.
Por ello, cuando el médico sospecha un problema neurológico o de tejidos blandos, la resonancia de columna es siempre la mejor opción diagnóstica.
¿Es peligrosa una resonancia lumbar?
No. La resonancia magnética es una de las pruebas más seguras de diagnóstico por imagen. No emite radiación y puede repetirse las veces que sea necesario.
Solo se evita en casos concretos: portadores de marcapasos antiguos, implantes metálicos no compatibles o mujeres embarazadas en el primer trimestre.
Si el paciente tiene ansiedad o claustrofobia, se puede optar por un resonador abierto, disponible en muchos centros. Estos equipos son más amplios y reducen la sensación de encierro sin afectar la calidad de las imágenes.
Qué ocurre después de la prueba
Tras la resonancia, el radiólogo analiza las imágenes y elabora un informe detallado.
Los resultados pueden entregarse en formato digital o en CD, y el paciente los lleva a su médico o fisioterapeuta para planificar el tratamiento.
El informe suele indicar si hay desplazamientos de disco, pinzamientos o signos de inflamación. Detectar estas alteraciones con precisión permite evitar tratamientos inadecuados o cirugías innecesarias.
Resonancia lumbar: una inversión en salud
Realizarse una resonancia lumbar a tiempo puede evitar meses de dolor y gastos en tratamientos poco efectivos.
Además, permite diagnosticar patologías que, si se ignoran, pueden volverse crónicas o limitar la movilidad para siempre.
En SaludOnNet, la cita puede reservarse online en pocos minutos, con resultados rápidos y centros en toda España. Sin esperas, sin necesidad de seguro y con precios muy competitivos.
Acceder a una resonancia magnética de columna nunca había sido tan fácil ni tan asequible.
El diagnóstico preciso es el primer paso para recuperar el bienestar y volver a moverse sin dolor.
Perder el miedo a la resonancia magnética
La resonancia magnética es una prueba que aporta mucha información al médico que la prescribe. Muestra imágenes de los órganos y las estructuras del cuerpo humano a través de un campo magnético y ondas de radio muy potentes. No es un examen peligroso, ya que no utiliza radiación ionizante, pero sí puede ser molesto para quien se lo realiza. Y no porque sea doloroso, ni mucho menos, sino por el hecho de tener que estar metido en una especie de cápsula dentro de un túnel, inmóvil, mientras se escucha un fuerte ruido durante la prueba, que suele tener una duración de 30 a 60 minutos.
Menisco roto. Síntomas y tratamiento
Los meniscos son los amortiguadores de la rodilla. Por eso cuando se rompen esta articulación suele quedar mucho más débil e inestable. Son unos fibrocartílagos que tienen forma de semiluna o de letra C y se encuentran en la parte superior de la tibia, donde se junta con el fémur. Se encargan de estabilizar la rodilla y hacer de tope, sirviendo de freno para los impactos que recibe a diario.
Un 3% de la población tiene escoliosis: ¿qué es?
La espalda, zona posterior del cuerpo que va desde los hombros a la cintura, es una de las partes más importantes de la anatomía humana. Su sección central, la columna vertebral, es la que nos ayuda a estar erguidos y mantener el equilibrio. Pero hay veces que presenta curvas anormales, tanto hacia un lado como hacia otro. Hablamos entonces de escoliosis.
Esta desviación de la columna afecta al 3% de la población, según se indica en el artículo Escoliosis idiopática, escrito por L.I. Álvarez García de Quesada y A. Núñez Giralda. En los casos leves no interfiere en el desarrollo normal de la vida diaria, pero en los graves conlleva dolor y limitación a la hora de realizar tareas cotidianas. Se trata de una patología que por lo general se desarrolla en la infancia y progresa durante la adolescencia, afectando fundamentalmente a niños de entre 10 y 16 años.
Qué es la escoliosis
Es una condición médica caracterizada por una curvatura anormal de la columna vertebral, que suele presentarse en forma de «S» o «C». Esta alteración en la alineación de la columna puede ocurrir en cualquier parte de la espina dorsal, incluyendo la región cervical, torácica o lumbar, y su gravedad puede variar desde casos leves apenas perceptibles hasta curvas más pronunciadas.
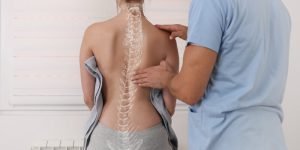
Cuando existe esta desviación de la columna vertebral, que normalmente se extiende de manera recta desde la base del cráneo hasta la pelvis, experimenta una curvatura lateral en aquellos lados afectados por esta patología.
Puede manifestarse de manera evidente en la postura de una persona, dando lugar a una asimetría en los hombros, la cintura o las caderas. Sin embargo, en algunos casos, especialmente en las etapas iniciales, la condición puede pasar desapercibida y ser detectada sólo mediante exámenes físicos o estudios de imagen.
Causas de la escoliosis
Esta patología ha intrigado a la comunidad médica durante años, sobre todo a los traumatólogos. Mientras que en muchos casos la causa subyacente puede ser desconocida, hay diversas razones y factores que han sido identificados como posibles desencadenantes de esta condición. Algunas son:
- Factores genéticos. Es la principal causa de la escoliosis idiopática. En este tipo, la curvatura de la columna vertebral se desarrolla sin una causa aparente. Se subdivide en tres categorías según la edad de aparición: infantil (0-3 años), juvenil (4-10 años) y adolescente (11-18 años).
- Anomalías congénitas. Se origina durante el desarrollo fetal debido a anomalías en la formación de las vértebras. Estas malformaciones pueden provocar curvaturas anormales de la columna vertebral desde el nacimiento. La severidad puede variar, y su detección y tratamiento tempranos son fundamentales.
- Condiciones neuromusculares como parálisis cerebral, distrofias musculares y enfermedades del sistema nervioso pueden llevar a su desarrollo. La debilidad muscular y la falta de control neuromuscular pueden contribuir a la desviación de la columna vertebral.
- Degeneración asociada a la edad. A medida que envejecemos, los discos intervertebrales pueden desgastarse y las articulaciones pueden deteriorarse, dando lugar a la escoliosis degenerativa. Se observa en adultos mayores y puede ser resultado de cambios degenerativos en la columna vertebral.
- Algunas condiciones médicas, como las infecciones o tumores de la columna vertebral.
Un enfoque integral, que incluya la detección temprana y el tratamiento adaptado a las necesidades individuales, es esencial para abordar las causas y mitigar sus efectos.
Síntomas de escoliosis
En muchos casos, puede ser asintomática en sus etapas iniciales. Sin embargo, a medida que la curva se desarrolla, pueden surgir síntomas como desigualdad en los hombros, cintura o caderas, y una protrusión anormal de las costillas o la escápula. La detección temprana es crucial, y se realiza comúnmente a través de exámenes físicos y radiografías. Los principales síntomas de escoliosis lumbar o dorsal son:
- Asimetría en la postura. Puede manifestarse como una inclinación de la cabeza, hombros o pelvis hacia un lado. Observar la alineación del cuerpo desde la parte trasera puede revelar desviaciones notables.
- Desigualdad en los hombros. A menudo provoca que uno de los hombros esté más alto que el otro. Esta discrepancia en la altura de los hombros puede ser detectada en una evaluación visual y se acentúa cuando el individuo está de pie.
- Prominencia de las costillas. En algunos casos, especialmente cuando la curvatura afecta la región torácica, puede haber una prominencia anormal de las costillas en un lado del cuerpo. Esto puede ser visible al observar el contorno del torso.
- Desplazamiento de la cintura. La curvatura de la columna vertebral puede afectar la alineación de la cintura, llevando a un desplazamiento lateral o una apariencia desigual cuando se observa desde el frente o desde atrás.
- Dolor en la espalda. Sucede sobre todo en aquellos con curvas más pronunciadas. Este dolor puede variar en intensidad y localización según la ubicación y gravedad de la curva.
- Fatiga muscular. La alteración en la alineación de la columna puede llevar a una fatiga muscular más rápida, ya que los músculos trabajan de manera desigual para mantener el equilibrio. Esto puede resultar en incomodidad y cansancio durante actividades cotidianas.
- Problemas respiratorios en casos graves. En curvas severas, especialmente aquellas que afectan la región torácica, la escoliosis puede comprometer la capacidad pulmonar y causar problemas respiratorios. Sin embargo, esto es más común en casos más avanzados.
- Cambios en la marcha y postura. La alteración de la columna vertebral puede afectar la forma en que una persona camina y se para. Se pueden observar cambios en la marcha y en la postura que pueden indicar su presencia.
Tipos de escoliosis
Esta patología se define como una desviación lateral de la columna vertebral de más de 10 grados, medida mediante radiografías. En función del lugar en el que se produzca se puede hablar de escoliosis lumbar o escoliosis dorsal. Los tipos de desviación de la columna se clasifican en diferentes categorías, según su origen:
- Escoliosis Idiopática. Es la forma más común y representa aproximadamente el 80% de los casos. Se desarrolla sin una causa aparente y generalmente se diagnostica durante la adolescencia. Aunque la investigación actual no ha identificado una causa específica, se cree que factores genéticos pueden desempeñar un papel importante. Su evolución depende del grado de curvatura, la edad en la que ha aparecido, la madurez esquelética y, en las niñas, si ha aparecido antes o después de la menarquía. El mayor riesgo de progresión se da en las mujeres premenárquicas.
- Escoliosis Neuromuscular. Se asocia con trastornos neuromusculares, como la parálisis cerebral o la distrofia muscular. Estos trastornos afectan los músculos y los nervios que controlan la postura y el movimiento, contribuyendo al desarrollo de curvaturas en la columna vertebral.
- Escoliosis Degenerativa. Se relaciona con el envejecimiento de la columna vertebral. Con el tiempo, los discos intervertebrales se desgastan, provocando cambios en la alineación de la columna.
- Escoliosis Congénita. Es una condición presente desde el nacimiento, resultado de malformaciones en las vértebras durante el desarrollo fetal. Es menos frecuente pero puede ser más grave que otros tipos, ya que implica anomalías estructurales desde el principio.
- Escoliosis Funcional. No está relacionada con malformaciones estructurales y suele ser el resultado de desequilibrios musculares o posturales.
¿La escoliosis es curable?
Saber si la escoliosis es curable totalmente sigue siendo un área de investigación activa y en desarrollo para muchos médicos. La atención temprana, el diagnóstico preciso y la colaboración con profesionales de la salud son cruciales para abordar esta condición de manera efectiva y mejorar la calidad de vida de los pacientes.
La mayoría de los casos se manejan inicialmente con un enfoque conservador. Esto implica terapia física, ejercicios específicos y, en algunos casos, el uso de aparatos ortopédicos. Según la Asociación Americana de Cirujanos Neurológicos y Ortopédicos, los especialistas pueden ayudar a detener o ralentizar la progresión de la curvatura, pero no necesariamente curar completamente la condición.
En casos más severos o progresivos, la cirugía puede ser considerada como una opción de tratamiento. Sin embargo, no garantiza la cura total de la escoliosis, sino que previene una mayor progresión y mejora la calidad de vida.
La escoliosis leve a moderada, especialmente en niños y adolescentes, tiene mejores perspectivas de respuesta positiva al tratamiento conservador. Sin embargo, la curabilidad completa puede no ser alcanzada en todos los casos.
Diagnóstico de la escoliosis
Se diagnostica durante la adolescencia en la mayoría de los casos, especialmente durante el período de crecimiento rápido. El diagnóstico implica una evaluación completa de la historia clínica, un examen físico detallado y pruebas de imagen, como radiografías. La medición de la curva, su forma y ubicación son fundamentales para determinar el plan de tratamiento más adecuado.
- Evaluación Clínica. El traumatólogo examina la columna vertebral del paciente en busca de asimetrías, protuberancias o cualquier indicio de curvatura anormal. Realiza una exploración clínica utilizando un escoliómetro, recomendable en pacientes a partir de los 10 años, y el denominado Test de Adams, muy usado en atención primaria porque valora la asimetría del tronco desde detrás, con el paciente flexionado.
- Radiografías. Esta prueba permite medir la magnitud y la dirección de la curva, así como evaluar la salud general de la columna vertebral. Las imágenes radiográficas también ayudan a determinar el tipo y a guiar el desarrollo de un plan de tratamiento personalizado.
- Pruebas de Imagen Avanzadas. En casos más complejos o cuando se sospecha de condiciones subyacentes, se pueden utilizar pruebas de imagen avanzadas, como la resonancia magnética o la tomografía computarizada.
- Mediciones Específicas. La inclinación máxima de la curva, la rotación vertebral y otras mediciones específicas son evaluadas para determinar la progresión y la necesidad de tratamiento. La curvatura de la columna se mide en grados. Cuando es superior a 25 o 30º se puede hablar de una curva considerable, con una prevalencia mayor en el caso de las mujeres.
- Evaluación Neurológica: En algunos casos, se puede realizar una evaluación neurológica para descartar condiciones subyacentes .
Tratamiento de la escoliosis
No existe un tratamiento para la escoliosis que sea estándar, aunque casi siempre se recomienda realizar ejercicio físico para mejorar el tono postural. El tratamiento conservador incluye terapia física, ejercicios específicos y, en algunos casos, el uso de aparatos ortopédicos.
Si la desviación es leve, con un control cada 6 meses y una radiografía anual será suficiente. Se pueden usar dispositivos ortopédicos como corsés o chalecos, que buscan frenar la progresión de la curvatura, especialmente en pacientes que aún están en crecimiento.
Cuando el grado de desviación es importante se recomienda el uso de corsé para prevenir la progresión de la patología, hasta que el desarrollo de la columna se haya completado. En los casos en los que la curva es mayor de 60 grados, es decir es una escoliosis grave en adultos o niños, el médico puede recomendar cirugía. La intervención quirúrgica tiene como objetivo corregir la curvatura mediante la fijación de varillas y tornillos en la columna vertebral.
El tratamiento a menudo implica un enfoque a largo plazo que incluye un seguimiento regular y ajustes en el plan de tratamiento. Dada su complejidad, es esencial un enfoque multidisciplinario. Los pacientes pueden beneficiarse de la colaboración entre ortopedistas, fisioterapeutas, y en algunos casos, especialistas en medicina del dolor.
Factores de riesgo
La escoliosis puede tener diversos factores de riesgo que influyen en su desarrollo. Los principales son.
- Edad y etapa de crecimiento. Esta desviación suele manifestarse durante el período de crecimiento rápido, como la adolescencia.
- Factores genéticos. Las personas con antecedentes familiares tienen un mayor riesgo de desarrollarla.
- Sexo femenino. Existe una prevalencia mayor en mujeres que en hombres.
- Desórdenes neuromusculares. Condiciones neuromusculares, como la parálisis cerebral o la distrofia muscular, aumentan el riesgo de desarrollarla.
- Asimetrías musculares y posturales. Desbalances en la musculatura o posturas inadecuadas pueden contribuir a su desarrollo.
- Lesiones o traumas. Ya sea por accidentes o traumatismos.
- Malformaciones congénitas de la columna vertebral.
Si crees que tu hijo o tú podéis tener escoliosis pide cita con un traumatólogo para que valore su caso. En SaludOnNet contamos con médicos traumatólogos especialistas en espalda dispuestos a atenderte, sin esperas y a precios muy competitivos.
Diferencia entre TAC y Resonancia Magnética
Las pruebas de diagnóstico basadas en la imagen, como la tomografía axial computarizada (TAC) y la resonancia magnética (RM), se usan para identificar el tejido y los órganos dentro del cuerpo. En ocasiones se pueden confundir, debido a que ambas tienen la capacidad de producir imágenes detalladas de tejidos, órganos y otras estructuras internas del cuerpo. Además, las dos se utilizan para ayudar en el diagnóstico del cáncer, de enfermedades inflamatorias y de otras patologías que pueden afectar distintos órganos.
La Resonancia Magnética y el TAC son dos pruebas de imagen complementarias que permiten a los médicos obtener diagnósticos y realizar seguimientos de enfermedades de una forma poco invasiva. Son exámenes imprescindibles en la actualidad, que prescriben los especialistas cuando sospechan que el paciente puede tener alguna patología.
Ambas tienen en común que se realizan con el paciente tumbado sobre un túnel en forma de cilindro, en el cual debe permanecer durante un periodo de tiempo de entre 30 y 90 minutos. En ocasiones deben realizarse utilizando un medio de contraste. Entonces, ¿Qué las diferencia?
Pero ¿TAC y resonancia es lo mismo?
Aunque ambas pruebas son exámenes de diagnóstico por imagen utilizados para estudiar el cuerpo humano, hay diferencia entre tac y resonancia magnética. Algunos de los rasgos más destacados para entender la diferencia entre tac y resonancia magnética son los siguientes:
- Tipo de imagen. El TAC proporciona una imagen de sección transversal, de modo que muestra el cuerpo en capas. Se conoce comúnmente como una fotografía de rayos X. La Resonancia Magnética (RM) producida mediante el uso de imanes de alta potencia, crea una imagen detallada del tejido blando, utilizada para visualizar los órganos internos del cuerpo.
- Duración. El TAC es una prueba rápida, que generalmente dura entre 20 y 30 minutos. La Resonancia Magnética suele tardar entre 30 y 90 minutos.
- Tipo de radiación. El TAC utiliza la radiación ionizante, mientras que la Resonancia Magnética (RM) utiliza el magnetismo.
- Uso. El TAC se utiliza generalmente para estudiar huesos y articulaciones, así como el cerebro. La Resonancia Magnética, en cambio, es más adecuada para proporcionar imágenes de detalle del cuerpo, incluyendo órganos internos (por ejemplo, el cráneo, el corazón o el hígado) y también para guiar cirugías. La RM se considera más exacta que un TAC para los estudios de varios tejidos internos del cuerpo, como los órganos, la columna vertebral y los vasos sanguíneos.
También comparten similitudes, ya que son seguras, no invasivas y se usan para producir imágenes detalladas internas del cuerpo. Los resultados de ambas pruebas se combinan a menudo para un diagnóstico más completo.
¿Qué es un TAC?
Un TAC es una prueba de diagnóstico que utiliza rayos X para obtener imágenes muy detalladas de una estructura interna. Así, la principal diferencia entre TAC y resonancia magnética es que la RM no utiliza radiación y el TAC sí, permitiendo conseguir imágenes radiográficas del interior del organismo a través de rayos X.
La máquina emite pequeñas cantidades de rayos X para producir imágenes tridimensionales del interior del cuerpo. Éstas permiten evaluar la ubicación y el tamaño de los órganos y estructuras dentro del cuerpo. Las imágenes de un TAC son mucho más nítidas y detalladas que las de la radiografía convencional.
Esta prueba, a diferencia de la Resonancia Magnética, no da sensación de claustrofobia. El paciente no está dentro de un espacio cerrado, ni se oyen ruidos desagradables.
Para qué se utiliza un TAC
El TAC proporciona información sobre la función y la estructura de los tejidos corporales y ayuda en el diagnóstico. Las imágenes obtenidas les sirven a los especialistas para planificar y dirigir procedimientos quirúrgicos, tales como biopsias o procedimientos para extirpar tumores.
El TAC es una prueba que los médicos prescriben en muchas ocasiones. Por ejemplo, cuando se ha producido un traumatismo con el objeto de conocer si existen hemorragias internas o para estudiar patologías de la médula y la columna vertebral. También para diagnosticar tumores o para guiar la toma de biopsias, entre otras. Esta prueba, que se realiza mediante un escáner, es muy buena para detectar lesiones óseas, calcificaciones, hemorragias agudas o tumores meníngeos. En ocasiones se realiza con contraste, que se administra vía oral o intravenosa.
Las imágenes de secciones o cortes transversales obtenidas pueden ser útiles para ayudar a los médicos a identificar patrones anormales como tumores o problemas con los huesos, así como lesiones severas o crónicas.
Cómo funciona un TAC
Las imágenes de un TAC se generan mediante la rotación rápida del túnel de rayos X sobre el área objeto de escaneo. Mientras se hace esto, los detectores capturan los rayos que pasan a través del cuerpo y los datos se combinan para crear secciones o cortes transversales detallados del cuerpo.
Estas imágenes, que deben de ser interpretadas por un médico radiólogo, muestran los órganos, los huesos, los tejidos blandos, los tumores y otras estructuras del cuerpo con gran precisión. Los colores de la imagen son una representación visual de los tejidos de la persona.
¿Qué es una Resonancia Magnética?
Una Resonancia Magnética es una técnica de exploración diagnóstica no invasiva que proyecta imágenes de los órganos y las estructuras del cuerpo humano a través de un campo magnético y ondas de radiofrecuencia muy potentes. Ofrece una imagen tridimensional de la estructura interna de los tejidos del cuerpo, como los músculos, tendones, meniscos o ligamentos.
La RMN es ampliamente utilizada en la práctica clínica en muchas áreas de la medicina, desde el diagnóstico de dolencias musculoesqueléticas hasta enfermedades cardíacas, cerebrales y neoplásicas.
Para qué se utiliza una RM
La Resonancia Magnética nuclear facilita el diagnóstico y detección de diferentes enfermedades oncológicas, cardiovasculares, neurológicas, musculares o abdominales, entre otras. Las imágenes que proporciona ayudan a reconocer aneurismas, infartos, tumores, problemas en huesos y articulaciones como la artritis o complicaciones en la columna vertebral como las hernias discales. También permite ver trombos y posibilita el estudio en detalle de órganos como el páncreas, los riñones, el hígado o el útero.
La RMN mejora el nivel de seguridad del paciente, al reducir el número de pruebas auxiliares y ahorrar tiempo en la evaluación médica. Además, su principal ventaja es su capacidad para identificar detalles minuciosos, como el espesor de una cápsula articular o la presencia de desgarro en los tendones.
Ofrece la posibilidad de estudiar una parte determinada del cuerpo del paciente o el cuerpo entero y muestra imágenes en distintos planos. Esta prueba no es barata, aunque tampoco tan cara como se suele pensar.
Cómo funciona una RM
La Resonancia magnética no es un examen peligroso, ya que no utiliza radiación ionizante, Pero sí puede ser molesto para quien se lo realiza, por el fuerte ruido que desprende la máquina y porque durante alrededor de una hora el paciente tiene que permanecer inmóvil en una camilla.
Las personas con claustrofobia pueden optar por una resonancia magnética abierta. Se caracteriza por ser un túnel con escasa profundidad, que proporciona mayor tranquilidad y confort para los pacientes que tiene ansiedad al ver un túnel cerrado. Además, hay más luz, lo que aporta un ambiente más estable y menos intimidante.
Para que el radiólogo pueda ver algunas zonas con mayor nitidez hay veces que esta prueba requiere un medio de contraste, que se administra en vena, en la mano o en el brazo del paciente. Lo que hace el contraste es alterar las propiedades magnéticas de las moléculas de agua cercanas. Lo más frecuente es que se use gadolinio, tolerado por la mayoría de las personas. Se suministra justo antes de realizar la prueba y no suele presentar problemas. Este líquido mejora las imágenes de los órganos internos, el tracto gastrointestinal, las arterias y venas del cuerpo, los tejidos blandos, el cerebro y los senos.
Entonces, ¿Cuál es la principal diferencia entre TAC y Resonancia?
Como principal diferencia entre TAC y resonancia magnética, encontramos que el TAC utiliza rayos X para la obtención de los datos, mientras que la Resonancia Magnética se basa en un campo magnético. En el caso del TAC se emite una gran cantidad de radiación, mientras que la RM no emite ningún tipo de radiación, por lo que es un examen diagnóstico adecuado para niños.
Además, el TAC es una técnica de diagnóstico rápida y muy eficaz que aporta reconstrucciones muy detalladas de la morfología interna y externa de los órganos. Esta técnica emite los rayos X en forma de bucles y permite tener una representación tridimensional de los distintos órganos. En el caso de la Resonancia Magnética, se basa en un campo magnético para reconstruir las imágenes.
Preparación para un TAC y una RM
Tanto la realización de un TAC como de una RM requiere que el paciente se tumbe sobre una camilla, que se introduce en un túnel en forma de cilindro. Como diferencia entre TAC y resonancia magnética, el primero es un aparato especial de rayos X que está conectado a un ordenador. En la RM son grandes imanes con forma de tubo.
Consejos para una buena preparación
Si bien la preparación depende del motivo de la prueba, hay algunas pautas generales que deben seguirse:
- Consultar con el médico antes de someterse a estas pruebas, para obtener instrucciones sobre cómo prepararse. Esto incluye información sobre tomar o suspender algunos medicamentos.
- Dieta líquida y ayuno de seis horas. No es necesario en todos los casos, pero es importante para obtener imágenes nítidas durante la prueba.
- Beber mucha agua el día anterior a la prueba.
- Si la prueba se realiza con contraste por vía oral, el paciente debe de estar informado de forma previa sobre cómo debe prepararlo y tomarlo.
- Vestir ropa cómoda. La prueba se realiza con el paciente acostado. Por lo tanto, es importante que la ropa sea holgada para poderse moverse cómodamente durante el procedimiento.
- No portar objetos metálicos. Pueden interferir con las señales emitidas por el dispositivo TAC y resonancia. Esto incluye monedas, gafas de sol, joyas, audífonos y otros objetos.
- Preguntar sobre los riesgos. En el caso del TAC, que emite radiación, el paciente debe preguntar conscientemente al médico sobre los posibles riesgos para la salud. Esto le permitirá tomar decisiones informadas sobre el procedimiento.
- Las prótesis removibles deben quitarse antes de realizar la prueba e informar al médico en el caso de implantes cocleares, stents vasculares o marcapasos, entre otros.
- Las personas que sufren claustrofobia deben hablar antes con el médico para buscar una solución, ya sea el uso de una anestesia o la realización de la prueba en un aparato abierto (en el caso de la resonancia).
- Los menores de 4 años son sedados para evitar que se muevan.
La preparación adecuada para un TAC y una resonancia magnética puede mejorar los resultados de la prueba y reducir la posibilidad de complicaciones posteriores.
Si tienes que hacerte una prueba de imagen y no sabes la diferencia entre TAC y resonancia magnética te aconsejamos que le preguntes al especialista que te ha pedido la prueba para que te explique con detalle en qué consiste cada una. Y si no sabes dónde realizarte la prueba te invitamos a que entres en SaludOnNet. Puedes encontrar servicios de radiodiagnóstico a precios muy competitivos.
¿Qué es la epicondilitis o codo de tenista?
La epicondilitis lateral o codo de tenis es un proceso degenerativo que aparece a consecuencia de un movimiento, continuado en el tiempo, de hiperextensión de codo. Esta causado por pequeños traumatismos que se han producido de forma repetida en la inserción de los músculos extensores de la muñeca y la mano. El dolor se produce a la presión en la zona del epicóndilo y al extender los músculos, aunque en ocasiones también se irradia a otras zonas del cuerpo. Las molestias hacen que los movimientos de la persona queden limitados.
¿Qué se puede detectar con una resonancia magnética?
Las pruebas diagnósticas complementan la exploración física y la historia clínica que realiza el médico en consulta. Ayudan a conocer si una persona tiene una patología determinada y, en caso afirmativo, cuál es su origen. Hay algunos exámenes, como la resonancia magnética o el TAC, que estudian con detalle determinadas partes del cuerpo y aportan mucha información.


