Déficit de vitamina B12: síntomas y principales causas
El déficit vitamina B12 es un problema más frecuente de lo que parece y, en muchos casos, tarda tiempo en detectarse. Esta vitamina es esencial para el correcto funcionamiento del sistema nervioso, la formación de glóbulos rojos y la síntesis de ADN. Su falta puede provocar síntomas progresivos que afectan tanto a nivel físico como cognitivo.
A diferencia de otras carencias nutricionales, el organismo puede almacenar vitamina B12 durante años. Por eso, muchas personas se preguntan a qué tiempo puede aparecer el déficit de vitamina B12, ya que no es inmediato tras dejar de consumirla.
Qué es la vitamina B12 y por qué es tan importante
La vitamina B12 (cobalamina) es una vitamina hidrosoluble que el cuerpo no produce por sí mismo. Se obtiene principalmente de alimentos de origen animal como carne, pescado, huevos y lácteos.
Sus funciones principales incluyen:
- Participar en la formación de glóbulos rojos, evitando la anemia.
- Mantener la salud del sistema nervioso.
- Contribuir al metabolismo energético.
- Intervenir en la síntesis del ADN.
Cuando hay una vitamina b12 baja, estas funciones se ven comprometidas, lo que explica la variedad de síntomas que pueden aparecer.
A qué tiempo puede aparecer el déficit de vitamina B12
Una de las características más llamativas de esta vitamina es que el cuerpo puede almacenarla durante años en el hígado. Esto significa que el déficit no aparece de forma inmediata.
En general:
- Puede tardar entre 2 y 5 años en manifestarse tras dejar de consumir suficiente vitamina B12.
- En personas con problemas de absorción, el déficit puede aparecer antes.
- En dietas estrictas (como veganas sin suplementación), el riesgo aumenta progresivamente.
Este retraso hace que muchas personas no relacionen sus síntomas con una carencia nutricional.
Por qué los vegetarianos tienen déficit de vitamina B12
La razón es sencilla: esta vitamina se encuentra casi exclusivamente en alimentos de origen animal.
En dietas vegetarianas o veganas:
- La ingesta de B12 suele ser insuficiente si no hay suplementación.
- Los alimentos vegetales no contienen cantidades relevantes de esta vitamina.
- Algunos productos enriquecidos pueden ayudar, pero no siempre cubren las necesidades.
Por este motivo, las sociedades científicas recomiendan suplementación en personas que siguen dietas sin productos animales.
Síntomas de la falta de vitamina B12
Los síntomas de la falta de vitamina B12 pueden ser muy variados y, en ocasiones, confundirse con otras patologías. Suelen aparecer de forma progresiva.
Entre los más habituales se encuentran:
- Fatiga y debilidad constante.
- Palidez o piel amarillenta.
- Mareos o sensación de inestabilidad.
- Dificultad para concentrarse.
- Problemas de memoria.
- Hormigueo en manos y pies (neuropatía).
- Cambios de humor o depresión.
También puede aparecer un signo muy característico: alteraciones en la lengua, que puede confundirse con la anemia ferropénica. La lengua puede verse inflamada, enrojecida o dolorida (glositis).
Cómo detectar déficit vitamina B12
Saber cómo detectar un déficit vitamina b12 es clave para evitar complicaciones. El diagnóstico se realiza principalmente mediante un análisis de sangre.
Los parámetros que suelen evaluarse incluyen:
- Niveles de vitamina B12 en sangre.
- Hemoglobina y glóbulos rojos.
- Volumen corpuscular medio (VCM).
Un VCM elevado puede ser indicativo de déficit de B12, ya que se produce una anemia macrocítica.
En algunos casos, también se analizan otros marcadores como:
- Ácido metilmalónico.
- Homocisteína.
Es importante recordar que los resultados deben ser interpretados por un médico, ya que una cifra aislada no siempre confirma el diagnóstico.
Qué enfermedades provoca déficit de vitamina B12
Una de las preocupaciones más frecuentes es qué enfermedades provoca déficit de vitamina b12. La falta prolongada de esta vitamina puede tener consecuencias importantes.
Entre las principales patologías asociadas se encuentran:
1. Anemia megaloblástica
Es la consecuencia más conocida. Se produce cuando los glóbulos rojos son grandes y no funcionan correctamente.
- Provoca fatiga intensa.
- Disminuye la capacidad de transporte de oxígeno.
- Puede confundirse con anemia por hierro.
2. Problemas neurológicos
El sistema nervioso es especialmente sensible a la falta de B12.
- Hormigueo y entumecimiento.
- Dificultad para caminar.
- Pérdida de memoria.
- En casos graves, daño neurológico irreversible.
3. Trastornos cognitivos
La vitamina B12 es clave para el cerebro.
- Deterioro cognitivo.
- Confusión mental.
- Mayor riesgo de demencia en déficits prolongados.
4. Problemas cardiovasculares
El aumento de homocisteína, asociado al déficit, puede elevar el riesgo cardiovascular.
5. Alteraciones digestivas
- Pérdida de apetito.
- Náuseas.
- Diarrea o estreñimiento.
Por eso, ante la duda de qué enfermedad se produce por la falta de vitamina b12, la respuesta no es una sola, sino un conjunto de problemas que pueden afectar a varios sistemas del organismo.
Causas del déficit de vitamina B12
El déficit no siempre se debe a una dieta inadecuada. Existen diferentes causas:
- Dietas pobres en productos animales.
- Problemas de absorción intestinal (gastritis, enfermedad celíaca).
- Cirugías digestivas.
- Uso prolongado de ciertos medicamentos (como metformina o inhibidores de ácido).
- Edad avanzada (menor absorción).
En muchos casos, el problema no es la ingesta, sino la incapacidad del organismo para absorber correctamente la vitamina.
Tratamiento del déficit vitamina B12
El tratamiento depende de la causa y del grado de déficit.
Las opciones más habituales incluyen:
- Suplementos orales de vitamina B12.
- Inyecciones intramusculares en casos graves o de mala absorción.
- Cambios en la alimentación.
En personas con dietas vegetarianas o veganas, la suplementación suele ser imprescindible a largo plazo.
La recuperación suele ser rápida en términos hematológicos, pero los síntomas neurológicos pueden tardar más en mejorar o incluso no revertir completamente si el déficit ha sido prolongado.
Prevención: cómo mantener niveles adecuados
Evitar una vitamina b12 baja es posible con medidas sencillas:
- Consumir alimentos ricos en B12 (carne, pescado, huevos, lácteos).
- Utilizar suplementos si existe riesgo (vegetarianos, mayores).
- Realizar controles analíticos periódicos.
- Consultar con un especialista ante síntomas persistentes.
La prevención es especialmente importante porque los síntomas pueden pasar desapercibidos durante mucho tiempo.
Cuándo acudir al médico
Ante síntomas como fatiga persistente, hormigueos o problemas de memoria, es recomendable consultar.
También deberían valorar sus niveles de B12:
- Personas vegetarianas o veganas.
- Mayores de 60 años.
- Pacientes con enfermedades digestivas.
- Personas con anemia sin causa clara.
Un diagnóstico precoz evita complicaciones y mejora el pronóstico.
Cuidar los niveles de vitamina B12 es una parte esencial de la salud general. Una detección a tiempo permite evitar problemas más serios y mejorar la calidad de vida. En SaludOnNet es posible acceder a análisis clínicos y consultas con especialistas sin esperas, facilitando un diagnóstico rápido y un tratamiento adecuado adaptado a cada caso.
Calcio alto en sangre: causas y síntomas (hipercalcemia)
El calcio es un mineral esencial para el organismo. Participa en la formación de huesos y dientes, interviene en la contracción muscular, en la transmisión nerviosa y en la coagulación sanguínea. Sin embargo, cuando sus niveles en sangre superan los límites normales puede aparecer un trastorno conocido como hipercalcemia, una alteración que conviene detectar y tratar a tiempo.
Aunque muchas personas se preocupan por la falta de calcio, lo cierto es que el exceso también puede tener consecuencias importantes para la salud. Identificar las causas del calcio alto y reconocer sus síntomas es clave para evitar complicaciones.
Qué es la hipercalcemia
Se habla de hipercalcemia cuando los niveles de calcio en sangre superan los valores de referencia establecidos por los laboratorios. En adultos, el rango habitual se sitúa aproximadamente entre 8,6 y 10,2 mg/dL, aunque puede variar ligeramente según el centro.
Cuando la cifra supera los 10,5 mg/dL de forma mantenida, se considera que existe calcio alto. Si los valores son muy elevados (por encima de 14 mg/dL), puede tratarse de una urgencia médica.
El calcio en sangre está regulado principalmente por:
- La hormona paratiroidea (PTH).
- La vitamina D.
- Los riñones.
- Los huesos.
Cualquier alteración en este equilibrio puede provocar un aumento anormal del mineral en la sangre.
Valores normales de calcio en sangre en mujeres
Los valores normales de calcio en sangre en mujeres son similares a los de los hombres adultos. Generalmente oscilan entre 8,6 y 10,2 mg/dL en sangre total.
En determinadas etapas, como el embarazo o la menopausia, pueden producirse pequeñas variaciones relacionadas con cambios hormonales o con el metabolismo óseo. Sin embargo, cualquier desviación significativa debe ser evaluada por un profesional sanitario.
En mujeres mayores, el control del calcio es especialmente importante, tanto para prevenir osteoporosis (relacionada con la falta de calcio) como para detectar posibles trastornos hormonales que puedan elevarlo.
Principales causas del calcio alto
El calcio alto puede deberse a múltiples factores. Las causas más frecuentes incluyen:
- Hiperparatiroidismo primario. Es la causa más habitual de hipercalcemia. Se produce cuando una o más glándulas paratiroides secretan demasiada hormona paratiroidea (PTH), lo que aumenta la liberación de calcio desde los huesos hacia la sangre.Suele detectarse en análisis rutinarios y puede cursar con síntomas leves o incluso pasar desapercibido en fases iniciales.
- Enfermedades oncológicas. Algunos tipos de cáncer, especialmente los que afectan a huesos, pulmón, mama o riñón, pueden elevar los niveles de calcio. En estos casos, la hipercalcemia puede ser más intensa y aparecer de forma rápida.
- Exceso de vitamina D. La vitamina D favorece la absorción de calcio en el intestino. Un consumo excesivo de suplementos puede provocar hipercalcemia.
- Enfermedades renales. Los riñones ayudan a regular el calcio. Si no funcionan correctamente, pueden alterarse sus niveles en sangre.
- Inmovilización prolongada. En personas que permanecen mucho tiempo encamadas, el hueso puede liberar más calcio hacia la sangre.
- Medicamentos. Algunos fármacos, como los diuréticos tiazídicos o el litio, pueden aumentar los niveles de calcio.
Síntomas de la hipercalcemia
Los síntomas dependen del grado de elevación del calcio y de la rapidez con la que aumenta. En casos leves puede no haber manifestaciones evidentes, pero cuando el nivel sube más aparecen signos característicos.
Entre los síntomas más frecuentes se encuentran:
- Fatiga y debilidad muscular.
- Náuseas y vómitos.
- Estreñimiento.
- Dolor abdominal.
- Aumento de la sed.
- Micción frecuente.
- Confusión o alteraciones cognitivas.
- Somnolencia.
En situaciones graves pueden producirse arritmias cardíacas o incluso coma.
Muchos de estos síntomas son inespecíficos y pueden confundirse con otras patologías, por lo que un análisis de sangre es fundamental para confirmar el diagnóstico.
Diferencia entre calcio alto y falta de calcio
Mientras que el calcio alto se asocia a problemas hormonales, renales o tumorales, la falta de calcio suele relacionarse con déficit nutricional, problemas de absorción o alteraciones hormonales distintas.
Los síntomas de la falta de calcio más habituales incluyen:
- Calambres musculares.
- Hormigueo en manos y pies.
- Uñas frágiles.
- Espasmos musculares.
- En casos graves, convulsiones.
Es importante no confundir ambas situaciones, ya que el tratamiento es completamente diferente. Tomar suplementos sin indicación médica puede empeorar un cuadro de hipercalcemia.
Cómo se diagnostica el calcio alto
El diagnóstico se realiza mediante un análisis de sangre que mide el calcio total o el calcio ionizado (la forma activa).
Cuando se detecta hipercalcemia, el médico suele solicitar:
- Hormona paratiroidea (PTH).
- Vitamina D.
- Función renal (creatinina).
- Fósforo.
- En algunos casos, pruebas de imagen.
Interpretar correctamente una analítica es esencial para identificar la causa. Un valor aislado ligeramente elevado puede no tener relevancia si no se confirma en una segunda medición.
Tratamiento de la hipercalcemia
El tratamiento depende de la causa y de la gravedad.
En casos leves, puede bastar con:
- Aumentar la hidratación.
- Suspender suplementos de calcio o vitamina D.
- Ajustar medicamentos.
En hipercalcemias moderadas o graves pueden requerirse:
- Sueros intravenosos.
- Medicación que reduzca la liberación de calcio desde el hueso.
- Tratamiento específico del hiperparatiroidismo.
- Intervención quirúrgica en algunos casos.
Cuando la causa es oncológica, el manejo se centra en tratar el tumor de base.
Posibles complicaciones
Si no se trata adecuadamente, la hipercalcemia puede provocar:
- Cálculos renales.
- Insuficiencia renal.
- Osteoporosis.
- Trastornos del ritmo cardíaco.
- Alteraciones neurológicas.
Por eso, aunque el calcio alto pueda detectarse en un análisis rutinario sin síntomas evidentes, conviene estudiarlo.
Prevención y control
No siempre es posible prevenir la hipercalcemia, pero sí se pueden adoptar medidas para reducir riesgos:
- No tomar suplementos de calcio o vitamina D sin control médico.
- Realizar análisis periódicos si existen antecedentes de alteraciones hormonales.
- Mantener una hidratación adecuada.
- Controlar enfermedades crónicas.
El equilibrio es fundamental. Tanto el exceso como la falta de calcio pueden afectar a la salud ósea, muscular y renal.
El calcio alto en sangre no debe ignorarse. Una analítica sencilla puede detectar alteraciones antes de que aparezcan complicaciones.
En SaludOnNet es posible acceder a análisis clínicos completos y a consultas con especialistas en endocrinología y medicina interna sin largas esperas, lo que facilita un diagnóstico rápido y un tratamiento adaptado a cada caso.
Testosterona baja en mujeres: causas, síntomas y tratamiento
La testosterona no es una hormona exclusiva del sexo masculino. Aunque en menor cantidad, también está presente en el organismo femenino y cumple funciones esenciales para la salud física y mental. Cuando sus niveles descienden por debajo de lo normal puede aparecer lo que se conoce como testosterona baja en mujeres, una alteración hormonal que afecta al bienestar general y que a menudo pasa desapercibida.
Comprender qué hace la testosterona, cómo se detecta su alteración mediante un análisis de testosterona y en qué casos puede coexistir con testosterona alta en mujeres resulta clave para interpretar correctamente los síntomas y actuar de forma adecuada.
Qué hace la testosterona en el cuerpo femenino
La testosterona es una hormona androgénica producida principalmente en los ovarios y en las glándulas suprarrenales. Aunque sus niveles son mucho más bajos que en los hombres -donde también puede existir el problema contrario, es decir, testosterona alta en hombres- su papel en la mujer es relevante.
Entre sus funciones principales destacan:
- Mantener la libido o deseo sexual. La disminución de testosterona suele asociarse a una bajada del interés sexual.
- Conservar la masa muscular. Influye en la fuerza y en el tono muscular.
- Regular la densidad ósea. Participa en la prevención de la osteoporosis.
- Contribuir al estado de ánimo. Niveles equilibrados ayudan a mantener energía y estabilidad emocional.
- Apoyar la función cognitiva. Se relaciona con concentración y memoria.
Cuando esta hormona desciende, el impacto puede sentirse tanto a nivel físico como psicológico.
Valores normales y análisis de testosterona
Para confirmar una alteración hormonal es necesario realizar un análisis de testosterona en sangre. Esta prueba suele solicitarse cuando existen síntomas compatibles con desequilibrios hormonales, alteraciones menstruales o sospecha de problemas endocrinos.
En mujeres adultas, los valores normales de testosterona total suelen situarse aproximadamente entre 15 y 70 ng/dL, aunque pueden variar según el laboratorio y la edad.
Es importante considerar que:
- Los niveles fluctúan durante el ciclo menstrual.
- Disminuyen progresivamente con la edad.
- Tras la menopausia se produce un descenso más acusado.
La interpretación debe realizarla siempre un médico, ya que una cifra aislada no es suficiente para establecer un diagnóstico.
Causas de la testosterona baja en mujeres
La testosterona baja en mujeres puede deberse a distintos factores, algunos fisiológicos y otros patológicos.
Cambios hormonales naturales
- Menopausia. Es una de las causas más frecuentes.
- Envejecimiento. La producción hormonal disminuye de forma progresiva.
Alteraciones médicas
- Insuficiencia ovárica.
- Trastornos de las glándulas suprarrenales.
- Hipopituitarismo (alteración de la hipófisis).
Factores externos
- Uso prolongado de anticonceptivos hormonales.
- Estrés crónico.
- Pérdida excesiva de peso.
- Enfermedades crónicas.
Detectar la causa es fundamental para plantear el tratamiento adecuado.
Síntomas de testosterona baja en mujeres
Los síntomas pueden ser sutiles y confundirse con otras condiciones, lo que dificulta su identificación.
Entre los más frecuentes se encuentran:
- Disminución del deseo sexual.
- Fatiga persistente.
- Pérdida de masa muscular.
- Aumento de grasa corporal.
- Estado de ánimo bajo o irritabilidad.
- Dificultad para concentrarse.
- Alteraciones del sueño.
No todas las mujeres presentan todos los síntomas, y su intensidad puede variar.
Diferencias con la testosterona alta en mujeres
Aunque este artículo se centra en la disminución hormonal, también es importante mencionar la testosterona alta en mujeres, ya que ambos extremos generan síntomas distintos.
La elevación excesiva suele asociarse a:
- Síndrome de ovario poliquístico (SOP).
- Trastornos suprarrenales.
- Tumores productores de andrógenos (menos frecuentes).
Los signos más habituales incluyen:
- Acné persistente.
- Exceso de vello corporal.
- Caída del cabello.
- Alteraciones menstruales.
En estos casos, puede surgir la duda sobre cómo bajar la testosterona en mujeres, cuestión que debe abordarse siempre bajo supervisión médica.
Cómo bajar la testosterona en mujeres cuando está elevada
Cuando se confirma una elevación hormonal, el tratamiento dependerá de la causa.
Las estrategias habituales incluyen:
- Regulación del peso corporal.
- Tratamiento del síndrome de ovario poliquístico.
- Uso de anticonceptivos hormonales específicos.
- Medicación antiandrogénica en casos seleccionados.
Nunca debe intentarse reducir los niveles sin diagnóstico previo, ya que cada caso requiere un abordaje personalizado.
Tratamiento de la testosterona baja en mujeres
Cuando los síntomas son relevantes y el análisis confirma niveles bajos, el especialista puede valorar distintas opciones.
Cambios en el estilo de vida
Antes de recurrir a tratamiento hormonal, suele recomendarse:
- Ejercicio de fuerza para estimular la producción natural.
- Alimentación equilibrada rica en proteínas.
- Descanso adecuado.
- Manejo del estrés.
Terapia hormonal
En algunos casos seleccionados puede considerarse tratamiento con testosterona en dosis bajas, siempre bajo control médico estricto. No está indicado en todas las mujeres y debe evaluarse cuidadosamente el balance riesgo-beneficio.
Es importante recordar que el uso inadecuado de hormonas puede producir efectos adversos como acné, alteraciones hepáticas o cambios en la voz.
Testosterona baja y menopausia
Durante la menopausia se produce una disminución tanto de estrógenos como de andrógenos. En este contexto, la testosterona baja en mujeres puede contribuir a:
- Disminución de la libido.
- Pérdida de masa ósea.
- Sensación de falta de energía.
Sin embargo, no todas las mujeres menopáusicas necesitan tratamiento hormonal. La decisión debe basarse en síntomas y resultados analíticos.
Cuándo acudir al médico
Se recomienda consulta médica cuando aparecen:
- Cambios persistentes en el deseo sexual.
- Cansancio extremo sin causa aparente.
- Alteraciones menstruales.
- Síntomas compatibles con exceso o déficit hormonal.
El profesional podrá solicitar un análisis de testosterona junto con otras hormonas para obtener una visión completa del equilibrio endocrino.
Relación con otras hormonas
La testosterona no actúa de forma aislada. Mantiene una relación estrecha con:
- Estrógenos.
- Progesterona.
- Hormona luteinizante (LH).
- Hormona foliculoestimulante (FSH).
- Cortisol.
Un desequilibrio en cualquiera de ellas puede alterar el conjunto del sistema hormonal.
Por ello, ante síntomas inespecíficos, es frecuente que el especialista solicite un estudio hormonal completo.
Impacto emocional y calidad de vida
La alteración de los niveles hormonales puede influir significativamente en la autoestima, la vida de pareja y el bienestar psicológico. La fatiga constante o la pérdida de deseo sexual generan frustración y afectan la calidad de vida.
Reconocer que puede existir un componente hormonal permite abordar el problema desde una perspectiva médica y evitar atribuirlo únicamente al estrés o al paso del tiempo.
Un equilibrio hormonal que marca la diferencia
La testosterona cumple funciones esenciales en el organismo femenino. Tanto su descenso como su elevación pueden generar síntomas que afectan al bienestar físico y emocional. Identificar las señales, realizar un análisis de testosterona cuando sea necesario y contar con valoración médica especializada permite establecer un tratamiento adecuado y seguro.
En SaludOnNet es posible acceder a consultas con especialistas en endocrinología y ginecología, así como a pruebas analíticas sin largas esperas. Un estudio hormonal completo puede aportar respuestas claras y ayudar a recuperar el equilibrio que el cuerpo necesita.
Beneficios y riesgos de los tatuajes
Los tatuajes han sido una parte importante de la cultura humana durante miles de años. En la antigüedad, se usaban como una forma de marcar a los esclavos y para demostrar la lealtad a una tribu. Actualmente, han evolucionado y se han vuelto una forma popular de expresión artística. Aunque han alcanzado una gran popularidad, su impacto en la salud todavía es motivo de debate.
Es importante señalar que no son una práctica médica aprobada por la FDA (Food and Drug Administration). Esto significa que no se han estudiado científicamente para determinar su seguridad y efectividad.
Realizarse un tatuaje es una decisión que debe tomarse con más cautela de la que se podría imaginar. Muchas personas asumen que es una experiencia divertida, sin embargo, puede traer una variedad de complicaciones y riesgos que se deben comprender antes de someterse al procedimiento.
Beneficios de los tatuajes
Han pasado de ser una forma de arte corporal a mejorar la autoestima y la apariencia. No sólo se están convirtiendo en una manera de expresar la individualidad, sino que también tienen numerosos beneficios para la salud mental y física.
Beneficio emocional de los tatuajes
Muchas personas encuentran que les ayudan a liberar emociones profundas y sentimientos que pueden haber estado reprimidos durante mucho tiempo. También pueden generar una sensación de seguridad y pertenencia a grupos o comunidades que están relacionados con la cultura del tatuaje.
Asimismo, mejoran la autoestima y la confianza en uno mismo. Para algunas personas, simboliza la individualidad y les ayuda a construir su propia identidad.
También aumentan la libertad y la creatividad. Tener uno significa que se tiene una forma de expresión personal única. Esto puede ayudar a mejorar la creatividad y la individualidad de la persona.
Beneficio físico de los tatuajes
Además de los beneficios emocionales, también pueden ser buenos para la salud física. Estudios recientes han demostrado que pueden ayudar a mejorar:
- La resistencia al dolor. Están hechos con agujas, que proporcionan una gran cantidad de estímulos al área afectada. Con el tiempo, muchas personas descubren que tener uno les acostumbra a sentir el dolor. Lo que al principio puede parecer una experiencia dolorosa se vuelve cada vez más tolerable a medida que se tatúa. Esto significa que las personas con tatuajes son capaces de aguantar el dolor durante un período prolongado de tiempo.
- La piel. Permiten cubrir cicatrices, quemaduras solares, manchas o cualquier otra imperfección. Las áreas tatuadas se ven mucho más lisas y lucen mejor, dándole a la piel un aspecto mucho más uniforme. Además, también ayudan a disimular algunas imperfecciones de la piel, como manchas o cicatrices, mejorando la apariencia.
Riesgo de los tatuajes
Si bien son seguros cuando se realizan por un profesional calificado, existen algunos riesgos que hay tener presentes. Los principales riesgos incluyen:
- Infecciones. Se debe a la exposición de la piel a los microorganismos presentes en el medio ambiente, así como a los productos químicos y tóxicos contenidos en los tintes utilizados. Estas infecciones pueden ser bacterianas, como la estafilocócica, o víricas, como el virus del papiloma humano o de la hepatitis C. Se deben tomar las medidas adecuadas para prevenir riesgos de infección al hacerse un tatuaje.
- Reacciones alérgicas. Algunas personas pueden ser sensibles a los pigmentos y tratamientos usados. Estas reacciones suelen manifestarse en los primeros días posteriores a la realización del trabajo. Los síntomas son variados, desde enrojecimiento en la piel, sequedad, picazón, inflamación, hinchazón, y granos que pueden ser verdosos o blancos, así como también la aparición de heridas abiertas y costras en la zona del tatuaje.
- Cicatrices. Pueden dejar cicatrices, como cualquier otra cirugía o lesión de la piel, aunque suele ser raro. La forma en que la piel responde depende en gran medida de la composición genética, el diseño y la profundidad. Es importante seguir las instrucciones y cuidar bien el tatuaje durante el proceso de curación.
- Desfiguraciones. Pueden ser el resultado de la mala técnica del tatuador o de la falta de conocimiento de los procedimientos. Si la piel no se limpia correctamente antes de la aplicación, pueden acumularse bacterias e infecciones y provocar desfiguraciones. También pueden estar causadas por la exposición demasiado prolongada y excesiva al sol o por las alergias a los pigmentos.
La mayoría de estos riesgos se pueden evitar si se toman las medidas adecuadas para asegurarse de que todos los materiales usados estén limpios y desinfectados. También es importante seguir las instrucciones del artista y evitar la exposición al sol durante el proceso de curación.
Medidas preventivas para hacerse un tatuaje
Las personas deben ser conscientes de los problemas que pueden surgir cuando se realiza un tatuaje. Estas incluyen complicaciones por los diferentes pigmentos tatuados e infecciones de la piel. Además, el lugar donde se realice es muy importante, ya que el artista debe usar técnicas, materiales y equipos limpios apropiados para prevenir el riesgo de infección.
Siempre tiene que haber un nivel alto de higiene durante la aplicación. El tatuador profesional debe usar guantes desechables nuevos antes de comenzar el procedimiento y tener a mano materiales y equipos esterilizados. Después de cada tatuaje, la zona debe ser limpiada con un desinfectante para evitar cualquier riesgo de infección.
Una vez que se han tomado las precauciones de salud adecuadas, es importante investigar tanto el estudio como el diseño elegido, para asegurarse de que el artista realiza trabajos de alta calidad. El estudio debe estar registrado en la autoridad de salud pertinente y así cumplir con los requisitos adecuados.
El diseño y la zona en la que se va a colocar también debe ser considerado con cuidado. Aunque algunos parecen atractivos en el momento, la persona puede arrepentirse a largo plazo. Se recomienda pensar con detenimiento sobre dónde va a colocar y lo que va a significar.
Además, algunas personas deben que tener en cuenta las reacciones adversas. Esto ocurre sobre todo con aquellos realizados con pigmentos naturales, como los conocidos como verdes, azules o negros. Los pigmentos pueden reaccionar con la piel al sol o constituir una reacción alérgica a los metales u otros ingredientes. Las reacciones alérgicas a los tatuajes.
En conclusión, los tatuajes pueden tener algunos beneficios para la salud mental. Sin embargo, también hay algunos riesgos asociados. Por lo tanto, es importante que tome las medidas adecuadas para asegurarse de que todos los materiales usados para su estén limpios y desinfectados y que siga las instrucciones del artista. Con el cuidado adecuado, pueden ser una forma segura y efectiva de expresión artística.
Si necesitas más indicaciones sobre cómo un tatuaje puede afectar a tu salud te recomendamos que acudas al médico para que resuelva todas tus dudas. En SaludOnNet puedes comprar una consulta de medicina general desde 15 euros. Elige entre más de 4000 clínicas y hospitales de toda España y olvídate de largas lista de espera.
Cómo eliminar metales pesados del cuerpo
La preocupación por los metales pesados en el organismo ha aumentado en los últimos años. Síntomas como cansancio persistente, niebla mental, digestiones pesadas o dolores difusos llevan a muchas personas a preguntarse cómo eliminar metales pesados del cuerpo de forma segura. A esto se suma la difusión de información confusa sobre supuestas toxinas emergentes, como el grafeno, que genera inquietud y desinformación.
El organismo humano dispone de sistemas eficaces para neutralizar y eliminar sustancias potencialmente tóxicas. Sin embargo, cuando la exposición es continuada o existe una carga elevada, estos mecanismos pueden verse comprometidos. Entender cómo funciona realmente la desintoxicación corporal es esencial para tomar decisiones basadas en evidencia y evitar prácticas innecesarias o incluso peligrosas.
Cómo entran los metales pesados en el organismo
Los metales pesados más conocidos son el mercurio, el plomo, el cadmio y el arsénico. Pueden llegar al cuerpo por diferentes vías, muchas veces de forma silenciosa.
La alimentación es una de las principales fuentes, especialmente a través de pescados grandes con alto contenido en mercurio, vegetales cultivados en suelos contaminados o agua no tratada adecuadamente. También influyen la exposición laboral, el contacto con pinturas antiguas, el humo del tabaco o determinados productos industriales.
Una vez en el organismo, algunos metales pueden acumularse en tejidos como el hígado, los riñones, el sistema nervioso o los huesos, interfiriendo en procesos metabólicos normales.
Qué hace el cuerpo para eliminar toxinas
Antes de plantear cómo eliminar metales pesados del cuerpo naturalmente, conviene aclarar un punto clave: el cuerpo ya desintoxica por sí mismo.
El hígado transforma sustancias tóxicas en compuestos más fáciles de eliminar. Los riñones filtran la sangre y expulsan residuos por la orina. El intestino elimina toxinas a través de las heces, y el sistema linfático y el sudor también cumplen funciones de apoyo.
Cuando estos sistemas funcionan correctamente, no es necesario recurrir a “limpiezas” extremas. El problema aparece cuando la exposición supera la capacidad de eliminación o cuando existen alteraciones hepáticas, renales o digestivas.
Cómo eliminar metales pesados del cuerpo de forma natural
Existen estrategias respaldadas por la ciencia que ayudan a optimizar los procesos naturales de eliminación, sin caer en soluciones milagro.
Alimentación rica en nutrientes protectores
Algunos alimentos favorecen la unión y excreción de metales pesados. Las verduras crucíferas como el brócoli, la coliflor o las coles de Bruselas estimulan enzimas hepáticas implicadas en la detoxificación. El ajo y la cebolla contienen compuestos sulfurados que facilitan la quelación natural de ciertos metales.
La fibra dietética es fundamental, ya que atrapa toxinas en el intestino y evita su reabsorción. Cereales integrales, legumbres, frutas y semillas cumplen aquí un papel clave.
Hidratación adecuada
Beber suficiente agua favorece la función renal y la eliminación de residuos por la orina. No se trata de beber en exceso, sino de mantener una hidratación constante y adaptada a cada persona.
Aporte correcto de minerales esenciales
Hierro, zinc, calcio y selenio compiten con metales tóxicos por los mismos receptores. Un déficit de estos minerales puede facilitar una mayor absorción de plomo o cadmio. Una dieta equilibrada suele ser suficiente para cubrir estas necesidades.
Actividad física moderada
El ejercicio regular mejora la circulación, la función hepática y el tránsito intestinal. Además, la sudoración contribuye a la eliminación de pequeñas cantidades de metales, aunque nunca debe considerarse el mecanismo principal.
Como desintoxicar mi cuerpo de metales pesados sin riesgos
Muchas personas buscan protocolos intensivos o suplementos “detox” sin saber que algunos pueden ser contraproducentes. El uso indiscriminado de quelantes sin supervisión médica puede movilizar metales almacenados y redistribuirlos a órganos sensibles.
Las estrategias seguras pasan por reforzar hábitos sostenidos en el tiempo, no por intervenciones agresivas de corta duración. En casos de sospecha real de intoxicación, el diagnóstico debe confirmarse mediante pruebas médicas específicas y el tratamiento debe ser dirigido por un especialista.
Cómo eliminar el grafeno del cuerpo: qué dice la ciencia
Uno de los temas más buscados actualmente es cómo sacar el grafeno del cuerpo o cómo eliminar el grafeno del cuerpo. Es importante ser claros: no existe evidencia científica sólida de que el grafeno se acumule en el organismo ni de que sea una toxina presente de forma generalizada en humanos.
El grafeno es un material estudiado en entornos industriales y de investigación, pero no hay pruebas clínicas que justifiquen protocolos de desintoxicación específicos. Gran parte de la información que circula procede de teorías no contrastadas.
Desde un enfoque médico riguroso, no se recomienda ningún tratamiento para “eliminar grafeno” porque no existe un problema demostrado que tratar. Mantener hábitos saludables y evitar la exposición a contaminantes reales es la estrategia más sensata.
Cuándo sospechar una intoxicación por metales pesados
Aunque no es frecuente, existen situaciones en las que puede ser necesario estudiar una posible sobrecarga de metales. Algunos signos que pueden justificar una valoración médica incluyen síntomas neurológicos persistentes, alteraciones renales inexplicables, anemia sin causa clara o antecedentes de exposición laboral.
Las pruebas deben ser solicitadas e interpretadas por un profesional sanitario, ya que los resultados aislados sin contexto pueden inducir a errores y preocupaciones innecesarias.
Como sacar metales pesados de tu cuerpo con ayuda médica
En los casos confirmados, el tratamiento puede incluir quelación médica controlada, cambios dietéticos específicos y seguimiento analítico. Estos procedimientos no son preventivos ni se aplican de forma general, solo cuando existe una indicación clara.
El papel del especialista es clave para evitar tratamientos innecesarios y garantizar la seguridad del paciente.
Un enfoque realista para cuidar la salud a largo plazo
La eliminación de toxinas no depende de soluciones rápidas, sino de la coherencia en los hábitos diarios. Alimentación equilibrada, ejercicio, descanso y control médico periódico son las herramientas más eficaces para proteger al organismo frente a contaminantes ambientales.
Cuando existen dudas sobre síntomas persistentes o exposición a sustancias tóxicas, una valoración médica adecuada permite aclarar la situación con datos objetivos y evitar decisiones basadas en el miedo.
En SaludOnNet es posible acceder a médicos especialistas, análisis clínicos y consultas sin esperas, lo que facilita un abordaje riguroso y personalizado ante cualquier preocupación relacionada con la salud ambiental y metabólica.
Guía sobre cómo actuar ante un atragantamiento
El atragantamiento es una situación de emergencia que puede ser muy peligrosa si no se trata de inmediato. Aunque la mayoría de las personas no se atragantan habitualmente, es algo que suele ocurrir con relativa frecuencia. Por eso es importante conocer cómo actuar ante un atragantamiento, así como los factores de riesgo y los pasos a seguir para prevenirlo y tratarlo.
Un estudio reciente realizado por investigadores de la Universidad de Granada y publicado en el British Medical Journal (BMJ) analizó los datos de los hospitales españoles para determinar con qué frecuencia se atragantan las personas en España. Los resultados mostraron que cada año se registran alrededor de 10.000 casos de atragantamiento. Esto significa que cada día se presentan alrededor de 27 casos de atragantamiento en el país, siendo la segunda causa de muerte no natural.
Los resultados también pusieron de manifiesto que los niños menores de 5 años y los mayores de 65 años son los más propensos a atragantarse.
Qué es un atragantamiento
Un atragantamiento es una obstrucción de la vía aérea superior que impide la respiración normal, causada por un cuerpo extraño o una enfermedad. Es una situación de emergencia médica que puede poner en peligro la vida de una persona, al provocar asfixia e incluso muerte. Está producido por un mecanismo incorrecto de deglución.
Los alimentos sólidos son la principal causa de atragantamiento en España, debido a que son más difíciles de tragar y pueden bloquear las vías respiratorias. También son motivo de atragantamiento otros objetos como monedas o juguetes, que se atascan en la garganta o en la tráquea. Estos pueden bloquear el paso del aire a los pulmones, causando asfixia.
Es importante saber cómo actuar ante un atragantamiento para poder ayudar a una persona cuando le ocurre. La maniobra de Heimlich es una técnica de primeros auxilios que se usa de manera frecuente en estos casos. Consiste en aplicar presión en la zona superior del abdomen para ayudar a desalojar el objeto atascado en la garganta. Se puede realizar tanto en adultos como en niños.
Tipos de atragantamiento
Existen varios tipos de atragantamiento, cada uno con sus propias características y tratamientos.
Los principales tipos, en función de la causa que provoca el atragantamiento, son:
- Es una de las formas más comunes de atragantamiento. Ocurre cuando un objeto se atasca en la garganta, bloqueando el paso de aire. Puede estar causado por una variedad de objetos, desde alimentos (sólidos y líquidos) hasta juguetes. Si un objeto extraño se atasca en la garganta, es importante buscar ayuda médica inmediata. Su tratamiento incluye la extracción del objeto y si se complica, la intubación o la cirugía.
- Ocurre cuando una persona come algo a lo que es alérgica y le provoca una reacción en la garganta que puede causar hinchazón, lo que dificulta la respiración. Generalmente se usan medicamentos para reducir la hinchazón, así como una intubación para ayudar a la respiración.
- Se produce cuando la persona tiene una patología como el cáncer o el alzheimer, que puede causar dificultad para tragar y respirar. El tratamiento para el atragantamiento por enfermedad puede incluir medicamentos para reducir la hinchazón, así como una intubación para ayudar a la respiración.
- Se produce cuando hay una lesión en la garganta, como una fractura, y provoca una obstrucción. Se pueden usar medicamentos para reducir la hinchazón, así como una intubación para ayudar a la respiración.
Si atendemos a la forma en la que se produce el atragantamiento hablamos de:
- El atragantamiento parcial se refiere a una obstrucción parcial de la vía aérea superior. Esto puede causar dificultad para respirar, toser o hablar.
- El atragantamiento total es cuando hay una obstrucción completa de la vía aérea superior, lo que impide la respiración normal.
Síntomas después de un atragantamiento
Los atragantamientos pueden ser una experiencia aterradora, y los síntomas que siguen asustan mucho. Si bien algunos son normales, otros pueden ser una señal de una afección más grave. Es importante conocer los síntomas después de un atragantamiento para poder actuar de forma rápida y eficaz. Las señales más comunes son:
- Se debe a que el cuerpo intenta expulsar el objeto atascado en la garganta. La tos puede ser leve o intensa, y puede durar varios minutos.
- Es un síntoma grave que puede aparecer después de un atragantamiento. Esto se debe a que el objeto atascado puede bloquear la vía aérea.
- Algunas personas pueden experimentar dificultad para tragar porque el objeto atascado puede haber irritado la garganta. Puede durar varios días.
- El objeto atascado puede haber irritado la garganta. El dolor de garganta puede ser leve o intenso, y puede durar varios días.
- Sonidos de ahogo.
- Cambios en el color de la piel y los labios (azulada).
- Pérdida de conciencia.
- Dificultad para hablar.
- Fiebre. Se produce porque el cuerpo está luchando contra una infección. Si la fiebre es alta o persiste durante varios días, es importante consultar a un médico.
- Si se experimentan estos síntomas de atragantamiento, es importante buscar atención médica inmediata. El tratamiento temprano puede ayudar a prevenir complicaciones graves.
Consecuencias del atragantamiento
El atragantamiento tiene graves consecuencias para la salud. Si no se trata de inmediato, puede incluso causar la muerte. Si el objeto se atasca en la garganta, bloquea el paso de aire, lo que puede provocar asfixia y llevar a la muerte. Además, el objeto puede dañar la garganta, los pulmones y el esófago, lo que causaría infecciones, lesiones y otros problemas de salud.
Si no se realizan los primeros auxilios adecuados en un atragantamiento, la persona puede sufrir graves lesiones, incluso la muerte. El atragantamiento puede bloquear la vía respiratoria y privar al cuerpo de oxígeno, lo que puede provocar daños cerebrales, paro cardíaco y muerte. Por lo tanto, es importante que se realicen los primeros auxilios adecuados para prevenir lesiones graves o la muerte.
Así, siempre hay que tomar medidas para prevenir el atragantamiento, sobre todo en el caso de los niños. Esto incluye:
- Supervisar a los niños menores de 4 años cuando comen.
- Asegurarse de que los alimentos estén cortados en trozos pequeños
- No dejar que los niños jueguen con objetos pequeños.
Si una persona se atraganta, es importante actuar rápidamente. Esto incluye golpear la espalda para intentar desatascar el objeto, o llamar al teléfono de emergencias para obtener ayuda médica.
Primeros auxilios ante un atragantamiento
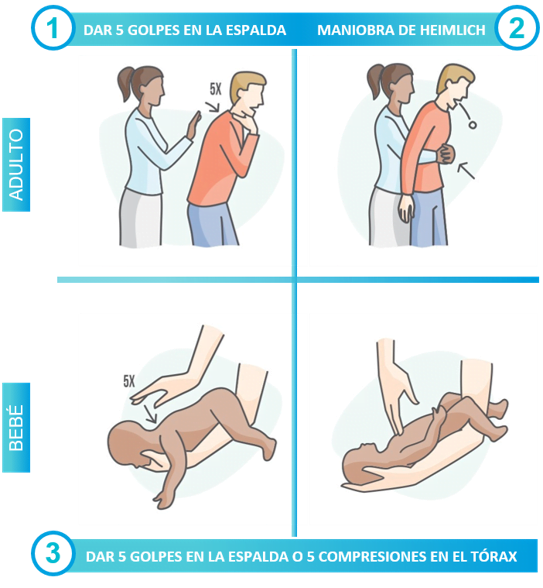
En caso de atragantamiento, es importante actuar de forma rápida. Si la persona no puede respirar, hay que realizar la maniobra de Heimlich. Esta maniobra consiste en colocar una mano en la parte superior del abdomen de la persona y presionar hacia arriba con un movimiento rápido. Cuando es un niño, hay que colocar una mano en la parte superior del abdomen y presionar hacia abajo con un movimiento rápido.
Si la maniobra de Heimlich no funciona, hay que golpear la espalda de la persona con la palma de la mano. Esto puede ayudar a desalojar el objeto atascado en la garganta.
Cómo actuar ante un atragantamiento
Ante la pregunta qué hacer en caso de atragantamiento e importante saber que el tiempo es crucial. Los primeros auxilios para el atragantamiento incluyen la realización de la maniobra de Heimlich, que consiste en presionar el abdomen para expulsar el objeto atascado.
El tratamiento para el atragantamiento puede incluir la realización de una endoscopia para extraer el objeto atascado, o la realización de una cirugía para abrir la tráquea y extraer el objeto.
5 golpes en la espalda
Una de las formas más comunes de tratar el atragantamiento es con los cinco golpes en la espalda. Esta técnica de primeros auxilios se ha utilizado durante muchos años para ayudar a desbloquear la vía aérea de una persona atragantada. Se realiza colocando la palma de la mano en la parte superior de la espalda de la persona atragantada y dando cinco golpes fuertes con la palma de la mano.
Los cinco golpes en la espalda son una técnica segura y eficaz para tratar el atragantamiento. Se puede realizar en adultos, niños y bebés. Sin embargo, hay algunas precauciones que se deben tomar antes de realizarla. Por ejemplo, es importante asegurarse de que la persona atragantada esté consciente y que no esté sufriendo una lesión en la espalda.
No obstante, los cinco golpes en la espalda no siempre funcionan para desbloquear la vía aérea de una persona atragantada. Por lo tanto, es importante buscar ayuda médica inmediata si esta técnica no funciona.
Maniobra de Heimlich
¿Qué es la maniobra de Heimlich? Es una técnica de primeros auxilios que se usa para ayudar a una persona que está atragantada. Ante la duda sobre cómo hacer la maniobra de Heimlich es necesario conocer que se realiza colocando los brazos alrededor de la cintura del paciente, haciendo un puño y situándolo justo encima del ombligo, luego aplicando una presión rápida hacia adentro y arriba para generar suficiente presión intratorácica y expulsar el cuerpo extraño. Esta maniobra fue desarrollada por el Dr. Henry Heimlich en 1974 y se ha convertido en una de las técnicas de primeros auxilios más conocidas y utilizadas.
La maniobra de Heimlich es una maniobra que se usa en caso de atragantamiento. Una técnica sencilla que cualquier persona puede aprender porque puede salvar vidas. Se puede realizar en adultos, niños y bebés y debe hacerse inmediatamente si una persona está atragantada.
Sería deseable que todos los adultos y niños mayores de 12 años supieran realizar la maniobra de Heimlich.
Qué no hacer nunca ante un atragantamiento
Los atragantamientos pueden tener consecuencias graves, como lesiones en la garganta, daños en los pulmones o incluso la muerte. Por lo tanto, hay que saber cómo actuar ante un atragantamiento para poder ayudar a la persona afectada.
Un atragantamiento puede ser una situación de emergencia potencialmente mortal si no se trata correctamente. Es importante saber qué hacer y qué no hacer si alguien se atraganta.
- Nunca debe intentar realizar una maniobra de Heimlich en una persona que se está ahogando. Esto puede ser peligroso y puede empeorar la situación.
- No debe intentar forzar al individuo a vomitar. Puede ser peligroso y empeorar la situación.
¿Qué hacer si la persona pierde el conocimiento?
Si una persona atragantada pierde el conocimiento, es importante actuar rápidamente para evitar que la situación empeore. Primero, hay que llamar al servicio de emergencias. Mientras se espera, hay que intentar ayudar a la persona a expulsar el objeto atragantado. Esto se puede hacer dando una palmada en la espalda de la persona. También se puede realizar la maniobra de atragantamiento para intentar desatascar la vía respiratoria.
Si la persona no responde, hay que colocarla en posición de recuperación y comprobar si respira. Si no respira, hay que realizar el RCP (reanimación cardiopulmonar).
¿Qué hacer si te atragantas y estás solo?
¿Te has atragantado y estás solo? No te preocupes, hay algunas cosas que puedes hacer para ayudarte a desatascar tu garganta. Estos consejos te ayudarán a aliviar la sensación de ahogo y a respirar de nuevo con normalidad.
- Intenta toser. Esta es la primera línea de defensa para desatascar tu garganta. Tose con fuerza para tratar de expulsar el objeto que te ha atragantado.
- Bebe agua. Si no puedes toser, trata de beber agua. Esto ayuda a empujar el objeto hacia abajo.
- Intenta usar la técnica de Heimlich. Si el agua no funciona, trata de usar esta técnica, que consiste en colocar tus manos juntas en la parte superior de tu abdomen y presionar con fuerza hacia arriba. Esto puede ayudar a desatascar tu garganta.
- Llama a una ambulancia. Si nada de lo anterior funciona, es importante que llames a una ambulancia.
Cómo actuar ante un atragantamiento de un niño o bebé
Un atragantamiento en un niño o bebé puede ser una situación aterradora para los padres. Si bien la mayoría de los atragantamientos se resuelven por sí solos, es importante saber cómo actuar ante un atragantamiento de un niño o bebé.
Las pautas a seguir serían las siguientes:
- Mantener la calma. Si el niño o bebé está atragantándose, hay que intentar tranquilizarlo para que no se asuste.
- Sentarlo e inclinarlo hacia adelante. Se realiza cuando el niño o bebé está consciente para que el objeto atragantado salga.
- Ayudarlo a expulsar el objeto.
- Colocarlo boca abajo sobre la rodilla y darle 5 golpes en la espalda con la palma de la mano, si tiene menos de 1 año.
- Ponerlo de pie y darle 5 golpes en la espalda con la palma de la mano, si tiene más de 1 año.
- Realizar la maniobra de Heimlich en niños.
- Llamar a urgencias si el niño o bebé está inconsciente.
Cómo prevenir un atragantamiento
Para saber cómo prevenir un atragantamiento, es importante tener en cuenta algunas medidas de seguridad. Por ejemplo, los niños deben comer alimentos adecuados para su edad y los objetos pequeños deben mantenerse fuera del alcance de los niños.
La prevención del atragantamiento es la mejor forma de evitar esta emergencia médica. Esto incluye supervisar a los niños mientras comen, evitar el uso de objetos pequeños que puedan ser aspirados, y asegurarse de que los alimentos estén cortados en trozos pequeños.
El atragantamiento es una emergencia médica que puede ser fatal si no se trata de inmediato. Por suerte, hay algunas cosas que puedes hacer para prevenir un atragantamiento. Estos consejos te ayudarán a mantenerte a salvo.
- Corta los alimentos en trozos pequeños. Los alimentos grandes pueden ser difíciles de tragar y pueden bloquear la garganta.
- Come despacio. Trata de comer despacio y masticar bien los alimentos.
- con los alimentos. Los líquidos ayudan a tragar los alimentos más fácilmente. Bebe un poco de agua o jugo con los alimentos.
- Bebes líquidos con los alimentos. Los líquidos ayudan a tragar los alimentos más fácilmente. Bebe un poco de agua o jugo con los alimentos.
- Evita distracciones. No trates de comer mientras estás viendo la televisión o hablando con alguien.
Siguiendo estos consejos, puedes ayudar a prevenir un atragantamiento. Si alguien se atraganta, busca ayuda médica de inmediato. En SaludOnNet podemos ayudarte gracias a los profesionales que tenemos en nuestro portal.
Cómo tomar la tensión en casa correctamente: errores frecuentes
Medirse la tensión arterial en casa se ha convertido en una práctica habitual. Cada vez más personas disponen de tensiómetros digitales y los utilizan para controlar su salud cardiovascular, especialmente cuando existe antecedente de tensión alta, mareos, palpitaciones o seguimiento médico. Sin embargo, una medición incorrecta puede dar lugar a valores erróneos que generan preocupación innecesaria o, por el contrario, una falsa sensación de tranquilidad.
Desde el punto de vista de la educación sanitaria, saber cómo tomar la tensión en casa correctamente es tan importante como disponer de un buen aparato. La postura, el momento del día, el estado físico previo o incluso pequeños gestos influyen de forma directa en el resultado. Muchos de los valores alterados que se detectan en domicilio no se deben a un problema real de salud, sino a errores frecuentes en la medición.
Por qué es importante tomarse bien la tensión en casa
La tensión arterial no es una cifra fija. Cambia a lo largo del día y responde a múltiples estímulos: actividad física, estrés, alimentación, descanso o consumo de determinados medicamentos. Por este motivo, una medición puntual mal realizada puede no reflejar la realidad.
Cuando no se sigue una técnica adecuada al tomar la tensión en casa, pueden aparecer situaciones como:
- Valores más altos de lo real, que generan alarma.
- Registros bajos que no se corresponden con el estado real.
- Resultados muy variables de una medición a otra.
- Dudas sobre si existe o no un problema de tensión arterial.
Desde enfermería se insiste en que aprender cómo tomarse la tensión en casa de forma correcta mejora la fiabilidad de los registros y facilita el seguimiento médico.
Cuándo es mejor medir la tensión arterial
Uno de los errores más habituales es medir la tensión en cualquier momento, sin tener en cuenta el contexto. El momento del día y la situación previa influyen de manera directa en los valores.
Lo más recomendable es:
- Medir la tensión siempre a la misma hora.
- Hacerlo en un ambiente tranquilo.
- Evitar mediciones justo después de comer, fumar o hacer ejercicio.
- Esperar al menos cinco minutos sentado antes de colocar el manguito.
Muchas personas se preguntan cómo tomar la tensión en casa y olvidan que la preparación previa es tan importante como la técnica en sí. Una medición tras subir escaleras o en un momento de nervios puede elevar artificialmente la cifra.
Postura correcta para tomar la tensión en casa
La postura es clave y uno de los errores más frecuentes. Para obtener valores fiables, es importante seguir una serie de pautas básicas.
La posición correcta incluye:
- Estar sentado, con la espalda apoyada.
- Pies apoyados en el suelo, sin cruzar las piernas.
- Brazo relajado y apoyado a la altura del corazón.
- Manguito colocado directamente sobre la piel, no sobre la ropa.
Cuando el brazo queda colgando o elevado en exceso, la lectura puede variar varios puntos. Desde enfermería se observa con frecuencia que muchas personas se toman la tensión de pie o tumbadas, lo que altera los resultados.
Cómo colocar correctamente el manguito del tensiómetro
El manguito debe ajustarse bien al brazo, sin apretar en exceso ni quedar suelto. Una colocación incorrecta es una de las principales causas de errores al tomar la tensión en casa.
Aspectos importantes a tener en cuenta:
- El manguito debe colocarse unos dos centímetros por encima del pliegue del codo.
- El tubo de aire debe quedar alineado con la cara interna del brazo.
- El tamaño del manguito debe ser adecuado al perímetro del brazo.
Un manguito demasiado pequeño puede dar cifras falsamente elevadas, mientras que uno grande puede infraestimar la tensión. Este detalle suele pasarse por alto cuando se compra un tensiómetro sin asesoramiento.
Errores frecuentes al tomar la tensión en casa
Aunque el procedimiento parece sencillo, existen errores muy habituales que se repiten en la mayoría de los domicilios.
Entre los más comunes se encuentran:
- Medir la tensión con prisas o nervios.
- Hablar durante la medición.
- Cruzar las piernas.
- Apoyar el brazo en el aire.
- Colocar mal el manguito.
- Repetir mediciones seguidas sin descanso.
Cuando se realizan varias mediciones consecutivas sin esperar uno o dos minutos entre ellas, los valores pueden variar de forma significativa. Lo adecuado es realizar dos tomas separadas y anotar la media.
Cuántas veces conviene tomarse la tensión
No es necesario tomarse la tensión varias veces al día si no existe una indicación médica concreta. Un exceso de controles puede aumentar la ansiedad y provocar interpretaciones erróneas.
En general, se recomienda:
- Una o dos mediciones al día en seguimiento.
- Registrar los valores en una libreta o aplicación.
- Evitar controles repetidos sin motivo.
Desde el ámbito de la enfermería se aconseja centrarse más en la tendencia de los valores que en cifras aisladas.
Diferencias entre tensión en casa y en consulta
Muchas personas observan que la tensión medida en casa es diferente a la registrada en consulta médica. Esta diferencia es frecuente y tiene explicación.
En consulta puede aparecer lo que se conoce como “efecto bata blanca”, un aumento de la tensión debido a nerviosismo o ansiedad. En casa, en cambio, el ambiente suele ser más relajado y los valores más representativos.
Por este motivo, aprender cómo tomar la tensión en casa correctamente aporta información muy valiosa para el seguimiento clínico y ayuda a tomar decisiones más ajustadas.
H2: Qué valores se consideran normales
Aunque los valores de referencia pueden variar según la edad y el contexto clínico, de forma general se consideran adecuados:
- Tensión sistólica por debajo de 130 mmHg.
- Tensión diastólica por debajo de 80 mmHg.
Es importante no interpretar los resultados de forma aislada. Una cifra puntual ligeramente elevada no implica necesariamente un diagnóstico de tensión alta. La valoración debe basarse en varios registros y en el contexto clínico global.
Cuándo consultar con un profesional sanitario
Existen situaciones en las que conviene no limitarse a la medición en casa y solicitar valoración profesional:
- Valores elevados de forma repetida.
- Mareos, dolor de cabeza o palpitaciones asociados.
- Dudas sobre la técnica de medición.
- Cambios recientes en la medicación.
- Embarazo o enfermedades crónicas.
Desde enfermería se ofrece un papel clave en la educación sanitaria, revisión de la técnica y seguimiento de la tensión arterial, resolviendo dudas y evitando errores frecuentes.
Medirse la tensión en casa es una herramienta útil cuando se hace bien. Una técnica adecuada evita confusiones, reduce la ansiedad y permite un control más fiable de la salud cardiovascular. Con pequeños ajustes en la postura, el momento del día y la forma de medir, los resultados cambian de forma notable.
En SaludOnNet es posible acceder a consultas de enfermería para aprender cómo tomar la tensión en casa correctamente, revisar registros domiciliarios y recibir orientación personalizada sin esperas, facilitando un seguimiento más seguro y eficaz de la tensión arterial.
Las bacterias del microbioma se transmiten en las relaciones sociales
Las interacciones sociales son una parte importante de nuestras vidas y ahora sabemos que también tienen un impacto significativo en nuestra salud. Un estudio reciente, por liderado por la Universidad de Trento (Italia) y que ha contado con investigadoras del Consejo Superior de Investigaciones Científicas (CSIC), ha descubierto que las interacciones sociales influyen en la composición de nuestro microbioma.
El microbioma humano es una comunidad de microorganismos que habita en el cuerpo humano y contribuye al funcionamiento del sistema inmunológico y digestivo, entre otros. Sin embargo, todavía hay mucho que aprender sobre cómo estas bacterias y otros organismos se adquieren y se transmiten entre las personas.
Tipos de microbiomas
El microbioma humano es una comunidad de microorganismos que se hallan en todas las superficies de nuestro cuerpo. Los principales microbiomas son:
- Intestinal. Comprende la comunidad de microorganismos que vive en el intestino humano.
- Cutáneo: Son los microorganismos que viven en la piel humana.
- Oral: Microorganismos que residen en la boca humana.
- Vaginal: Hace referencia a los microorganismos que viven en la vagina humana.
- Respiratorio: Microorganismos que están en el tracto respiratorio humano.
A más relaciones sociales mejor salud
Los investigadores han descubierto que las personas con una mayor cantidad de interacciones sociales tenían una mayor diversidad de microbios en su microbioma. Esto significa que contar con una red social más amplia puede ayudar a mantener una salud óptima. Además, también se ha visto que el tipo de interacciones sociales influye en la composición del microbioma.
Por ejemplo, las personas que pasan más tiempo con sus familiares tienen una mayor diversidad de microbios en su microbioma que aquellas que pasan más tiempo con sus amigos. Esto sugiere que el tipo de interacciones sociales que tenemos también puede tener un impacto en nuestra salud.
Asimismo, los investigadores han descubierto que el nivel de estrés también influye en la composición del microbioma. Las personas con un nivel de estrés más alto tenían una menor diversidad de microbios en su microbioma. Así, se pone de manifiesto que el estrés puede tener un efecto negativo en nuestra salud.
En el trabajo, los científicos han encontrado evidencia de un amplio intercambio del microbioma intestinal y oral relacionado con el tipo de relación y estilo de vida.
Microbioma intestinal
El microbioma intestinal es una comunidad de microorganismos que viven en el intestino humano y juegan un papel importante en la salud y el bienestar. Está compuesto por bacterias, hongos, virus y otros microorganismos. Estos microbios ayudan a digerir los alimentos, producen vitaminas y regulan el sistema inmunológico.
La primera transmisión del microbioma intestinal se produce durante el parto. Cuando el bebé nace, entra en contacto con los microbios de la madre, que se encuentran en la vagina, en la piel y en la leche materna. Este traspaso es esencial para el desarrollo de un sistema inmunológico saludable y para la digestión adecuada de los alimentos.
Además, la primera transmisión del microbioma intestinal también puede influir en el desarrollo de algunas enfermedades crónicas, como la obesidad, la diabetes y las enfermedades cardiovasculares. Diversos estudios señalan que los bebés que reciben el microbioma intestinal de su madre tienen un menor riesgo de desarrollar estas enfermedades.
El estudio ha confirmado que las bacterias del microbioma materno todavía se pueden detectar en personas mayores.
Cómo se produce la transmisión del microbioma intestinal
La transmisión del microbioma intestinal se produce de una persona a otra. Esto puede ocurrir de muchas maneras, aunque los principales contactos son:
- Directo. El análisis ha mostrado que los adultos adquieren bacterias a través de interacciones sociales. Así, las personas con las que estamos en contacto estrecho como familiares, amigos o compañeros de trabajo son una fuente importante de bacterias que contribuyen a nuestra salud.
- Con alimentos o agua contaminados.
- Con objetos contaminados.
- Inhalación de partículas de aire.
- Herencia genética.
- Exposición a los antibióticos.
La transmisión del microbioma intestinal es un tema de interés científico porque los microorganismos intestinales pueden afectar la salud de una persona. Estudios recientes han demostrado que el microbioma intestinal puede influir en diferentes aspectos como:
- El sistema inmunológico.
- El metabolismo.
- La digestión y la absorción de nutrientes.
- La producción de vitaminas.
- La resistencia a enfermedades.
Ámbito de transmisión del microbioma intestinal
La transmisión del microbioma intestinal es más común entre los miembros de una familia. Se produce porque estas personas viven en un entorno común, por lo que están expuestos a los mismos microorganismos. Además, comparten alimentos y objetos, lo que aumenta la probabilidad de transmisión. También ocurre en el caso de amigos y compañeros de trabajo.
No obstante, se sabe que el microbioma intestinal se puede transmitir entre personas que no están relacionadas. Ocurre porque los microorganismos intestinales pueden sobrevivir fuera del cuerpo humano durante un período de tiempo. Por lo tanto, es importante tomar medidas para prevenir la transmisión del microbioma intestinal.
Microbioma oral
El microbioma oral se transmite principalmente a través de la saliva, la cual contiene una gran cantidad de bacterias. Estas bacterias pasan de persona a persona cuando hay contacto directo con la boca, al compartir alimentos y utensilios, al besarse y al compartir cepillos de dientes. El microbioma oral también se puede transferir a través de la tos y los estornudos.
En conclusión, este estudio demuestra que las interacciones sociales dan forma a la composición de los microbiomas y tienen un impacto significativo en la salud. Por eso es importante mantener una red social saludable y equilibrada para conseguir una salud óptima. Además, también es bueno reducir el estrés para mantener el organismo a punto.
Si tienes dudas sobre este tema o cualquier otra de salud es bueno que acudas a un especialista en medicina para resolverlos. En SaludOnNet contamos con un cuadro médico extenso en el que elegir el mejor profesional para atenderte.
¿Qué significa bostezar y por qué es tan contagioso?
¿Alguna vez te has preguntado qué hay detrás del extraño y común fenómeno de bostezar? Aunque hay muchas teorías al respecto, la explicación exacta de esta actividad tan contagiosa aún no se sabe a ciencia cierta.
El bostezo es uno de los mecanismos de respuesta natural más vitales; es la forma en que el cuerpo responde a su entorno. Consiste en el acto involuntario de abrir la boca muy ampliamente, de manera profunda y prolongada, y exhalar o inspirar con un sonido característico. Normalmente afecta la respiración, ya que tira de los músculos de la mandíbula y de los pulmones para permitir que la boca se abra completamente.
Durante el bostezo, el ritmo respiratorio aumenta el volumen de aire inspirado. Esto causa una sensación ligeramente estimulante en el cerebro que ayuda a prevenir la somnolencia y mejorar los niveles de alerta. Una persona puede bostezar hasta 15 veces al día. Este gesto está estrechamente relacionado con el sueño, el cansancio, la monotonía y la falta de oxígeno.
Teorías sobre por qué bostezamos
Aunque los científicos aún no tienen una conclusión definitiva, existen varias teorías relacionadas con la causa de por qué bostezamos. Los estudios han demostrado que el bostezo está relacionado con los cambios en nuestro cuerpo y nuestras mentes. Lo más probable es que la teoría finalmente aceptada mezcle algunos puntos de cada, como la falta de oxígeno, el ciclo de sueño y la crisis de atención.
Teoría de la Hiperventilación Inversa
Según la Teoría de la Hiperventilación Inversa, propuesta por el Dr. Andrew C. Gallup, el bostezo es un reflejo evolutivo único que ayuda a los seres humanos a aumentar el rendimiento muscular y la resistencia al realizar tareas físicas y sucede como resultado de una crisis de oxigenación.
Los estudios realizados ponen de manifiesto que este gesto es una forma eficaz de alcanzar un aumento rápido en el suministro de oxígeno a los músculos, a través de un proceso de hiperventilación inversa. Esta teoría sugiere que el bostezo hace que los músculos se llenen más rápidamente de oxígeno, lo cual puede mejorar el rendimiento muscular. Por este motivo, juega un papel importante al aumentar la resistencia física, ya que el incremento de oxígeno mejora el tiempo de reacción.
En el estudio se explica que cuando estamos cansados, los niveles de oxígeno disminuyen. Si bostezamos ayudamos a elevar los niveles de oxígeno mediante la inhalación forzada del aire, involucrando la expansión de los pulmones. Esto a su vez hace que los músculos reciban mayores cantidades de oxígeno.
Teoría energética
Esta teoría establece que el bostezo se produce cuando el cuerpo pierde energía. Podríamos bostezar si hemos tenido una noche difícil o hemos estado trabajando mucho tiempo físicamente. Una solución para aumentar la energía es hacerlo para que el cuerpo se refresque.
Teoría térmica
Esta teoría sugiere que el bostezo está relacionado con el mantenimiento de la temperatura óptima del cerebro. Se cree que cuando hay un cambio brusco en la temperatura del cuerpo, nuestro cerebro envía una señal para que empecemos a bostezar. Así, bostezamos para traer oxígeno fresco al cerebro, lo que ayuda a disminuir la temperatura de esta área y mantenerla estable. El bostezo, también, contribuye a mejorar la circulación del cerebro y proporciona un estímulo muscular para mantener el tono suficiente del tejido para permear la sangre.
Teoría de alerta
La teoría de una alerta de bostezo (TAB) sugiere que es una forma de extender los sentidos en un intento de mejorar la vigilancia ante un posible peligro. Según esta teoría, cuando bostezamos estamos alertando al sistema nervioso para que el cuerpo esté preparado ante una amenaza potencial. Sugiere que es una forma de prepararse para la actividad de lucha o de huida que el organismo pueda necesitar para salir de una situación peligrosa.
También se basa en el hecho de que los mamíferos tienen un control de emociones ligadas al bostezo, como la ansiedad y la evitación. Esto indica que el bostezo tiene un efecto relajante, que puede disminuir la ansiedad en situaciones estresantes. Cuando estamos emocionalmente estresados o aburridos, puede ayudar a que el cerebro se enfoque y vuelva a la realidad
Teoría hemodinámica
Sostiene que es una respuesta fisiológica a una disminución del flujo sanguíneo cerebral. Esta teoría fue propuesta por primera vez en 1973 por el Dr. Robert W. Provine. Según indicaba, cuando el flujo de sangre cerebral disminuye, los receptores periféricos envían señales al cerebro para estimular un bostezo. Esto genera una ligera presión sobre el tejido vascular cerebral que mejora la circulación sanguínea hacia el cerebro. Esto mejora el suministro de oxígeno y nutrientes en el cerebro, lo que ayuda a mantener un nivel óptimo de atención y vigilancia.
La teoría hemodinámica se ha convertido en el modelo dominante para explicar la conducta bostezante. Los estudios han encontrado evidencia de que bostezar es una respuesta fisiológica a la disminución del flujo sanguíneo cerebral. También sugiere que es un mecanismo de respuesta al estrés físico y mental, así como una forma de regulación térmica.
¿Por qué se contagia el bostezo?
El reflejo contagioso es un fenómeno comúnmente observado tanto en humanos como en animales. Si alguien bosteza cerca de nosotros o vemos a otra persona bostezando, es muy probable que también lo hagamos.
Así, se cree que contagiarse de bostezar es un reflejo instintivo de los seres humanos que se debe a la empatía. Un estudio ha demostrado que el contagio se produce en más del 50 por ciento de los casos. Esto sugiere que el cuerpo está diseñado para ser muy sensible al comportamiento de los demás.
Los científicos tienen varias teorías en torno al contagio del bostezo. Estas son algunas de ellas.
Teoría de empatía
Sugiere que se contagia cuando interpretamos el comportamiento de los demás y notamos emociones y situaciones similares. Esto causa que sintamos empatía y contagiemos el bostezo para estar unidos a los demás.
Durante el desarrollo evolutivo de los humanos, la empatía fue una herramienta importante para la supervivencia. Permitió a los seres humanos comprender mejor el comportamiento de sus compañeros de forma intuitiva y, en última instancia, formar relaciones y comunidades más fuertes. El bostezo es una de muchas actividades contagiosas, lo que significa que podemos imitarlos inconscientemente. Esta es la razón por la que se propaga fácilmente, en una habitación llena de personas.
Teoría neuronal
Establece que contagiarse cuando se bosteza es un reflejo neuronal. La teoría de las redes neuronales sugiere que cuando vemos a alguien bostezar, los neurotransmisores se activan en la misma zona de nuestro cerebro como si lo estuviéramos haciendo nosotros mismos.
Teoría comunicativa
Indica que el bosteo se contagia como señal para la comunicación. Cuando una persona bosteza y provoca este acto en otros, es una señal de estar juntos. Esta teoría se refuerza por los estudios que vendrían a demostrar un mayor contagio del bostezo entre amigos que entre desconocidos.
Teoría de aburrimiento
Para esta teoría este acto involuntario es una forma de combatir el aburrimiento. Si una persona ve a alguien bostezar a su alrededor, se contagiará para ser parte de la situación. Esta teoría se sostiene con los estudios que muestran que se contagia aún con ligeros cambios de rutina.
¿Cómo podemos controlar el bostezo?
Aunque no hay una cura definitiva, hay formas sencillas de reducir la tendencia a bostezar en exceso. Estas formas incluyen:
- Dormir y descansar correctamente.
- Beber mucha agua para mitigar la fatiga.
- Aumentar la cantidad de ejercicio a realizar, ya que esta actividad promueve una mejor circulación sanguínea.
- Consumo de té estimulante, como el té verde o el té negro, para mantenerse alerta durante periodos de aburrimiento o cansancio.
- Salir al aire libre para luchar contra el cansancio y a mantener la atención.
- Realizar alguna tarea divertida para distraerse.
Preguntas frecuentes sobre el bostezo
A continuación, respondemos algunas cuestiones sobre el acto involuntario de bostezar.
¿El bostezo siempre se asocia con el cansancio?
No, aunque el aburrimiento y la fatiga pueden contribuir, también puede ser causado por una variedad de razones, como el estrés, la ansiedad y el aburrimiento.
¿Qué remedios se recomiendan para controlar el bostezo?
Incluyen beber mucha agua, dormir bien y aumentar la cantidad de ejercicio. Además, el té estimulante como el té verde puede ayudar a combatir el cansancio.
¿Es el bostezo contagioso solo entre humanos?
No, los estudios han demostrado que el contagio ocurre también entre animales. Se ha notado que una gran cantidad de especies que comparten comportamientos relacionados, incluyendo los primates, los reptiles, los búhos, los zorros e incluso los perros.
¿Se contagia el bostezo más entre amigos?
Los estudios muestran que el contagio es más común entre amigos. Esto se cree que es un reflejo instintivo que nos mantiene conectados con los demás.
En conclusión, el bostezo es una expresión común durante una gran cantidad de situaciones, desde la fatiga hasta el aburrimiento, sin causa exacta. Si bostezas con mucha frecuencia puede que tengan cansancio, estrés, fatiga o falta de oxígeno, entre otras causas. Si estás preocupado puedes acudir al médico para contarle tu experiencia y que te indique cómo puedes reducir este acto involuntario. En SaludOnNet puedes comprar una consulta con un médico general desde 15 euros, eligiendo entre más de 4000 clínicas y hospitales de toda España.
¿Para qué sirve la benzocaína?
La benzocaína se utiliza como anestésico local para el alivio temporal de la irritación y el dolor menores asociados a afecciones bucales y de garganta, como úlceras, procedimientos dentales menores, punciones con aguja y molestias causadas por prótesis dentales u ortodoncia.
Este compuesto químico, que es la benzocaína, es muy útil y seguro y actúa bloqueando la transmisión de los impulsos nerviosos en la zona de la aplicación. De esta forma se insensibiliza la zona y se consigue calmar el dolor.
Se absorbe lentamente iniciando su acción de forma inmediata. La duración es de unos 10-20 minutos y se presenta en diferentes formatos Los principales son:
- Pastillas para disolver en la boca, que actúan de manera local.
- Soluciones para pulverización bucal. En la benzocaína spray se aprieta el pulsador durante medio segundo orientando la cánula hacia la zona que se desee anestesiar, o bien se empapa un algodón con varias pulsaciones y se mantiene en contacto con la zona a anestesiar durante varios minutos.
- Benzocaína Gel.
- Enjuagues bucales.
- Pomada.
En qué casos está indicada la benzocaína
La benzocaína bloquea el inicio y la conducción de impulsos nerviosos al conseguir una disminuir de la permeabilidad del canal de sodio.
Está indicada en diferentes casos. Los principales son:
- Como anestésico tópico en la mucosa oral, incluyendo lesiones como úlceras bucales, cortes menores, procedimientos dentales menores, punciones con aguja, y molestias asociadas al uso de prótesis dentales u ortodoncia.
- También se utiliza para facilitar procedimientos clínicos como la exploración oral y la colocación de dispositivos dentales.
La dosis recomendada para adultos, adolescentes y niños mayores de 6 años es aplicar el producto en la zona afectada hasta 4 veces al día, evitando exceder esta frecuencia y no usar en menores de 2 años por riesgo de metahemoglobinemia. En niños menores de 12 años, se recomienda supervisión adulta. No se debe usar por más de 7 días consecutivos salvo indicación médica.
Benzocaína en las relaciones sexuales
Para los hombres que buscan que sus relaciones sexuales duren más tiempo, se comercializan unos preservativos que tienen incorporado este anestésico. La benzocaína en el condón busca retardar la eyaculación, ya que reduce la sensibilidad del glande.
La benzocaína como retardante solo está presente en el interior del preservativo y no es visible ni se nota. Estos anticonceptivos masculinos están diseñados sobre todo para los hombres que tienen problemas de eyaculación precoz. La parte negativa es que a veces no permite disfrutar del acto sexual.
Efectos adversos de la benzocaína
La gran mayoría de los anestésicos locales presenta una eficacia elevada y su uso es habitual en el día a día. No obstante, como cualquier medicamento, no son inocuos y tienen efectos adversos. Las reacciones pueden surgir como causa de una dosificación excesiva o por la absorción rápida, así como por las características del enfermo. Incluyen sensibilización por contacto y angioedema (por reacción alérgica o dermatitis de contacto), escozor, picor, hinchazón o enrojecimiento dentro de la boca o alrededor de ella.
Los efectos adversos que se concentran sobre todo en:
- Sistema nervioso central. La mayoría de los anestésicos locales originan tanto efectos estimulantes como depresores del sistema nervioso central. A concentraciones bajas predominan los depresores, pero cuando aumentan se incrementan los efectos estimulantes, lo que puede producir inquietud o temblor.
- Sistema cardiovascular. Los anestésicos locales son capaces de deprimir la musculatura cardiaca, siendo útiles en el tratamiento de las arritmias.
- Reacciones de hipersensibilidad, que pueden desembocar en la aparición de dermatitis alérgica.
- Signos de reacción alérgica como sarpullidos, urticaria, ampollas, descamación, problemas para respirar, hablar o tragar, opresión en el pecho e hinchazón de boca, lengua o garganta.
- Síntomas de metahemoglobinemia en el uso oral. Los principales son:
- Color azul o gris en los labios, las uñas o la pie.
- Latido cardíaco anormal y convulsiones.
- Dolor de cabeza fuerte.
- Somnolencia y cansancio.
La benzocaína no debe usarse en niños menores de 2 años; esto es, no está indicada como alivio ante las molestias que causa la aparición de los dientes en los bebés.
En el caso de las embarazadas el médico debe estudiar el riesgo- beneficio de su uso, así como en mujeres que practiquen la lactancia materna, ya que se desconoce si la benzocaína es excretada con la leche de la madre.
Combinación con otros medicamentos
No se debe administrar la benzocaína de forma conjunta con:
- Sulfamidas. Se opone al efecto antibacteriano de las sulfamidas.
- Hialuronidasa: incrementa la incidencia de la reacción sistémica de la benzocaína.
- Inhibidores de la colinesterasa: inhibe el metabolismo de la benzocaína.
Asimismo, también puede aparecer una reacción cruzada, que incluso llegue a producir anafilaxis, cuando se mezcla la benzocaína con otros anestésicos locales tipo éster, sulfonamidas, tiazidas, colorante tipo paraamino, glicero paraminobenzoato (glicero PABA), ácido paraminobenzoico, ácido paraminosalicilico y mepricaina.
Las personas sensibles a la benzocaína pueden tener problemas con algunos tintes de pelo, provocando una dermatitis de contacto grave.
Si tienes dudas de cómo utilizar la benzocaína o cómo funciona otro tipo de anestesia, como la anestesia general, te recomendamos que acudas a un médico para que pueda orientarte. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites, sin esperas y a unos precios muy ajustados.
¿Por qué se hinchan los tobillos? Causas frecuentes y riesgos
La aparición de tobillos hinchados es una situación muy común que puede afectar a personas de cualquier edad. En la mayoría de los casos se trata de un problema benigno y pasajero, pero en otros puede ser la señal de que algo no está funcionando correctamente en el organismo. Entender por qué se hinchan los tobillos ayuda a identificar cuándo es suficiente con aplicar medidas sencillas y cuándo conviene consultar con un profesional sanitario.
La hinchazón de los tobillos suele estar relacionada con la acumulación de líquidos en los tejidos, un fenómeno conocido como edema. Esta retención puede aparecer de forma puntual, por ejemplo tras pasar muchas horas de pie, o mantenerse en el tiempo debido a problemas circulatorios, hormonales o sistémicos.
Qué significa tener los tobillos hinchados
Desde el punto de vista médico, un tobillo hinchado es el resultado de un desequilibrio entre la entrada y la salida de líquidos en los tejidos. Normalmente, el sistema circulatorio y el sistema linfático se encargan de mantener ese equilibrio, pero cuando fallan o se ven sobrecargados, el líquido se acumula en las zonas más bajas del cuerpo, como los pies y los tobillos.
Esta hinchazón puede presentarse en uno o ambos tobillos, ser blanda al tacto o acompañarse de sensación de pesadez, tirantez en la piel o dificultad para calzarse. En ocasiones se extiende hacia las piernas, dando lugar a lo que se conoce como edema en piernas o hinchazón de piernas.
Por qué se hinchan los tobillos: causas más habituales
Existen múltiples razones que explican por qué se hinchan los tobillos. Algunas son transitorias y otras requieren valoración médica.
1. Retención de líquidos y problemas circulatorios
Una de las causas más frecuentes de tobillos hinchados es la dificultad del retorno venoso. Cuando la sangre tiene problemas para regresar al corazón, tiende a acumularse en las extremidades inferiores.
Esto ocurre con más frecuencia en:
- Personas que pasan muchas horas sentadas o de pie sin moverse.
- Casos de insuficiencia venosa crónica.
- Situaciones de calor intenso, que dilatan los vasos sanguíneos.
En estos casos también es habitual que se hinchen los pies y tobillos al final del día, mejorando tras elevar las piernas.
2. Embarazo y cambios hormonales
Durante el embarazo aumenta el volumen sanguíneo y el útero ejerce presión sobre las venas de la pelvis, lo que dificulta el retorno venoso. Por este motivo, es habitual que aparezcan tobillos hinchados, especialmente en el tercer trimestre.
También los cambios hormonales asociados al ciclo menstrual, la menopausia o el uso de anticonceptivos hormonales pueden favorecer la retención de líquidos y provocar tobillos hinchados de forma recurrente.
3. Lesiones, golpes o infecciones
Un tobillo hinchado puede ser consecuencia de una lesión local, como un esguince, una contusión o una sobrecarga muscular. En estos casos, la hinchazón suele ir acompañada de dolor, enrojecimiento o limitación del movimiento.
Las infecciones cutáneas, como la celulitis bacteriana, también pueden causar inflamación localizada y aumento de volumen en el tobillo o el pie.
4. Medicación
Algunos fármacos pueden provocar edema como efecto secundario. Entre los más habituales se encuentran:
- Antiinflamatorios no esteroideos.
- Corticoides.
- Antihipertensivos como los calcioantagonistas.
- Antidepresivos y algunos tratamientos hormonales.
Si la hinchazón aparece tras iniciar un tratamiento, conviene comentarlo con un médico para valorar alternativas.
5. Enfermedades cardíacas, renales o hepáticas
Cuando el edema es persistente, bilateral y no mejora con el descanso, puede estar relacionado con enfermedades sistémicas. En estos casos, el organismo pierde la capacidad de regular adecuadamente los líquidos.
Algunas patologías asociadas son:
- Insuficiencia cardíaca, donde el corazón no bombea la sangre con suficiente eficacia.
- Enfermedad renal, que dificulta la eliminación de líquidos.
- Enfermedades hepáticas, que alteran el equilibrio de proteínas en la sangre.
En estas situaciones, además de tobillos hinchados, pueden aparecer otros síntomas como fatiga, dificultad para respirar o hinchazón generalizada.
¿Es peligroso tener los tobillos hinchados?
Una de las preguntas más frecuentes es si es peligroso tener los tobillos hinchados. La respuesta depende de la causa y de la duración del síntoma.
No suele ser peligroso cuando:
- Aparece de forma ocasional.
- Mejora con el reposo y la elevación de las piernas.
- Se relaciona con calor, cansancio o estar muchas horas de pie.
Puede ser preocupante cuando:
- La hinchazón es persistente o va en aumento.
- Afecta solo a un tobillo sin causa aparente.
- Se acompaña de dolor intenso, enrojecimiento o calor local.
- Aparece junto a dificultad respiratoria o aumento rápido de peso.
En estos casos, es importante descartar problemas circulatorios graves, trombosis venosa o enfermedades sistémicas.
Por qué se hinchan los pies y tobillos al final del día
Muchas personas notan que los tobillos se hinchan más por la tarde o al final del día. Esto se debe a la acción de la gravedad, que favorece la acumulación de líquidos en las extremidades inferiores tras muchas horas en posición vertical.
La falta de movimiento, el uso de calzado inadecuado y una mala hidratación también contribuyen a que el edema sea más evidente en ese momento del día.
Qué hacer cuando se hinchan los tobillos
Cuando la hinchazón no está asociada a una enfermedad grave, existen medidas sencillas que ayudan a aliviar los síntomas y prevenir que se repitan.
Algunas recomendaciones útiles incluyen:
- Elevar las piernas por encima del nivel del corazón durante 15-20 minutos.
- Evitar permanecer mucho tiempo en la misma posición.
- Caminar de forma regular para activar la circulación.
- Usar medias de compresión si existe insuficiencia venosa.
- Reducir el consumo de sal en la dieta.
- Mantener una hidratación adecuada.
Estas medidas también forman parte de los pies hinchados remedios más utilizados en casos leves o moderados.
Edema en piernas y tobillos: cuándo consultar
El edema en piernas que se extiende desde los tobillos hacia arriba, especialmente si aparece de forma progresiva, merece una valoración médica. También conviene consultar cuando:
- La hinchazón no mejora en varios días.
- Aparece de manera brusca.
- Se asocia a cambios en la piel, como endurecimiento o coloración oscura.
- Existe antecedente de enfermedad cardíaca, renal o hepática.
Un diagnóstico adecuado permite identificar la causa y establecer el tratamiento más eficaz, evitando complicaciones.
Cómo se diagnostica la hinchazón de tobillos
El médico valorará la historia clínica, los hábitos de vida y los tratamientos habituales. En función del caso, puede solicitar:
- Análisis de sangre para evaluar función renal, hepática y cardíaca.
- Ecografía Doppler para estudiar la circulación venosa.
- Pruebas de imagen si se sospecha una causa local.
El objetivo es descartar patologías graves y orientar el tratamiento de forma personalizada.
Cuidar la circulación y la salud general
La hinchazón de tobillos no debe normalizarse cuando es persistente. Aunque en muchos casos no supone un riesgo inmediato, puede ser una señal temprana de que algo necesita atención. Mantener hábitos saludables, moverse con regularidad y prestar atención a los cambios del cuerpo es clave para prevenir problemas mayores.
En casos de hinchazón persistente de tobillos o piernas, una valoración médica evita retrasos en el diagnóstico y aporta tranquilidad. En SaludOnNet es posible acceder tanto a médicos de atención primaria como a especialistas en angiología, cardiología o nefrología, con cita rápida, precios cerrados y sin listas de espera, facilitando un estudio completo cuando es necesario.
¿Por qué soy zurdo?
Se llama zurdo a la persona que presenta una inclinación espontánea a usar el lado izquierdo del cuerpo, ya sea la mano o el pie. Es una característica ligada a la lateralidad, que se plasma en la distribución desigual de las habilidades motoras finas que hay entre la mano derecha e izquierda. En general el hemisferio contralateral controla la mano dominante, aunque la lateralidad implica redes cerebrales más complejas que un único hemisferio.
Actualmente en el mundo se estima que alrededor de un 15% de la población es zurda, lo que supone que más de 1 de cada 10 personas lo son. Es una cuestión de suerte, pero las probabilidades de ser diestro o zurdo están determinadas por la mano dominante de los padres en proporciones altas.
Los hijos de padres zurdos tienen mayor probabilidad de serlo, aunque los porcentajes varían según estudios (generalmente 20-25% si uno de los padres es zurdo y más alto si lo son ambos).
Posible teoría de su origen
En el año 2017 investigadores alemanes de la Universidad Ruhr de Bochum publicaron un artículo en el que desvelaban el misterio de por qué somos zurdos o diestros. Según indicaron, la inclinación de cada persona está unida a la formación de la medula espinal en las primeras semanas de gestación, en torno a la octava semana.
Así, la médula espinal se inclina por un lado (derecho o izquierdo) debido a los estímulos externos activados por factores ambientales. Según han comprobado, en la semana 13 de gestación el feto ya elige cuál de los dos pulgares llevarse a la boca.
Teoría basada en modelo matemático
Un modelo matemático reciente indica que la proporción actual entre diestros y zurdos refleja un equilibrio entre las fuerzas competitivas y cooperativas en la evolución humana.
Ser zurdo tiene más beneficios en las actividades que implican a un rival, como un combate o los deportes de competición. En esta hipótesis del combate un desequilibrio en la población se traduce en una ventaja para los combatientes o atletas zurdos. Si las personas solo lucharan o compitieran, la selección natural haría que hubiese más zurdos hasta igualarse en número con los diestros. En un mundo exclusivamente competitivo el 50% de la población sería zurda.
Pero la evolución humana se ha forjado no solo a través del espíritu competitivo, sino también de la cooperación. En el golf, por ejemplo, solo el 4% de los jugadores es zurdo. Si la sociedad fuera solo cooperativa y no competitiva los zurdos terminarían desapareciendo.
Qué es ser ambidiestro
Una persona ambidiestra es la que tiene exactamente la misma habilidad para realizar tareas con la mano izquierda y la derecha.
Hay personas zurdas que son ambidiestras forzadas, porque antiguamente se obligaba a los zurdos a escribir y comer con la mano derecha. De hecho, todavía en muchas partes del mundo es una práctica común forzar a los niños a usar la mano que se considera más adecuada.
A lo largo de la historia los zurdos han sido obligados a adaptarse a un mundo pensado por y para diestros.
Si quieres leer más más artículos sobre salud te invitamos a que te des una vuelta por nuestro blog. Si lo que necesitas es acudir al médico, pero no tienes seguro privado, te animamos a que pruebes SaludOnNet. Podrás visitar a un especialista sin largas esperas y a un precio muy asequible.
Diferencias entre gripe y resfriado
Doctor ¿qué es lo que tengo? ¿Gripe o resfriado? Es muy común escuchar esta pregunta cuando se llega el frío, las temperaturas caen y los cuerpos empiezan a resentirse. Aunque ambas manifestaciones son procesos virales, producidas al entrar el organismo en contacto con un virus, hay que fijarse en los síntomas para distinguirlas. Para saber cómo diferenciar entre gripe y resfriado es importante prestar atención al cuadro clínico. Así, cuando hay manifestaciones en todo el cuerpo se habla de proceso gripal y cuando sólo existen síntomas respiratorios se hace referencia al catarro común o resfriado.
Mantoux, la prueba de la tuberculosis más utilizada
La tuberculosis es una enfermedad causada por la bacteria Mycobacterium tuberculosis, que ataca fundamentalmente a los pulmones. Se transmite por el aire y se propaga de persona a persona al toser, hablar, estornudar o cantar. Así, al contacto con alguien contagiado se pueden respirar las bacterias de la tuberculosis, facilitando que se metan en los pulmones.
La tuberculosis es una de las enfermedades transmisibles con más mortalidad, aunque es importante saber que se puede prevenir y curar. Esta patología puede afectar también, además de a los pulmones, al cerebro, la columna vertebral o los riñones.
Qué es la prueba del Mantoux
La prueba cutánea de la tuberculina (PT), que también recibe el nombre de Técnica de Mantoux, se realiza para determinar si una persona está infectada con las bacterias de la tuberculosis. Es decir, este test indica si ha habido exposición y contacto con la bacteria. Se realiza sobre la piel para ver cómo es la respuesta del paciente ante la exposición de los antígenos de la Mycobacterium tuberculosis. Consiste en inyectar una aguja con una sustancia denominada tuberculina, que desencadena una reacción alérgica en el paciente.
Cómo se realiza la prueba Mantoux
Para llevar a cabo la prueba de tuberculosis se realiza un cultivo durante 6 semanas con mycobacterium tuberculosis. Una vez se obtiene el crecimiento, se realiza un filtrado especial en el que se obtiene el PPD, que es el derivado proteico purificado de tuberculina, que se mide en unidades de tuberculina (T. U.).
El paciente debe acudir dos veces a consulta; una para realizar la prueba de Mantoux y otra para leer los resultados en la piel. Los pasos son los siguientes:
- Se administra el PPD de manera intradérmica, buscando una reacción cutánea que aparece cuando la persona ha estado expuesta al mycobacterium. Generalmente se inyecta en el antebrazo, limpiando bien la zona y sin anestesia.
- Se espera entre 48 y 72 horas para que aparezca la reacción alérgica del sistema inmunológico, al reconocer el antígeno.
- Se acude a consulta al cabo de 72 horas para que el profesional revise la reacción en la parte del brazo donde se inyectó la tuberculina. De esta forma determina si el resultado es positivo, en función de si existe induración o endurecimiento del tejido cutáneo y su tamaño.
Para la administración y lectura correcta del Mantoux se necesita:
- Derivado proteico purificado de tuberculina (PPD).
- Jeringa de 1 ml con aguja de bisel corto de calibre de 26-27 G.
- Torundas y guantes.
- Regla transparente, bolígrafo y hoja de registro.
Interpretación de los resultados
Tras la administración de la turberculina de manera intradérmica se produce un endurecimiento de la zona. El profesional sanitario debe comprobar que está elevada, endurecida o con hinchazón. De ser así, debe medir el tamaño con una regla transparente. Es importante tener en cuenta que solo el enrojecimiento no se considera parte de la reacción.
Se puede decir que es Mantoux positivo cuando aparece un endurecimiento plano en la zona del antebrazo, ligeramente elevado y con borde desigual. Si al medir el diámetro de esa induración es de unos 10 mm, la prueba es positiva.
Quién puede y quién debe hacerse esta prueba
La prueba de la tuberculina está recomendada para prácticamente todo el mundo: adultos, niños, bebés, mujeres embarazadas, personas con VIH y aquellas que han recibido la vacuna BCG. Eso sí, quienes han padecido alguna reacción grave con anterioridad a la prueba no deben volver a realizarla.
Las personas con bajo riesgo de infectarse con las bacterias de la tuberculosis no necesitan realizarse ninguna prueba de detección. No así quienes presentan riesgo. Estarían incluidos los siguientes grupos:
- Personas que han estado en contacto con alguien que tiene tuberculosis.
- Pacientes VIH o con un sistema inmune debilitado.
- Trasplantados que estén tomando inmunosupresores.
- Pacientes con otras patologías que usan inmunosupresores.
- Personas con síntomas: fiebre, sudores nocturnos, tos y pérdida de peso.
- Pacientes que ya han tenido tuberculosis.
- Residencias de ancianos.
- Pacientes con enfermedades renales crónicas.
- Quienes abusan de las drogas ilegales.
- Inmigrantes que hayan llegado hace menos de 5 años.
- Niños y adolescentes que convivan con personas de riesgo.
Resultados prueba tuberculosis
La prueba de tuberculosis puede ser negativa o positiva, en función del resultado que desprenda el Test Mantoux.
- Mantoux positivo: Confirma que el cuerpo de la persona está infectado con las bacterias de la tuberculosis. En este caso se debe realizar más pruebas para conocer si tiene la infección de tuberculosis latente o la enfermedad de tuberculosis. Esta última se puede diagnosticar con la historia clínica, el examen físico, una Rx de tórax y pruebas de laboratorio. Su tratamiento consiste en la toma de medicación, recetada por el médico. En el caso de que el paciente solo tenga la infección de tuberculosis latente el médico decide cuál es el mejor tratamiento para evitar que enferme de tuberculosis.
Es importante tener en cuenta que la PPD está constituida por antígenos no exclusivos de Mycobacterium tuberculosis y por otras microbacterias no tuberculosas (M. bovis, M. avium). Este hecho puede ser el responsable de falsos positivos ante un individuo con PT positiva.
- Mantoux negativo. Significa que no es probable que la persona tenga la infección de tuberculosis latente ni la enfermedad. En ocasiones hay falsos negativos cuando la tuberculina se administra a una persona años después de la infección. En estos casos es factible que la reacción inicial sea negativa.
Mezcla de Mantoux con otras vacunas
Se debe evitar la realización de la prueba en las 6 semanas posteriores a la inoculación de vacunas con virus vivos. De no ser así, es preferible hacerlo en el mismo momento (vacuna y tuberculina), para no tener falsos negativos.
Complicaciones del Mantoux
Son raras las complicaciones de la prueba de la tuberculosis, pero pueden aparecer reacciones locales intensas. Las más habituales son:
- Eritema.
- Edema.
- Vesícula.
- Necrosis.
- Reacciones a nivel regional como linfangitis (raras ocasiones).
Pruebas alternativas para detectar tuberculosis
Existen otras pruebas que se usan también para determinar si una persona está infectada con las bacterias de la tuberculosis que, en ocasiones, se utilizan de manera conjunta. Las principales son:
- Radiografía de tórax. Tiene un alto valor para detectar la presencia de tuberculosis activa.
- Estudios microbiológicos.
- Baciloscopia. Examen microscópico de muestras de esputo para detectar la presencia de la bacteria de la tuberculosis. Esta prueba no determina si existe fármaco resistencia.
- Cultivo. Permite el aislamiento e identificación de la especie del bacilo tuberculoso y estudiar la sensibilidad a fármaco habituales. Esta prueba determina si existe fármaco resistencia.
- Pruebas de sangre. se llaman pruebas de liberación de interferón gamma o IGRA.
- Prueba rápida que detecta de forma simultánea la tuberculosis y la resistencia a fármacos de la tuberculosis. Se hace utilizando una máquina que detecta el ADN de los bacilos tuberculosos en muestras de esputo de los pacientes. El diagnóstico se obtiene en 2 horas.
Si tienes que hacerte la prueba del Mantoux te recomendamos que acudas a un laboratorio que ofrezca todas las garantías. En SaludOnNet trabajamos con centros de diagnóstico clínico dispuestos a ayudarte en lo que necesites, sin esperas y a precios muy asequibles. Llámanos al 91 217 21 93 y te ayudaremos.
¿Por qué tenemos hipo y cómo se quita?
El hipo o singulto es un acto reflejo, una contracción brusca del diafragma que aparece de forma repentina e involuntaria. Esta manifestación del cuerpo que involucra a cerebro, nervios, músculos y cuerdas vocales muchas veces resulta incómoda.
Las crisis de hipo son frecuentes en la infancia y suelen desaparecer rápidamente, tal y como señala el doctor J. Fleta Zaragozano, de la Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria. En los bebés recién nacidos no provoca dolor ni molestia y suele cesar pasados unos minutos. Es frecuente que aparezca cuando el bebé traga aire. También es habitual que se dé en los fetos durante el embarazo, sin causarles molestias.
¿Cómo se produce el hipo?
El diafragma es el músculo que se encarga de la respiración. Cuando se contrae, el tórax se expande permitiendo que los pulmones se llenen de aire. Por el contrario, cuando el diafragma se relaja el tórax se cierra, expulsando el aire a través de la tráquea y la nariz. Es lo que se llama inspiración y espiración, componentes del proceso de la respiración.
El hipo se origina por la activación de un arco reflejo que involucra vías aferentes (nervio frénico, vago y simpático), centros en el tronco encefálico (particularmente la médula oblongada y estructuras adyacentes), y vías eferentes hacia el diafragma y músculos respiratorios.
Consiste en:
- Una contracción brusca y espasmódica del diafragma.
- Provoca una contracción de los músculos inspiratorios del tórax y el abdomen.
- Se cierra de golpe la glotis, causando el ruido característico del hipo: “hip” al expulsar el aire de los pulmones de forma violenta.
Causas del hipo
Aunque aún no se conocen las causas exactas del hipo, los expertos han detectado situaciones que pueden provocarlo. Entre las causas más comunes de los episodios breves de hipo estarían:
- Comer a una velocidad excesiva.
- Ingerir alimentos o bebidas en grandes cantidades.
- Las bebidas alcohólicas y el estado de ebriedad.
- Las bebidas con gas.
- Los nervios o el estrés.
- Las emociones fuertes o los sustos repentinos.
- Inflamación del estómago o cirugía abdominal.
- Uso de medicamentos y trastornos metabólicos.
- Lesiones o irritación a lo largo del arco reflejo, como enfermedades del sistema nervioso central (ictus, tumores, hemorragias en el tronco encefálico).
¿Cómo se quita el hipo?
Ante un episodio breve de hipo las personas pueden intentar trucos caseros para que cese. Lo que se pretende es realizar maniobras físicas que estimulan el nervio vago o el frénico. Algunas de las soluciones pueden ser:
- Contener la respiración durante 30 segundos.
- Beber agua fría a grandes tragos.
- Frotarse los ojos.
- Comer pan seco.
Clasificación del hipo
El hipo suele ser una reacción breve que desaparece con rapidez. Cuando se prolonga en el tiempo puede llegar a convertirse en un problema al no dejar comer, dormir o hablar tranquilamente. En este caso se puede tratar de manera farmacológica, bajo prescripción médica.
La Sociedad Española de Medicina de Familia y Comunitaria ha clasificado el hipo en 3 niveles:
- Agudo. Cuando dura menos de 48 horas.
- Persistente: Entre 2 días y 2 meses. La causa más frecuente del hipo persistente son las enfermedades gastroesofágicas.
- Intratable: cuando se extiende más de 2 meses.
Cuando en un ataque de hipo aparecen síntomas neurológicos como dolor de cabeza, debilidad, entumecimiento y pérdida de equilibrio es importante acudir al médico.
Si tiene hipo con frecuencia puede acudir al especialista para que le explique en qué consiste este fenómeno. En SaludOnNet contamos con especialistas dispuestos a ayudarte en lo que necesites.
¿Ducha con agua fría o caliente?
¿Agua fría o agua caliente para ducharse? Pues depende de las preferencias de cada uno y de las circunstancias del aseo. La decisión muchas veces varía en función de la estación del año, de si se acaba de hacer deporte, si se busca un momento de relajación o si notamos las piernas cansadas, por ejemplo. Aunque la mayoría de las personas prefiere la ducha caliente o con agua tibia, para notar un menor contraste con la temperatura corporal, ambas opciones tienen diferentes propiedades para la salud, si se usan de manera adecuada.
Ducha con agua caliente
Es la opción favorita de casi todas las personas, menos en los meses calurosos, donde se opta por una ducha fría o templada.
Beneficios de ducharse con agua caliente
Son muchas las bondades que aporta una ducha de agua caliente. Entre las principales estarían:
- Mejora la calidad del sueño.
- Relaja los músculos. Puede aliviar el dolor y el malestar. Este efecto
relajante puede mejorar aún más si la presión del agua es fuerte, ya que actúa
como un masaje suave. - Reduce la ansiedad. Varios
estudios han demostrado que ducharse con agua caliente ayuda a reducir el
estrés. Las duchas calientes favorecen la relajación y pueden reducir el estrés, probablemente a través de efectos sobre el sistema nervioso autónomo. - Abre los poros, ayudando a mantener una piel más sana.
- Ayuda a limpiar la piel y eliminar sudor y suciedad acumulada
- Reduce la hinchazón.
- Es un descongestionante nasal. El vapor que se desprende del agua caliente
puede ayudar a limpiar los senos paranasales.
Desventajas de ducharse con agua caliente
Aunque los beneficios son importantes, el agua caliente puede perjudicar la piel y el pelo, secándolos en exceso. Por eso es recomendable realizar el último lavado con agua tibia, para que el cabello tenga brillo no se seque.
Ducha con agua fría
Para ducharse con agua fría hay que ser más valiente, sobre todo si no hace demasiado calor. No obstante, tiene muchos beneficios.
Beneficios de ducharse con agua fría
Las duchas de agua fría cuestan más, pero aportan beneficios para la salud. Algunos de ellos son:
- Reafirma la piel y no reseca. Promueve la salud de la piel y el
cabello, debido a que los poros se cierran, lo que ayuda a mantener alejada la
suciedad. Sirve como refuerzo del sistema inmunológico, al provocar una
respuesta de bajo nivel de estrés en el sistema inmune. - Mejora la circulación, haciendo que el cuerpo redirija la sangre
hacia los órganos para calentarlos. - Reduce la fatiga y acelera la recuperación después de un entrenamiento
intenso. Tiene un efecto similar a los baños de hielo, ya que el agua fría es
un buen antiinflamatorio natural. - Acelera el metabolismo y estimula la pérdida de peso promoviendo la
actividad de la grasa marrón. Este tipo de grasa es saludable, ya que el cuerpo
la utiliza para mantenerse caliente y, al mismo tiempo, quema la grasa blanca o
tejido adiposo blanco. - Aumenta el estado de alerta.
- Despeja la mente. Ayuda a despertar por la mañana y a dormir profundamente por las noches. De día hace
que te sientas como si te hubieras tomado un café y por las noches ayuda a
mantener una temperatura corporal baja, ideal para alcanzar un sueño profundo
más rápido. - Puede ayudar a aliviar la depresión. Esa
descarga intensa de agua envía impulsos eléctricos desde las terminaciones
nerviosas periféricas al cerebro. Este produce un efecto antidepresivo y ayuda a
mejorar el estado de ánimo.
Desventajas de ducharse con agua fría
Si ya estás con frío intenso, una ducha fría puede ser mal tolerada y aumentar el estrés físico.
Tanto el agua fría como el caliente tienen beneficios para la salud.
El agua fría y el agua caliente tienen diferentes propiedades para la salud si las sabemos usar de manera adecuada. La ducha con agua fría viene muy bien para después de someternos a una jornada de ejercicio intenso. Los baños con agua helada ayudan a que el cuerpo se recupere después del entrenamiento. Si tienes la piel sensible es preferible apostar por el agua a baja temperatura. Del mismo modo, también sirve como refuerzo de tu sistema inmunológico, al provocar una respuesta de bajo nivel de estrés en el sistema inmune.
Por su parte, si estás resfriado, una ducha con agua caliente es la mejor manera de descongestionar la nariz taponada. También están relacionadas con una mejora sustancial del sueño y el descanso, ya que una ducha de agua caliente antes de ir a la cama puede ayudar a mejorar el sueño. ¿Cuál de las dos opciones prefieres?
Gripe B: qué es, síntomas, contagio y cuánto dura
Durante los meses fríos circulan varios tipos de virus respiratorios, entre ellos la gripe B, una forma de gripe viral que afecta a niños y adultos y que suele confundirse con otras infecciones respiratorias. Aunque suele tener un curso moderado, cada temporada produce brotes relevantes y genera miles de consultas médicas, especialmente por dudas sobre qué es la gripe B, qué síntomas tiene la gripe B, si es contagiosa la gripe B y cuánto dura la gripe B en comparación con otros virus como la gripe A o los catarros comunes.
La gripe B forma parte de los virus influenza que se detectan todos los años en España. Su comportamiento es estacional, pero sus síntomas pueden variar según la edad, el sistema inmunitario y la circulación simultánea de otros virus respiratorios.
Qué es la gripe B y qué la diferencia de otros tipos de gripe
La gripe B es una infección causada por los virus Influenza B, uno de los tres grandes grupos que producen la gripe estacional (A, B y C). No se considera una gripe menor: comparte la mayoría de los signos y síntomas clásicos de cualquier gripe, pero tiene particularidades.
A diferencia del virus Influenza A, que puede causar pandemias y muta con mucha rapidez, el virus de la gripe B circula de forma más estable y casi exclusivamente entre humanos. Esto hace que su patrón epidemiológico sea más predecible, aunque siga causando brotes importantes cada invierno.
Los especialistas observan que la gripe B suele afectar más a niños y adolescentes, mientras que la gripe A es más frecuente en adultos. Sin embargo, ambos tipos pueden provocar complicaciones en personas vulnerables.
Qué síntomas tiene la gripe B
Los síntomas de la gripe B se desarrollan de manera brusca, normalmente entre 24 y 72 horas después del contagio. Su cuadro clínico es muy similar al de otras variantes, de modo que puede confundirse con resfriados, gripe A o incluso ciertos procesos virales intestinales.
Los signos más habituales incluyen:
- Fiebre alta, que puede superar los 38–39 °C.
- Dolor muscular y articular intenso, característico de las gripes.
- Cansancio marcado, incluso para actividades cotidianas.
- Dolor de cabeza y presión ocular.
- Dolor de garganta y tos seca.
- Congestión nasal o mucosidad acuosa.
- Escalofríos, que muchas personas describen como síntomas de enfriamiento.
- Pérdida de apetito y malestar general.
Como ocurre con la gripe A, algunos pacientes presentan molestias abdominales o diarrea, especialmente niños. Por eso muchas veces resulta difícil distinguir sintomas gripe A de los de la gripe B sin una prueba diagnóstica.
Es contagiosa la gripe B: cómo se transmite y cuánto tiempo
La gripe B es altamente contagiosa. Se transmite fácilmente a través de pequeñas gotas que se expulsan al toser, estornudar o hablar. También se puede propagar al tocar superficies contaminadas y llevarse las manos a la boca, la nariz o los ojos.
Una persona infectada puede contagiar desde un día antes de tener síntomas hasta 5 o 7 días después, aunque los niños y quienes tienen defensas bajas pueden contagiar durante más tiempo.
El riesgo de transmisión aumenta en lugares cerrados -clases, oficinas, transporte público- y durante los picos de invierno, cuando los virus respiratorios se concentran más en el ambiente.
Cuánto dura la gripe B
Una de las consultas más frecuentes es cuánto dura la gripe B. La duración varía según cada persona, pero en general sigue un patrón:
- Fase aguda (2–4 días): fiebre alta, dolores musculares, cansancio profundo.
- Fase de recuperación (3–7 días): la fiebre baja, la tos y el malestar siguen presentes.
- Secuelas leves (hasta 2 semanas): tos residual, cansancio o mucosidad persistente.
La duración de la gripe completa suele ser de 7 a 10 días, aunque los niños y los adultos mayores pueden tardar algo más en recuperarse.
En comparación, los resfriados comunes suelen avanzar más despacio, con síntomas más leves y una duración menor. Son cuadros más leves, sin fiebre alta ni dolores intensos, lo que se aleja de la típica presentación de la gripe B.
Diferencias entre gripe A y gripe B
Aunque ambas infecciones son gripes estacionales, existen matices que ayudan a distinguirlas.
- Circulación: la gripe A puede causar epidemias más amplias, mientras que la gripe B se mantiene más estable.
- Grupos afectados: la gripe B tiende a afectar más a niños, mientras que la gripe A se distribuye de manera más uniforme entre adultos.
- Cuadro clínico: los síntomas de la gripe A suelen ser prácticamente idénticos a los de la gripe B, por lo que no es posible distinguirlas sin una prueba.
- Variabilidad: los virus influenza A mutan con más frecuencia, lo que puede modificar su gravedad año tras año.
A nivel práctico, el manejo es similar, pero distinguirlas a nivel epidemiológico ayuda a los sistemas sanitarios a prever la magnitud de la temporada gripal.
Diagnóstico: cuándo sospechar que es gripe B
No es sencillo diferenciar un resfriado fuerte de una gripe. Sin embargo, hay características que orientan a que se trata de una gripe B:
- Inicio súbito de fiebre alta.
- Dolor muscular intenso.
- Incapacidad para realizar actividades normales.
- Tos seca persistente.
- Escalofríos marcados.
Los test rápidos de gripe detectan influenza A y B con bastante precisión y se usan en urgencias o consultas de atención primaria durante los picos epidémicos.
Debe consultarse a un profesional sanitario si:
- la fiebre dura más de 3 días,
- la tos empeora,
- aparecen dificultades respiratorias,
- hay dolor en el pecho,
- el malestar es intenso en personas mayores o niños pequeños.
Tratamiento de la gripe B
El tratamiento se basa en aliviar los síntomas.
Las medidas más recomendadas son:
- Reposo para evitar complicaciones.
- Hidratación adecuada para compensar el aumento de temperatura.
- Antitérmicos y analgésicos para controlar la fiebre y el dolor.
- Ambiente húmedo para aliviar la tos seca.
- Lavados nasales si hay congestión.
Los antibióticos no sirven para la gripe porque se trata de una infecciónviral, no bacteriana.
En pacientes con riesgo -mayores, embarazadas, personas con enfermedades crónicas- el médico puede valorar antivirales como oseltamivir, sobre todo si se inician en las primeras 48 horas.
Prevención: cómo reducir el riesgo de gripe B
La prevención combina medidas higiénicas y vacunación.
- Vacunación anual: la vacuna cubre cepas de gripe A y B.
- Lavado frecuente de manos.
- Evitar compartir objetos personales.
- Ventilar espacios cerrados.
- Usar mascarilla en ambientes con mucha transmisión.
Estas medidas también reducen contagios de otros virus respiratorios, incluidos los resfriados y la gripe A.
Cuidar la recuperación y saber cuándo pedir ayuda
La gripe B puede dejar sensación de cansancio durante varios días, incluso cuando la fiebre ya ha bajado. Forzar el ritmo habitual puede alargar la recuperación, por lo que se recomienda retomar la actividad de manera progresiva. Si los síntomas empeoran o aparecen señales de alarma -respiración dificultosa, dolor torácico, desorientación, deshidratación- es esencial buscar atención médica.
En SaludOnNet es posible consultar con un médico sin esperas, resolver dudas sobre la evolución y recibir orientación personalizada para un manejo adecuado de la infección gripal.
¿Por qué tengo sabor amargo en la boca? Causas, síntomas y qué hacer
Dulce, salado, ácido, amargo, picante… muchos son los sabores que experimentamos cuando comemos o bebemos algo. Pero hay veces que, sin un motivo aparente, se tiene un sabor amargo en la boca que no responde a la ingesta de ningún alimento. Esta sensación, fácilmente reconocible por las papilas gustativas, se produce por la mezcla de varios compuestos químicos. Por un lado puede provenir de la toma de alimentos con sabor fuerte y especial como algunos quesos, la tónica, la cerveza, el café o las aceitunas, o de alimentos en mal estado e incluso alguna intoxicación con metales.
Síntomas de sabor amargo en la boca
Los síntomas son claramente reconocibles, puesto que la persona tiene un constante sabor amargo en la boca, que se solapa con otros sabores cuando ingiere alimentos, pero se mantiene cuando no toma nada. Puede producirse en el paladar, la lengua o toda la boca.
Esta sensación puede ser temporal o mantenerse en el tiempo, en función de la causa que haya provocado la aparición de este sabor en la boca.
Principales causas
Además de la ingesta de alimentos con este sabor, hay otros motivos por los que alguien puede tener un sabor amargo en la boca. Generalmente están relacionados con enfermedades gástricas, hepáticas o bucales. Los principales son:
- Problemas dentales o mala higiene dental. Este sabor se acentúa por las mañanas, tras la acumulación de bacterias en la boca durante las horas de descanso. Para evitarlo solo hay que lavarse bien los dientes tres veces al día: por la mañana, después de comer y antes de acostarse. Asimismo también debe limpiarse la lengua para eliminar las posibles bacterias que causan caries o gingivitis. Cuando el sabor se dilata en el tiempo es bueno visitar al dentista.
- Ingesta de algunos medicamentos.
- Ciertos antibióticos o antidepresivos dejan un sabor amargo en la boca. Los antibióticos se utilizan para tratar infecciones bacterianas. La sensación no suele ser constante, pero sí se produce tras la toma de la medicación.
- Suplementos de vitaminas. Muchas veces tienen una elevada cantidad de minerales como el zinc, el cobre o el hierro. El sabor amargo generalmente desaparece unos minutos después de la ingesta del suplemento.
- Infecciones respiratorias. Las bacterias presentes en este tipo de infecciones pueden cambiar el sabor de la boca. En estos casos se recomienda beber mucha agua, alrededor de 2 litros al día.
- Problemas digestivos. Para evitarlos hay que llevar una dieta sana comiendo en pequeñas cantidades y huyendo de las comidas grasas. Asimismo la toma de un antiácido ayuda a evitar este trastorno. Los principales problemas digestivos que pueden causar un sabor amargo en la boca son:
- Reflujo gastroesofágico. Las personas con reflujo notan que los alimentos, después de estar en el estómago, vuelven al esófago llevando ácido a la boca.
- Acidez de estómago. En ocasiones va unida al reflujo y normalmente se presenta después de ingerir gran cantidad de comida o al acostarse.
- Hepatitis, hígado graso o cirrosis. El cuerpo acumula amoniaco cuando el hígado no funciona correctamente. Generalmente esta toxina es eliminada por la orina, pero cuando se produce en grandes cantidades hace que se altere el gusto de los alimentos. Cualquier enfermedad hepática debe de estar controlada por un médico.
- Fumar puede dejar un sabor amargo en la boca, que mejora tras comer, beber o lavarse los dientes. Dejar el tabaco es bueno, no solo para mejorar el sabor de boca y el aliento, sino para la salud en general.
Sabor amargo en la boca en el embarazo
Un punto y aparte merece el sabor amargo durante la
gestación. En los primeros meses de embarazo muchas mujeres notan un sabor metálico en la boca que no desaparece. Esto es debido a los cambios hormonales que está sufriendo su cuerpo, sobre todo en el primer trimestre de gestación. El incremento en la producción de estrógenos, el incremento de progesterona y β-hCG, así como modificaciones fisiológicas en el sistema endocrino y en la función de las glándulas salivales son los responsables Este sabor desaparece con el tiempo, pero se puede aliviar con la toma de bebidas de limón, para estimular la producción de saliva y aliviar el mal sabor de boca.
Ante un cambio llamativo de sabor en la boca o un sabor amargo constante se recomienda acudir al médico para que pueda realizar un diagnóstico. En SaludOnNet contamos con profesionales dispuestos a ayudarle en lo que necesite, sin tener que esperar mucho tiempo para ser atendido.
Página siguiente »

